-
¿Qué factores afectan la precisión de una mastografía?
La mastografía es un estudio de imagen ampliamente utilizado para la detección temprana de cáncer de mama. Su eficacia en la identificación de lesiones malignas depende de diversos factores técnicos, biológicos y clínicos. Comprender qué puede influir en la precisión diagnóstica de una mastografía permite mejorar su interpretación, reducir errores y optimizar el seguimiento médico.
Densidad mamaria y limitaciones en la detección
Uno de los factores más determinantes en la precisión de una mastografía es la densidad del tejido mamario. Las mujeres con mamas densas presentan una mayor proporción de tejido fibroglandular en comparación con el tejido adiposo, lo cual puede dificultar la visualización de anomalías. En la imagen radiológica, tanto el tejido denso como los tumores se ven blancos, lo que complica su diferenciación.
Esta condición es más frecuente en mujeres jóvenes y puede disminuir la sensibilidad del estudio, provocando falsos negativos. En estos casos, el médico puede indicar estudios complementarios como ultrasonido mamario o resonancia magnética para una evaluación más precisa.
Calidad del equipo y técnica radiológica
La tecnología utilizada para realizar la mastografía influye significativamente en su precisión. Los equipos digitales de última generación ofrecen una mejor resolución de imagen, menor exposición a radiación y capacidad para manipular digitalmente el contraste, lo que mejora la detección de microcalcificaciones y distorsiones arquitectónicas.
Además, la técnica con la que se realiza el estudio es clave. Una mala colocación de la mama o una compresión insuficiente pueden generar imágenes borrosas o incompletas. Por eso, el rol del técnico radiólogo es fundamental para asegurar una toma adecuada que permita una interpretación confiable.
Interpretación médica y experiencia del radiólogo
La mastografía debe ser interpretada por un médico radiólogo capacitado en imagen mamaria. La experiencia del especialista es crucial para identificar patrones sospechosos, diferenciar hallazgos benignos de lesiones potencialmente malignas y clasificar los resultados según el sistema BI-RADS.
La comparación con estudios previos también es esencial para detectar cambios sutiles que podrían pasar desapercibidos en una evaluación aislada. La falta de experiencia o una lectura inadecuada pueden conducir a errores diagnósticos, como falsos positivos o negativos, que afectan el seguimiento clínico de la paciente.
Factores personales y hormonales
Los niveles hormonales, el ciclo menstrual y el uso de terapias hormonales pueden modificar temporalmente el aspecto del tejido mamario. Durante la fase premenstrual, es común observar mayor sensibilidad y congestión en las mamas, lo que puede dificultar la compresión y alterar la imagen.
Por esta razón, se recomienda realizar la mastografía entre el día 5 y 12 del ciclo menstrual, cuando el tejido se encuentra menos denso y la paciente puede tolerar mejor el procedimiento.
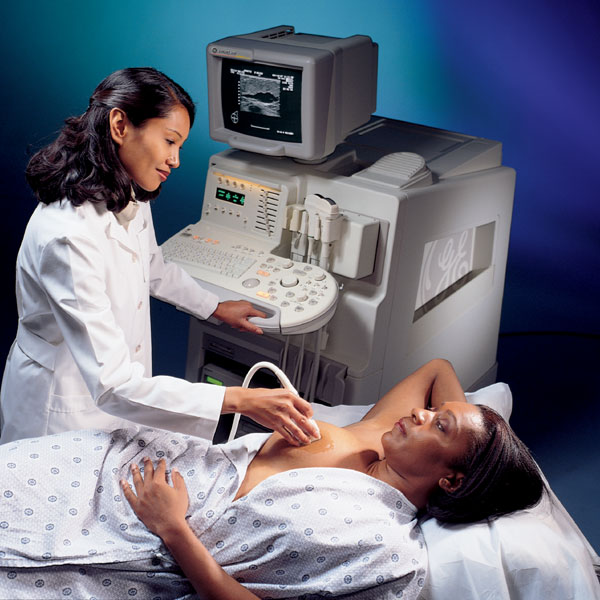 Preparación previa y colaboración de la paciente
Preparación previa y colaboración de la pacienteEl uso de desodorantes, cremas o talcos el día del estudio puede generar artefactos que interfieren con la imagen. Asimismo, una adecuada comunicación con el personal técnico sobre antecedentes clínicos, síntomas actuales y estudios anteriores contribuye a una evaluación más precisa.
Realiza tu mastografía en un centro confiable, con equipos modernos y personal calificado. Complementa tu revisión médica con una prueba de laboratorio que te ayude a conocer tu estado general de salud. Cuidar tu bienestar requiere un enfoque integral y oportuno.
-
Recuperación rápida tras prótesis de rodilla exitosa
Sentir el alivio al dar tus primeros pasos sin dolor puede ser el incentivo perfecto para seguir adelante. Después de someterte a un reemplazo de rodilla, cada día de rehabilitación acerca tus metas de movilidad y calidad de vida. A continuación, encontrarás las pautas fundamentales para optimizar tu recuperación tras una cirugía de rodilla con prótesis y disfrutar pronto de tus actividades cotidianas.
Claves para una recuperación rápida tras prótesis de rodilla
El proceso de recuperación tras una prótesis de rodilla comienza en las primeras 24 horas. La fisioterapia temprana, combinada con ejercicios de movilidad asistida, reduce la inflamación y evita la rigidez. Aplica hielo según las indicaciones médicas y eleva ligeramente la pierna para mejorar la circulación. Mantén una comunicación fluida con tu equipo de salud para ajustar el plan de rehabilitación a tus progresos y disminuir el riesgo de complicaciones.
Optimiza tu rehabilitación con ejercicios progresivos
En la fase inicial, realiza movimientos suaves de flexión y extensión de la articulación artificial de rodilla, siempre bajo supervisión. A medida que ganes confianza, incorpora ejercicios de fortalecimiento de cuádriceps y glúteos, esenciales para estabilizar el implante de rodilla. Caminar distancias cortas varias veces al día promueve el flujo sanguíneo y acelera la cicatrización. Posteriormente, añade actividades de bajo impacto como bicicleta estática o natación para mejorar la resistencia sin sobrecargar la articulación.
Cuidados esenciales tras el reemplazo de rodilla
Mantener una buena higiene de la herida es clave para prevenir infecciones. Lava el área con soluciones antisépticas y cambia el apósito según las recomendaciones. Controla el dolor con los analgésicos recetados y respeta los tiempos de descanso; el sueño reparador ayuda a la regeneración de tejidos. Además, sigue una dieta rica en proteínas, vitaminas y minerales —sobre todo calcio y vitamina D— para fortalecer los huesos y favorecer la integración del implante de rodilla.
Adaptaciones en el día a día para proteger tu nueva articulación
En el hogar, coloca una silla elevada y usa apoyabrazos al sentarte para reducir la tensión al levantarte. Evita subir escaleras de forma excesiva durante las primeras semanas y opta por superficies planas. Al vestirte, apóyate en una superficie estable y utiliza calzado firme con suela antideslizante. Estas pequeñas precauciones prolongan la vida útil de la prótesis y minimizan el riesgo de caídas.
Con estos consejos, tu camino hacia una recuperación rápida y segura tras la cirugía de rodilla con prótesis estará bien encauzado. El reemplazo de rodilla no solo alivia el dolor, sino que te brinda la oportunidad de retomar actividades y mejorar tu calidad de vida. Mantén la constancia en tus ejercicios y sigue las indicaciones de tu equipo médico para lograr un resultado exitoso.
-
Desfibriladores automáticos: la clave para salvar vidas en emergencias cardíacas
La emergencia cardiovascular, como el paro cardíaco, puede ocurrir en cualquier momento y en cualquier lugar. Este tipo de situaciones pone a prueba no solo la rapidez de respuesta, sino también la disponibilidad de equipos de reanimación. Los desfibriladores automáticos son dispositivos esenciales para intervenir de manera inmediata y eficaz cuando una persona sufre un paro cardíaco. Su capacidad para ser utilizados por cualquier persona, incluso sin experiencia médica, hace que sean una herramienta vital en la cadena de supervivencia.
¿Qué son los desfibriladores automáticos?
Los desfibriladores automáticos (DEA) son dispositivos diseñados para restablecer el ritmo normal del corazón de una persona que está sufriendo un paro cardíaco. Funcionan mediante la aplicación de una descarga eléctrica controlada que “reinicia” el corazón, permitiéndole recuperar un ritmo adecuado para seguir funcionando correctamente. Estos dispositivos están equipados con sensores que detectan la actividad del corazón y, si es necesario, administran la descarga sin intervención humana adicional.
Los desfibriladores automáticos son increíblemente fáciles de usar. Su diseño intuitivo y las instrucciones de voz que guían al usuario paso a paso permiten que incluso alguien sin formación médica pueda utilizarlos en una emergencia. Esto es crucial, ya que en una situación de paro cardíaco, cada segundo cuenta.
La importancia de los desfibriladores automáticos en situaciones de emergencia
El paro cardíaco es una de las principales causas de muerte súbita en el mundo. En estos eventos, el corazón deja de latir de manera efectiva, y sin una intervención rápida, el cerebro y otros órganos vitales empiezan a sufrir daños irreversibles. Sin embargo, la rapidez con que se administre un desfibrilador automático marca la diferencia entre la vida y la muerte. Según la American Heart Association, la probabilidad de supervivencia de una persona que sufre un paro cardíaco fuera del hospital disminuye un 10% por cada minuto que pasa sin intervención.
Este dispositivo puede marcar la diferencia al permitir que una persona reciba atención inmediata, incluso antes de que llegue una ambulancia. Esto mejora significativamente las probabilidades de supervivencia y de una recuperación sin secuelas graves.
¿Cómo funcionan los desfibriladores automáticos?
El funcionamiento de un desfibrilador automático es sencillo pero muy efectivo. Cuando una persona sufre un paro cardíaco, el desfibrilador analiza el ritmo del corazón a través de los electrodos que se colocan en su pecho. Si el ritmo es anómalo, el desfibrilador emite una descarga eléctrica destinada a restaurar el ritmo normal del corazón. Todo esto ocurre de manera automática, sin necesidad de intervención de un profesional de la salud. El dispositivo se asegura de que la descarga solo se administre cuando sea estrictamente necesario.
Además de administrar la descarga eléctrica, muchos modelos modernos de desfibriladores incluyen características como la capacidad de proporcionar instrucciones claras y detalladas a través de su sistema de voz, lo que facilita el uso por parte de personas sin experiencia en emergencias médicas.
¿Por qué son esenciales en espacios públicos?
La presencia de desfibriladores automáticos en lugares públicos es crucial para garantizar una respuesta rápida ante un paro cardíaco repentino. En lugares como estaciones de tren, aeropuertos, centros comerciales o gimnasios, donde hay una gran concentración de personas, la posibilidad de que se produzca una emergencia médica aumenta. Es fundamental que estos lugares cuenten con equipos de desfibrilación accesibles para cualquier persona que se encuentre cerca de la víctima.
En lugares públicos, la rapidez de la respuesta es vital. Los desfibriladores automáticos permiten que cualquier persona pueda intervenir en los primeros minutos de una emergencia, brindando atención inmediata hasta que lleguen los profesionales de la salud. Esta intervención rápida puede mejorar significativamente las probabilidades de que la persona sobreviva y se recupere con éxito.
Casos de uso común
Los desfibriladores automáticos son particularmente útiles en espacios con alto tráfico de personas, donde las emergencias pueden suceder en cualquier momento. Algunos ejemplos incluyen:
- Aeropuertos y estaciones de tren: Con miles de personas viajando diariamente, la probabilidad de que ocurra una emergencia médica es mayor. Tener un desfibrilador disponible en estas áreas aumenta las posibilidades de una respuesta rápida y efectiva.
- Centros comerciales y tiendas: Los grandes centros comerciales, donde muchas personas pasan tiempo de compras, son lugares donde los desfibriladores automáticos pueden salvar vidas. Además, suelen ser áreas de difícil acceso para los servicios de emergencia en momentos de alto tráfico.
- Gimnasios y centros deportivos: En estos lugares, las personas realizan actividades físicas que pueden sobrecargar el corazón, aumentando la probabilidad de sufrir un paro cardíaco. Tener desfibriladores automáticos en estos espacios es fundamental para intervenir rápidamente.
- Escuelas y universidades: Los estudiantes, profesores y personal de las instituciones educativas también están expuestos a posibles emergencias. Instalar desfibriladores automáticos en estos entornos garantiza que se pueda actuar de inmediato ante una crisis.
Facilidad de uso y accesibilidad
Una de las grandes ventajas de los desfibriladores automáticos es su facilidad de uso. Estos dispositivos están diseñados con la intención de que cualquier persona, incluso sin conocimientos médicos, pueda utilizarlos en caso de emergencia. Los instructivos que proporcionan los dispositivos guían paso a paso, lo que elimina la incertidumbre en momentos de pánico.
 El diseño de los desfibriladores automáticos es intuitivo. Se incluyen electrodos que se colocan en el pecho de la persona afectada y un sistema de voz que da instrucciones sobre cómo proceder. Incluso el proceso de análisis del corazón y la administración de la descarga eléctrica se realiza de manera automática. Esto permite que, en situaciones de emergencia, cualquier persona pueda intervenir sin poner en riesgo a la víctima.
El diseño de los desfibriladores automáticos es intuitivo. Se incluyen electrodos que se colocan en el pecho de la persona afectada y un sistema de voz que da instrucciones sobre cómo proceder. Incluso el proceso de análisis del corazón y la administración de la descarga eléctrica se realiza de manera automática. Esto permite que, en situaciones de emergencia, cualquier persona pueda intervenir sin poner en riesgo a la víctima.Entrenamiento y educación
Aunque los desfibriladores automáticos están diseñados para ser utilizados por personas sin experiencia médica, recibir capacitación básica sobre su uso puede ser muy beneficioso. En muchos lugares, organizaciones y empresas ofrecen programas de formación sobre el uso de desfibriladores y técnicas de reanimación cardiopulmonar (RCP). Estos cursos son relativamente rápidos y sencillos, pero brindan los conocimientos necesarios para actuar con confianza en una emergencia.
Al fomentar la capacitación de la comunidad en el uso de desfibriladores automáticos, se aumenta la tasa de supervivencia en situaciones críticas y se reduce la ansiedad asociada con el uso de estos dispositivos.
Mantenimiento y accesibilidad de los desfibriladores automáticos
El mantenimiento adecuado de los desfibriladores automáticos es esencial para garantizar su funcionamiento en una emergencia. Esto incluye la revisión periódica de las baterías y los electrodos, así como la asegurarse de que el dispositivo se encuentre en un lugar accesible y visible. En muchos países, existen regulaciones que exigen la instalación de desfibriladores automáticos en determinados espacios públicos, así como la capacitación del personal para su uso.
La accesibilidad también es clave. Los desfibriladores deben estar ubicados en áreas de fácil acceso, como pasillos principales o zonas de alto tráfico, para garantizar que puedan ser utilizados de manera eficiente en caso de emergencia.
El futuro de los desfibriladores automáticos
A medida que la tecnología continúa avanzando, los desfibriladores automáticos están mejorando. Los nuevos modelos incluyen características como la conectividad en tiempo real con servicios médicos, lo que permite que los datos sobre el estado de la persona afectada sean enviados inmediatamente a los hospitales. Esta tecnología ayuda a preparar a los médicos para la atención que la persona recibirá al llegar al hospital, mejorando aún más las posibilidades de supervivencia.
Además, los avances en la miniaturización y en la eficiencia energética están haciendo que los desfibriladores sean más accesibles y fáciles de instalar en una gama más amplia de lugares. En un futuro cercano, es probable que los desfibriladores automáticos estén aún más disponibles, lo que permitirá salvar más vidas en una variedad aún mayor de entornos.
Los desfibriladores automáticos representan una herramienta esencial para la seguridad de la población. Su fácil uso, accesibilidad y eficacia en momentos críticos los convierten en un componente fundamental en la prevención y atención de emergencias cardíacas. Tenerlos disponibles en espacios públicos no solo es una medida de seguridad, sino también un compromiso con la salud y el bienestar de todos.
-
¿Puedo hacerme una mastografía durante mi menstruación?
La mastografía es un estudio de imagen ampliamente utilizado en la detección temprana del cáncer de mama. Su precisión diagnóstica y capacidad para identificar lesiones no palpables la convierten en una herramienta fundamental en la medicina preventiva. Sin embargo, surgen dudas comunes sobre el momento ideal para realizarla, especialmente en relación con el ciclo menstrual. Una de las preguntas más frecuentes entre las pacientes es si pueden realizarse la mastografía durante la menstruación o si es preferible esperar a otra fase del ciclo.
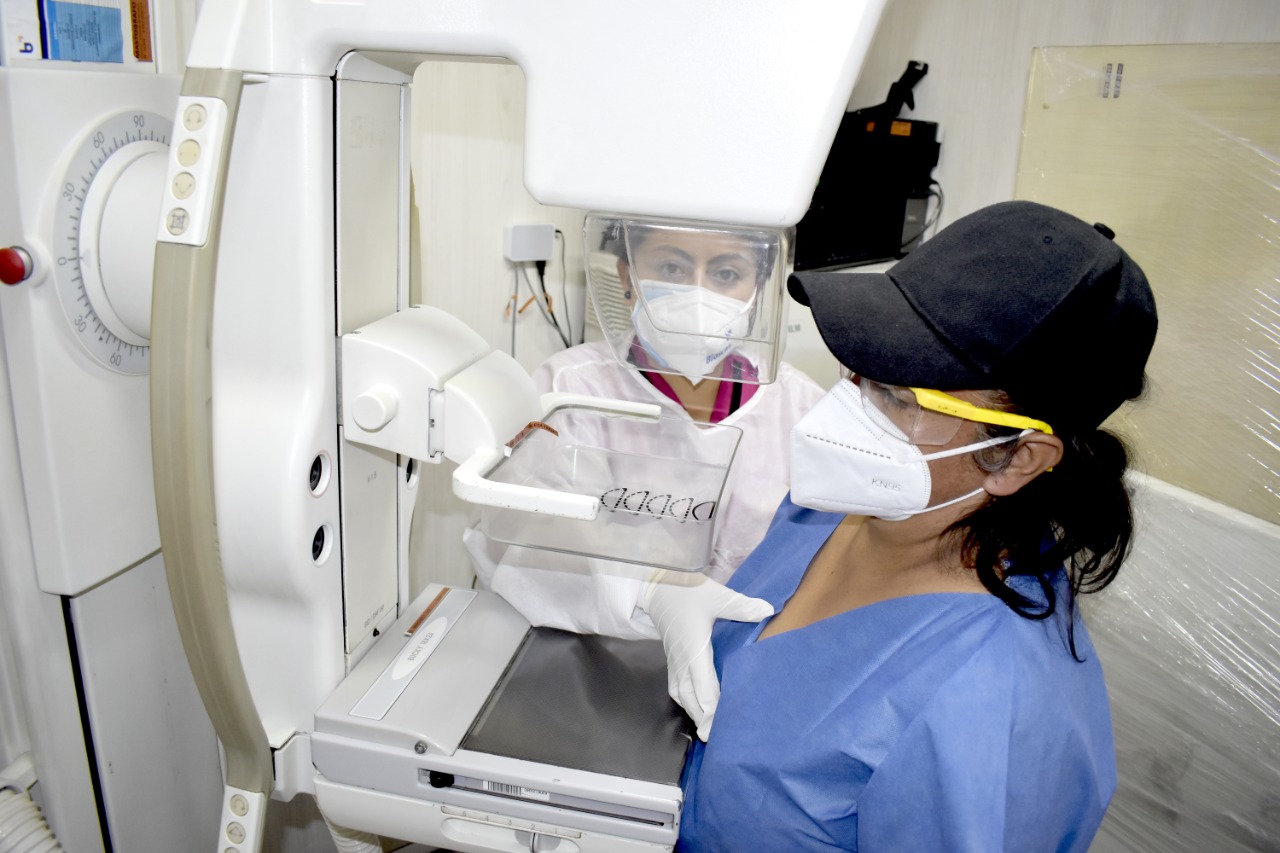 Cambios mamarios durante el ciclo menstrual
Cambios mamarios durante el ciclo menstrualEl ciclo menstrual femenino genera variaciones hormonales que afectan directamente al tejido mamario. Durante la fase premenstrual, los niveles de estrógeno y progesterona aumentan, lo que puede causar hinchazón, sensibilidad, dolor e incluso nódulos transitorios en las mamas. Estos cambios pueden hacer que la realización de la mastografía resulte más incómoda y que el tejido mamario se vea más denso en las imágenes radiológicas.
En contraste, los primeros días después del inicio del sangrado menstrual suelen estar asociados con una menor sensibilidad mamaria y con una mejor calidad de imagen, ya que la glándula se encuentra menos congestionada. Por este motivo, se considera que el momento óptimo para realizar la mastografía es entre el día 5 y el día 12 del ciclo, contando a partir del primer día de menstruación.
¿Es posible realizar la mastografía durante la menstruación?
Sí, es posible someterse a una mastografía durante la menstruación, ya que el sangrado no interfiere directamente con el procedimiento ni con la calidad de las imágenes. La decisión depende, en gran medida, de la tolerancia individual al dolor y de las recomendaciones médicas específicas.
Algunas mujeres pueden experimentar mayor sensibilidad mamaria durante los primeros días del periodo, lo que puede intensificar la incomodidad generada por la compresión que requiere la mastografía. En estos casos, se sugiere reprogramar el estudio para una fase más cómoda del ciclo. No obstante, si la cita ya está programada y no se desea posponer, no existe contraindicación médica para realizar el estudio durante la menstruación.
Recomendaciones para mejorar la tolerancia al estudio
Si se requiere realizar una mastografía durante el periodo menstrual, existen algunas recomendaciones para reducir posibles molestias. Es aconsejable evitar el consumo de cafeína unos días antes del estudio, ya que puede incrementar la sensibilidad mamaria. También se puede considerar tomar un analgésico suave previo al examen, siempre bajo indicación médica, para disminuir la incomodidad de la compresión.
Se debe informar al personal técnico sobre cualquier síntoma de sensibilidad, así como de antecedentes de cirugías, implantes o hallazgos clínicos previos, ya que esta información es útil para ajustar la técnica y mejorar la precisión del estudio.
La mastografía debe ser parte de un enfoque integral para el cuidado de la salud mamaria. Agenda tu estudio en el momento que te resulte más cómodo y, como complemento, realiza una prueba de laboratorio que te permita conocer tu estado general de salud. Actuar con responsabilidad es clave para la prevención.
-
Cómo elegir el mejor DEA desfibrilador para tu organización: guía completa
Contar con un DEA desfibrilador en tu organización no solo puede salvar vidas, sino también transmitir un mensaje de compromiso con la seguridad y el bienestar de todos. Elegir el dispositivo adecuado requiere considerar varios aspectos: desde la facilidad de uso hasta la durabilidad de los componentes. Esta guía te acompañará paso a paso para que tomes una decisión informada y encuentres el DEA que mejor se adapte a las necesidades de tu empresa, institución o comunidad.
Entender qué hace un DEA desfibrilador
Antes de seleccionar un desfibrilador externo automático, es importante comprender su función. Un DEA desfibrilador analiza el ritmo cardíaco de una persona que sufre un paro y, en caso de detectar arritmias letales —como fibrilación ventricular o taquicardia ventricular sin pulso—, administra una descarga eléctrica controlada. Gracias a sus instrucciones visuales y auditivas, el dispositivo guía al usuario en cada paso: desde la colocación de los electrodos hasta la aplicación de la descarga.
Factores clave al elegir un DEA desfibrilador
-
Facilidad de uso para personal no médico
La sencillez es fundamental. Un DEA desfibrilador eficaz debe ofrecer instrucciones claras y mensajes de voz que indiquen cuándo colocar los parches, cuándo realizar compresiones torácicas y cuándo emitir la descarga. Evalúa modelos con pantallas iluminadas o diagramas en los electrodos para agilizar la respuesta incluso en situaciones de estrés. -
Análisis rápido y preciso del ritmo cardíaco
Los mejores dispositivos cuentan con algoritmos avanzados de detección de ritmo. Esto reduce el riesgo de aplicar una descarga innecesaria y garantiza que el DEA responda correctamente ante situaciones reales de paro cardíaco. Verifica la tasa de corrección de falsas detecciones y el tiempo que tarda el aparato en evaluar el pulso. -
Duración y estado de las baterías
Un DEA desfibrilador debe estar listo para funcionar en el momento crítico. Revisa la vida útil de la batería, el número máximo de descargas que puede entregar con una sola carga y la facilidad para reemplazarla. Algunos modelos incorporan indicadores de carga y alertas automáticas para recordar recambios. -
Caducidad y mantenimiento de los electrodos
Los parches adhesivos, conocidos como electrodos, tienen una fecha de vencimiento. Opta por aquellos con mayor duración y disponibilidad en el mercado. Además, verifica si el fabricante ofrece kits de reemplazo y su costo. Mantener los electrodos en buen estado es esencial para que el desfibrilador funcione cuando sea necesario. -
Portabilidad y resistencia del equipo
Muchas organizaciones requieren movilizar el DEA desfibrilador entre distintas áreas. Elige un modelo ligero, con asas ergonómicas y protección ante golpes o agua (grado de resistencia IP). Un dispositivo resistente al polvo y salpicaduras garantizará su operatividad en diferentes entornos. -
Certificaciones y normas de seguridad
Asegúrate de que el DEA desfibrilador cuente con certificaciones internacionales (por ejemplo, CE en Europa, FDA en EE. UU. o la norma IEC). Estas acreditaciones avalan su calidad y seguridad. Asimismo, revisa las regulaciones locales que puedan exigir características específicas o registros ante autoridades sanitarias. -
Funciones adicionales y conectividad
Algunos desfibriladores externos automáticos avanzados ofrecen características extra: registro de eventos, conexión Bluetooth o Wi-Fi para enviar reportes automáticos al equipo médico, y compatibilidad con sistemas de gestión de emergencias. Estas funciones facilitan el seguimiento de intervenciones y la planificación de mantenimientos preventivos.
Tipos de DEA desfibriladores en el mercado
- DEA semiautomáticos: requieren que el usuario presione un botón para administrar la descarga. Aunque son muy utilizados, demandan un nivel mínimo de familiaridad para accionar correctamente la descarga.
- DEA totalmente automáticos: analizan el ritmo, cargan la energía y administran la descarga sin intervención adicional. Son ideales en lugares donde la rapidez y la minimización de errores humanos sean prioritarias.
- Modelos con monitor integrado: ofrecen una pantalla que muestra el electrocardiograma en tiempo real. Suelen usarse en entornos más profesionales, como clínicas o ambulancias, aunque pueden estar disponibles para empresas con personal capacitado.
Adaptar el DEA desfibrilador a tu entorno
Cada organización tiene características distintas: tamaño, número de empleados, tipo de actividad y accesibilidad. Toma en cuenta lo siguiente:
- Empresas pequeñas o medianas: un único desfibrilador semiautomático en la zona central suele ser suficiente. Asegura que todos conozcan su ubicación y manejo básico.
- Grandes instalaciones: considera varios puntos de acceso, distribuidos en zonas de alta concentración —vestíbulos, comedores, salas de descanso— para reducir el tiempo de llegada al paciente.
- Entornos al aire libre o industriales: apuesta por modelos resistentes al polvo y a la humedad, con maletines protectores y señalética resistente.
Capacitación y simulacros periódicos
Contar con el equipo no basta: la preparación del personal es determinante. Organiza cursos de RCP y uso de DEA desfibrilador cada seis meses o al menos una vez al año. Incluye prácticas con maniquíes y simulacros que impliquen ubicación rápida del dispositivo y respuesta coordinada:
- Designa responsables por área para asegurar una respuesta organizada.
- Documenta cada simulacro y evalúa tiempos de reacción para detectar oportunidades de mejora.
-
 Actualiza protocolos de emergencia e incluye información de contacto de servicios médicos.
Actualiza protocolos de emergencia e incluye información de contacto de servicios médicos.
Estrategias de mantenimiento preventivo
Para garantizar la operatividad de tu DEA desfibrilador, implementa un plan de revisión:
- Verificación visual mensual: comprueba el indicador de estado del equipo, la integridad del maletín y la fecha de caducidad de los electrodos.
- Prueba de autodiagnóstico: muchos dispositivos realizan tests automáticos. Asegúrate de recibir alertas y corregir fallos de inmediato.
- Cambio programado de baterías y electrodos: registra fechas de instalación y reemplazo para evitar sorpresas en momentos críticos.
Evaluar costos y presupuesto
El precio de un DEA desfibrilador varía según sus características y el nivel de tecnología. Para tomar la mejor decisión:
- Analiza el costo total de propiedad: incluye precio de compra, gastos de mantenimiento, repuestos y capacitación.
- Consulta opciones de financiamiento: algunas marcas ofrecen pagos a plazos o arrendamiento con servicio completo.
- Explora subvenciones o programas públicos: en ciertos países existen incentivos para instalar desfibriladores en espacios comunitarios.
Ventajas intangibles de contar con un DEA desfibrilador
- Mejora de la reputación corporativa: empresas e instituciones comprometidas con la salud generan mayor confianza entre empleados, clientes y visitantes.
- Clima organizacional positivo: una cultura de prevención y cuidado promueve el bienestar y la moral del equipo.
- Cumplimiento ético y social: aporta a la responsabilidad social de la organización, contribuyendo a una comunidad más segura.
El impacto de una elección acertada
Seleccionar el DEA desfibrilador adecuado tiene un efecto multiplicador: no solo garantiza una intervención oportuna, sino que también crea un entorno preparado y consciente de la importancia de la salud cardiovascular. La inversión en un dispositivo de calidad y en la formación del personal puede traducirse en vidas salvadas y en la tranquilidad de saber que, si ocurre un paro cardíaco, tu organización está lista para actuar con rapidez y eficacia.
Adoptar una postura proactiva en materia de emergencias médicas demuestra liderazgo y preocupación genuina por las personas. Al seguir esta guía para elegir el mejor DEA desfibrilador, estarás dando un paso fundamental hacia un entorno más seguro y responsable, donde cada segundo cuenta y cada vida importa.
-
Facilidad de uso para personal no médico
-
Ortopedista CDMX: cuidados y consejos para tus huesos
Un trote ligero en el Parque México puede transformarse en una molestia articular si no prestas atención a tu salud ósea. Contar con un ortopedista en la Ciudad de México que entienda tus necesidades individuales marca la diferencia entre una recuperación eficiente y complicaciones a largo plazo.
¿Por qué consultar a un ortopedista CDMX?
Acudir con un ortopedista CDMX es esencial cuando el dolor persiste más allá de unos días o tras un golpe fuerte. Este especialista no solo diagnostica fracturas y esguinces, sino que también evalúa la biomecánica de tus articulaciones para diseñar un plan de prevención y rehabilitación.
Evaluación integral y diagnóstico preciso
El proceso con un ortopedista en CDMX inicia con:
- Historia clínica detallada: incluye antecedentes médicos y nivel de actividad.
- Examen físico: prueba de movilidad, fuerza y dolor.
- Estudios de imagen: radiografías, ultrasonido o resonancia magnética según el caso.
Esta combinación permite identificar lesiones ocultas y descartar problemas como artrosis temprana o inestabilidad ligamentosa.
Cuidados básicos para proteger tus huesos
- Calentamiento antes del ejercicio: destina al menos 8 minutos a estiramientos dinámicos.
- Fortalecimiento muscular: ejercicios específicos para glúteos, cuádriceps y bíceps femoral mejoran la estabilidad articular.
- Uso de calzado adecuado: una zapatilla con buena amortiguación reduce el impacto en rodillas y tobillos.
- Descanso programado: alterna actividades de alta intensidad con ejercicios de bajo impacto, como natación o ciclismo.
Rehabilitación y fisioterapia asociada
Bajo la supervisión de un ortopedista en la Ciudad de México, la fisioterapia juega un rol clave en la recuperación. Entre las técnicas más efectivas destacan:
- Movilizaciones articulares: aumentan el rango de movimiento después de inmovilizaciones.
- Ejercicios isométricos: fortalecen sin sobrecargar la zona lesionada.
- Terapia manual: mejora la circulación y reduce la fibrosis.
Un plan de rehabilitación personalizado acelera la recuperación y minimiza el riesgo de recaídas.
Tratamientos innovadores en ortopedia CDMX
Las clínicas de vanguardia en CDMX ofrecen terapias avanzadas como:
- Plasma rico en plaquetas (PRP): acelera la regeneración de tejidos.
- Infiltraciones de ácido hialurónico: lubrican articulaciones afectadas por desgaste.
- Cirugía artroscópica: procedimientos mínimamente invasivos para reparar ligamentos y cartílagos.
Estos tratamientos optimizan los resultados y reducen el tiempo de reposo.
Consejos adicionales para mantener huesos sanos
- Dieta balanceada: incorpora calcio, vitamina D y magnesio; alimentos como lácteos, pescados grasos y verduras de hoja verde son ideales.
- Hidratación constante: el agua contribuye a la nutrición del cartílago.
- Chequeos periódicos: un control anual con un ortopedista CDMX ayuda a detectar cambios estructurales antes de que generen dolor.
Mantener una rutina de ejercicios y vigilancia médica evita molestias crónicas y favorece una vida activa.
Con estos cuidados y la guía de un ortopedista en CDMX, protegerás tus huesos y articulaciones, asegurando un desempeño óptimo en tu día a día y reduciendo el riesgo de lesiones a largo plazo.
-
¿Un examen general de orina puede detectar problemas renales?
El examen general de orina es una prueba diagnóstica de uso frecuente en la práctica médica. A través del análisis físico, químico y microscópico de una muestra de orina, este estudio permite identificar alteraciones asociadas a múltiples enfermedades. Uno de sus usos más importantes es la detección temprana de afecciones renales, ya que muchas de ellas pueden desarrollarse sin síntomas evidentes durante sus etapas iniciales.
Cómo el análisis de orina refleja la función renal
 Los riñones tienen la función de filtrar la sangre y eliminar desechos a través de la orina. Cualquier alteración en este proceso puede reflejarse en los resultados del examen general de orina. Elementos como proteínas, sangre, leucocitos o cilindros que normalmente no deben estar presentes en cantidades significativas pueden ser indicios de daño renal.
Los riñones tienen la función de filtrar la sangre y eliminar desechos a través de la orina. Cualquier alteración en este proceso puede reflejarse en los resultados del examen general de orina. Elementos como proteínas, sangre, leucocitos o cilindros que normalmente no deben estar presentes en cantidades significativas pueden ser indicios de daño renal.El EGO permite detectar signos indirectos de enfermedades como la glomerulonefritis, la nefropatía diabética, la nefritis intersticial o la enfermedad renal crónica. El hallazgo de proteínas en la orina (proteinuria) es uno de los indicadores más tempranos de lesión en los glomérulos, las estructuras encargadas de la filtración.
Signos urinarios que pueden sugerir daño renal
Uno de los hallazgos más frecuentes relacionados con problemas renales es la presencia de proteínas en la orina. Aunque pequeñas cantidades pueden estar presentes de manera fisiológica, su incremento sostenido indica daño en los filtros renales. También se puede detectar hematuria microscópica, es decir, la presencia de glóbulos rojos en la orina sin que exista sangre visible a simple vista.
Otro parámetro útil es la densidad urinaria, que puede verse alterada cuando los riñones pierden la capacidad de concentrar o diluir la orina adecuadamente. Asimismo, la aparición de cilindros granulosos o hemáticos en el examen microscópico puede indicar daño tubular o inflamación en los riñones.
En pacientes con enfermedades crónicas como hipertensión o diabetes, el examen general de orina es útil para monitorear la función renal de manera periódica. Estos pacientes tienen un mayor riesgo de desarrollar nefropatías y el EGO permite detectar cambios sutiles que alertan sobre una posible progresión del daño.
Utilidad clínica en etapas tempranas de enfermedad renal
La enfermedad renal crónica es una afección progresiva que muchas veces cursa de forma silenciosa. Por ello, realizar un examen general de orina como parte de los estudios de rutina permite identificar alteraciones antes de que se presenten síntomas clínicos.
Cuando se detecta alguna anormalidad en los resultados, el médico puede solicitar estudios complementarios como la medición de la creatinina sérica, la tasa de filtración glomerular o una cuantificación de proteínas en orina de 24 horas para evaluar con mayor precisión la función renal.
El EGO es un estudio accesible y eficaz para detectar alteraciones que podrían comprometer la salud renal a largo plazo. Proteger la función de los riñones es esencial para mantener el equilibrio del organismo. Realiza tus chequeos con regularidad y acude a un laboratorio confiable para realizar tu examen general de orina.
-
¿Qué preparación necesito antes de un electrocardiograma?
El electrocardiograma es una prueba diagnóstica ampliamente utilizada para evaluar la actividad eléctrica del corazón. Se trata de un procedimiento seguro, rápido y no invasivo que permite identificar diversas alteraciones cardíacas, como arritmias, bloqueos de conducción, signos de isquemia o daño estructural. Aunque no requiere una preparación compleja, seguir ciertas recomendaciones puede garantizar la calidad del estudio y facilitar su correcta interpretación.
Recomendaciones generales antes del estudio
Una de las principales ventajas del electrocardiograma es que no requiere ayuno, ni administración de medicamentos especiales, ni preparación invasiva. Sin embargo, es importante que el paciente siga indicaciones básicas que aseguren un trazo limpio y libre de interferencias. Se recomienda acudir con ropa cómoda y de fácil acceso, preferentemente prendas de dos piezas, para facilitar la colocación de los electrodos en el pecho.
El paciente debe evitar cremas, aceites o lociones corporales en la zona del tórax el día del estudio, ya que estos productos pueden dificultar la adhesión de los electrodos y afectar la transmisión de la señal eléctrica.
Higiene y cuidado de la piel
La piel debe estar limpia y seca. En algunos casos, si hay exceso de vello en el tórax, el personal médico puede rasurar una pequeña área para mejorar el contacto con los electrodos. Esto es particularmente importante, ya que una mala conexión puede generar artefactos en el trazo, dificultando su interpretación.
No es necesario realizar un baño justo antes del estudio, pero sí se recomienda mantener una higiene adecuada para evitar irritaciones locales por los parches adhesivos.
Estado físico y emocional del paciente
El electrocardiograma se realiza en reposo, por lo que es importante que el paciente llegue al estudio en un estado de calma y relajación. El ejercicio intenso previo, el estrés emocional o la ingesta de bebidas estimulantes como café o bebidas energéticas pueden alterar temporalmente el ritmo cardíaco y generar registros no representativos del estado habitual del corazón.
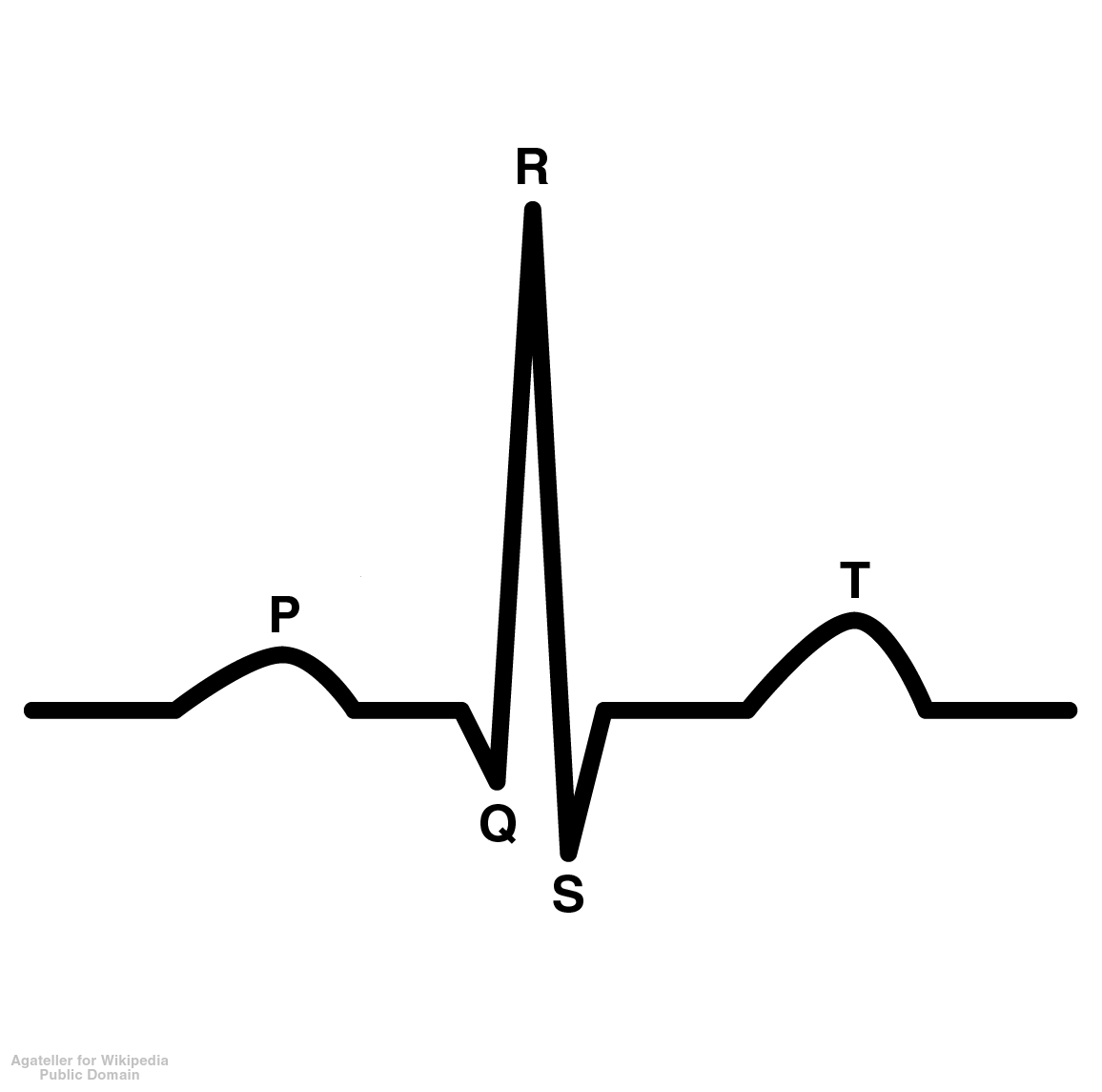 También se debe informar al médico sobre el uso de medicamentos, especialmente aquellos que afectan el sistema cardiovascular, como betabloqueadores, antiarrítmicos o diuréticos. En algunos casos, puede ser necesario ajustar su administración antes del estudio.
También se debe informar al médico sobre el uso de medicamentos, especialmente aquellos que afectan el sistema cardiovascular, como betabloqueadores, antiarrítmicos o diuréticos. En algunos casos, puede ser necesario ajustar su administración antes del estudio.Consideraciones especiales en ciertos pacientes
Las mujeres embarazadas, personas con marcapasos o pacientes en tratamiento cardiológico pueden realizarse un electrocardiograma sin problema, aunque deben notificar su condición al personal de salud antes del procedimiento. Esto permitirá interpretar adecuadamente el trazo y evitar errores diagnósticos.
En personas mayores o con movilidad reducida, el estudio puede adaptarse para realizarlo en posiciones más cómodas, siempre que se mantenga el reposo necesario para obtener un registro adecuado.
El electrocardiograma es una herramienta valiosa para detectar enfermedades del corazón antes de que se manifiesten clínicamente. Acude a un laboratorio confiable, sigue las recomendaciones previas y realiza este estudio como parte de tu chequeo médico. Cuidar tu salud cardiovascular es una inversión a largo plazo.
-
Guía completa de inmovilización de fracturas y cuidados
Una fractura puede alterar la rutina diaria de manera súbita y desafiante. Más allá del dolor inicial, el proceso de recuperación exige un manejo preciso desde el primer momento. Comprender cómo inmovilizar una fractura y aplicar tratamientos adecuados es esencial para favorecer la curación ósea y prevenir complicaciones. Esta guía ofrece un recorrido claro por las principales técnicas y cuidados posteriores que fortalecen el proceso de rehabilitación.
Técnicas para Inmovilización de fracturas efectivas
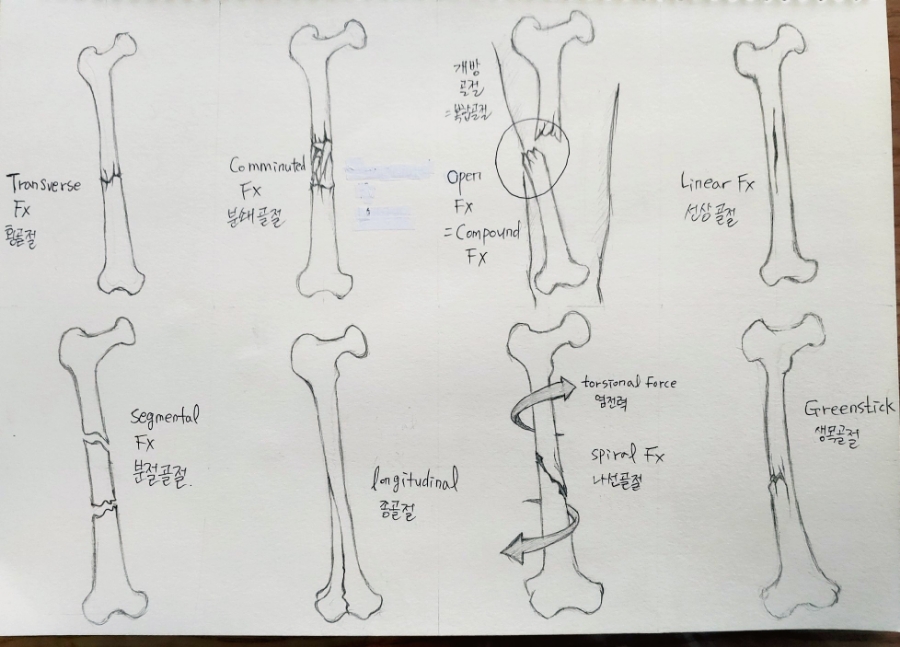 Para asegurar la estabilidad del hueso, existen diversas técnicas para fracturas óseas. El uso de férulas rígidas se emplea en casos de fracturas simples: se moldea el dispositivo al miembro afectado para limitar el movimiento. En lesiones más complejas, el yeso convencional o la bota inmovilizadora proporcionan un soporte uniforme, distribuyendo la presión y evitando desplazamientos. Los fijadores externos, por su parte, permiten ajustes precisos sin comprometer la circulación sanguínea. En cada procedimiento, la correcta alineación del fragmento óseo es prioritaria para lograr una consolidación óptima.
Para asegurar la estabilidad del hueso, existen diversas técnicas para fracturas óseas. El uso de férulas rígidas se emplea en casos de fracturas simples: se moldea el dispositivo al miembro afectado para limitar el movimiento. En lesiones más complejas, el yeso convencional o la bota inmovilizadora proporcionan un soporte uniforme, distribuyendo la presión y evitando desplazamientos. Los fijadores externos, por su parte, permiten ajustes precisos sin comprometer la circulación sanguínea. En cada procedimiento, la correcta alineación del fragmento óseo es prioritaria para lograr una consolidación óptima.La inmovilización de fracturas no solo detiene el movimiento, sino que también reduce el dolor y facilita las primeras etapas de reparación celular. Además, la elección del método debe considerar la localización de la fractura, la edad del paciente y su nivel de actividad.
Pasos clave en los tratamientos de inmovilización
- Evaluación inicial: El médico ortopedista realiza radiografías para identificar el tipo y la ubicación exacta de la fractura.
- Reducción ósea: Cuando los fragmentos están desplazados, se efectúa una manipulación suave para alinearlos antes de la inmovilización.
- Aplicación del dispositivo: Ya sea férula, yeso o fijador, la técnica exige un vendaje uniforme que no genere puntos de presión excesiva.
- Control y ajustes: En las semanas siguientes, se revisa el estado del inmovilizador para corregir holguras o rigideces, evitando complicaciones cutáneas.
- Monitoreo radiológico: Permite verificar la evolución de la unión ósea y decidir el momento adecuado para retirar el dispositivo.
Cuidados posteriores y rehabilitación
Una vez cubierto el periodo de inmovilización, el paciente debe iniciar ejercicios progresivos para recuperar fuerza y flexibilidad. Un programa de fisioterapia personalizado incluye movilizaciones pasivas y activas, fortalecimiento muscular y técnicas de propriocepción. Además, la nutrición juega un papel vital: una dieta rica en calcio, vitamina D y proteínas favorece la regeneración del tejido óseo.
El reposo relativo es tan importante como la movilización controlada. Evitar sobrecargas tempranas previene nuevas lesiones y facilita que el callo óseo madure correctamente. Asimismo, mantener la piel limpia y seca debajo del yeso o férula reduce el riesgo de irritaciones e infecciones.
Revisar periódicamente los signos de alarma—hinchazón excesiva, dolor inusual o cambios de color—es fundamental para actuar con rapidez ante posibles complicaciones. Con un enfoque integral que combine técnicas para fracturas óseas, atención médica especializada y un plan de rehabilitación, se maximiza la probabilidad de un retorno completo a las actividades cotidianas.
Al integrar estos consejos en la rutina de recuperación, el proceso de inmovilización de fracturas se convierte en un camino eficiente hacia la restauración de la función y el bienestar.
-
¿Qué hacer si el resultado de la colposcopía no es normal?
La colposcopía es un estudio diagnóstico que permite examinar con precisión el cuello uterino, la vagina y la vulva para detectar lesiones, alteraciones celulares o signos compatibles con infecciones como el virus del papiloma humano. Cuando este procedimiento revela resultados anormales, es natural que surjan preocupaciones. Sin embargo, un resultado alterado no implica necesariamente la presencia de una enfermedad grave, sino que señala la necesidad de una evaluación médica más detallada.
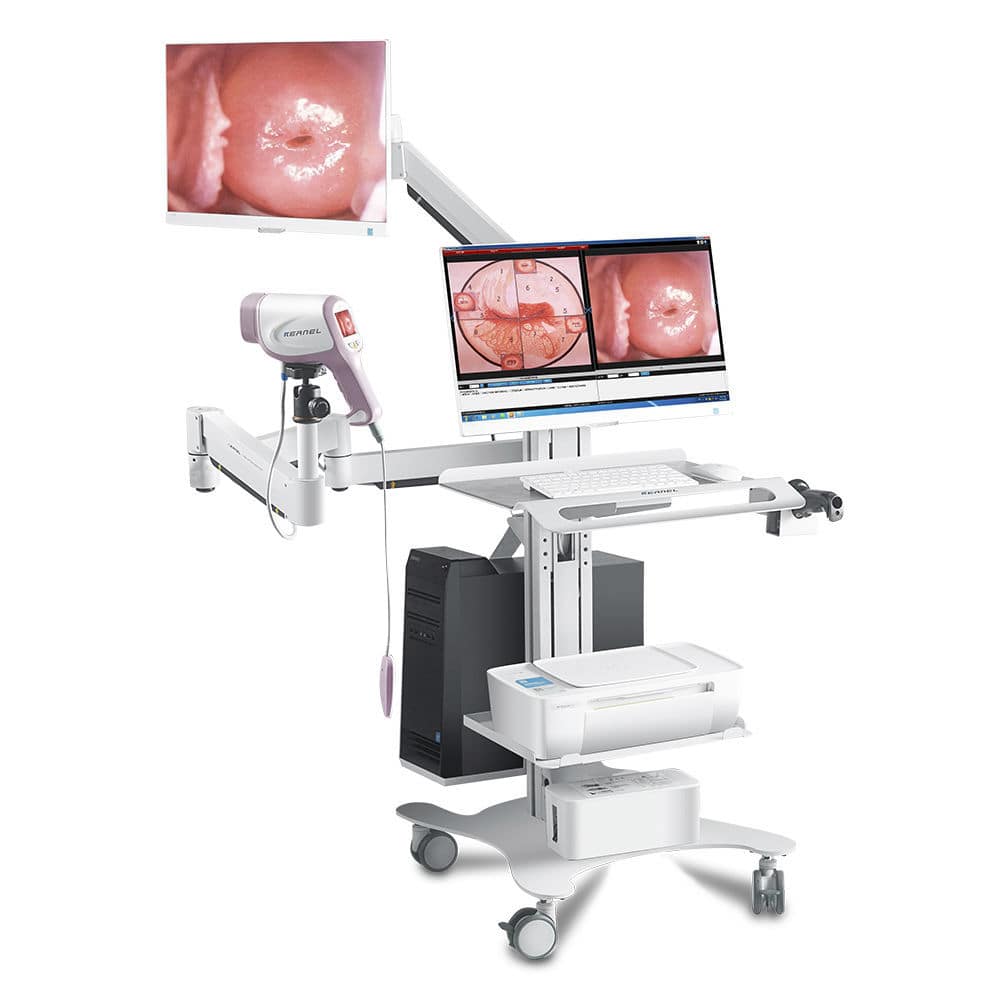 Interpretación clínica de un resultado anormal
Interpretación clínica de un resultado anormalUn resultado anormal en la colposcopía puede referirse a la presencia de lesiones de bajo o alto grado, cambios epiteliales sugestivos de infección por VPH, displasias o signos de carcinoma in situ. Estos hallazgos se clasifican según su gravedad y localización, y el especialista determinará la conducta a seguir en función del tipo de lesión, el resultado de estudios previos y los factores de riesgo individuales de la paciente.
En algunos casos, se toman biopsias durante la colposcopía para confirmar el diagnóstico mediante un análisis histopatológico. Este informe complementario es clave para definir el tratamiento o vigilancia necesarios.
Pasos a seguir ante hallazgos colposcópicos anormales
Cuando el resultado del estudio es anormal, el médico puede recomendar diferentes abordajes, dependiendo del grado y extensión de la lesión:
- Observación activa. Algunas lesiones de bajo grado relacionadas con infecciones transitorias por VPH pueden resolverse de forma espontánea. En estos casos, se indica seguimiento con citologías y colposcopías periódicas.
- Tratamiento quirúrgico conservador. Si se detectan lesiones de alto grado o displasias severas, se puede realizar un procedimiento como la escisión electroquirúrgica con asa (LEEP), conización cervical o crioterapia para eliminar el tejido afectado.
- Derivación a oncología ginecológica. En casos donde se identifican lesiones invasoras o sugestivas de cáncer, se requiere la atención especializada y estudios de extensión para definir el tratamiento adecuado.
El objetivo de este abordaje escalonado es prevenir la progresión de las lesiones y preservar la salud reproductiva de la paciente.
Importancia del seguimiento ginecológico continuo
Después de un resultado anormal, es fundamental mantener una vigilancia estrecha para garantizar la resolución completa de la lesión o detectar recurrencias de forma temprana. El médico establecerá un plan de control que puede incluir nuevas colposcopías, citologías o pruebas para detección de VPH a intervalos determinados.
El cumplimiento de estas indicaciones es esencial para evitar complicaciones futuras y reducir el riesgo de progresión a enfermedades más severas.
Apoyo emocional y comunicación médica
Recibir un resultado anormal puede generar ansiedad. Por ello, es importante mantener una comunicación abierta con el especialista, expresar dudas y seguir todas las recomendaciones. Contar con información clara y confiable ayuda a tomar decisiones informadas y afrontar el proceso con mayor tranquilidad.
Cuidar tu salud ginecológica implica atención continua y prevención. Acude a tus consultas médicas y realiza tus pruebas de laboratorio en el momento indicado.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.