-
¿Qué es la química sanguínea y para qué sirve realmente?
La química sanguínea es un análisis clínico que permite obtener información detallada sobre el funcionamiento de órganos vitales y los procesos metabólicos del cuerpo humano. A través de una muestra de sangre, es posible medir distintos compuestos químicos que reflejan el estado general de salud y ayudan a detectar diversas enfermedades. Es una herramienta fundamental en medicina preventiva, diagnóstico, seguimiento de tratamientos y control de enfermedades crónicas.
Parámetros comunes que evalúa una química sanguínea
Dependiendo de su extensión, este estudio puede analizar entre 6 y hasta 45 elementos. Entre los más frecuentes se encuentran la glucosa, la urea, la creatinina, el colesterol, los triglicéridos, las enzimas hepáticas (ALT, AST, GGT), el ácido úrico y los electrolitos como el sodio, potasio y cloro. Cada uno de estos valores ofrece información clave sobre el funcionamiento de órganos como el hígado, los riñones, el páncreas y el corazón.
Por ejemplo, la medición de glucosa ayuda a detectar alteraciones en el metabolismo de los carbohidratos, como la diabetes. La evaluación de creatinina y urea permite conocer el estado de la función renal. Las enzimas hepáticas indican si existe daño en el hígado, mientras que los lípidos sirven para estimar el riesgo cardiovascular.
Tipos de química sanguínea disponibles
Las pruebas se agrupan por el número de elementos que analizan. La química sanguínea de 6 elementos es considerada básica, mientras que la de 12 o 27 elementos incluye parámetros adicionales para una evaluación más completa. La versión más detallada es la química sanguínea de 45 elementos, la cual proporciona una visión integral del estado metabólico, renal, hepático y nutricional del paciente.
 Elegir el tipo adecuado depende del objetivo clínico. En un chequeo general, una versión intermedia puede ser suficiente, pero en el seguimiento de enfermedades crónicas o ante síntomas persistentes, se recomienda una más amplia.
Elegir el tipo adecuado depende del objetivo clínico. En un chequeo general, una versión intermedia puede ser suficiente, pero en el seguimiento de enfermedades crónicas o ante síntomas persistentes, se recomienda una más amplia.Indicaciones clínicas más frecuentes
Los médicos solicitan una química sanguínea en diversas situaciones: como parte de un chequeo anual, para evaluar síntomas inespecíficos como fatiga o pérdida de peso, en pacientes con antecedentes de enfermedades hepáticas, renales o metabólicas, o para valorar la efectividad de un tratamiento. También se utiliza antes de intervenciones quirúrgicas, durante el embarazo y en el control de enfermedades como diabetes, hipertensión y dislipidemias.
Es fundamental que el paciente acuda en ayuno, generalmente de entre 8 y 12 horas, para asegurar la precisión de los resultados. El laboratorio indicará las recomendaciones específicas según el tipo de prueba.
Importancia del seguimiento médico
Interpretar una química sanguínea requiere conocimientos médicos. Un solo valor fuera del rango no siempre indica una enfermedad, pero sí puede alertar sobre un desequilibrio que debe observarse con atención. Por eso, es importante no automedicarse ni alarmarse sin la guía de un profesional de la salud.
Cuidar tu salud comienza con una detección oportuna. Realízate una prueba de química sanguínea en un laboratorio certificado y permite que un especialista evalúe tu estado general. Detectar a tiempo una alteración puede marcar la diferencia en tu calidad de vida.
-
¿Dónde puedo realizarme pruebas COVID confiables en mi ciudad?
 Contar con pruebas COVID de calidad es esencial para un diagnóstico certero y una respuesta rápida en caso de infección por SARS-CoV-2. Existen diversos puntos de atención, tanto públicos como privados, que ofrecen estudios confiables, desde test rápidos de antígenos hasta PCR de alta sensibilidad. A continuación se describen las principales opciones disponibles en la mayoría de las ciudades.
Contar con pruebas COVID de calidad es esencial para un diagnóstico certero y una respuesta rápida en caso de infección por SARS-CoV-2. Existen diversos puntos de atención, tanto públicos como privados, que ofrecen estudios confiables, desde test rápidos de antígenos hasta PCR de alta sensibilidad. A continuación se describen las principales opciones disponibles en la mayoría de las ciudades.Laboratorios clínicos acreditados
Los laboratorios de análisis clínicos certificados por las autoridades de salud suelen ofrecer pruebas PCR y serológicas con estándares de calidad internacionales. Estos centros cuentan con equipamiento de biología molecular y personal capacitado para procesar muestras nasofaríngeas, orofaríngeas o de saliva. Algunos laboratorios de referencia incluyen cadenas nacionales que facilitan la reserva de cita en línea y entrega de resultados digitales en 24–48 horas.
Centros de salud y hospitales públicos
Los módulos de salud y hospitales públicos, dependientes de la Secretaría de Salud o de instituciones estatales, disponen de campamentos de tamizaje y unidades móviles donde se realizan pruebas COVID sin costo, o a bajo costo subsidiado. La prueba de antígenos se obtiene en minutos, mientras que la PCR puede tardar entre 48 y 72 horas. Es importante verificar los horarios de atención y requisitos de registro en la página oficial de la dependencia correspondiente.
Clínicas privadas y cadenas de farmacias
Muchas clínicas privadas y farmacias integradas en cadenas de cobertura nacional disponen de test rápidos de antígenos y, en algunos casos, PCR exprés. Estos establecimientos ofrecen la ventaja de ubicaciones accesibles en plazas comerciales y horarios extendidos, incluyendo fines de semana. Los test de antígenos se entregan en 15–30 minutos, mientras que las muestras para PCR se derivan a laboratorios asociados que brindan resultados en menos de 24 horas si se solicita el servicio exprés.
Plataformas de reserva en línea
Para mayor comodidad, diversas plataformas de salud en línea permiten ubicar y comparar precios de centros autorizados para hacerte las pruebas COVID. Estos portales muestran disponibilidad, tipos de estudio (antígeno, PCR o anticuerpos) y tiempo estimado de entrega de resultados. Además, algunas aplicaciones gubernamentales integran mapas interactivos con puntos de tamizaje gratuitos.
Puntos de atención en empresas y escuelas
En entornos laborales y educativos de gran afluencia, es común encontrar campañas internas de detección rápida mediante test de antígenos. Estos programas voluntarios facilitan el acceso al diagnóstico periódico y contribuyen a la prevención de brotes. Es recomendable confirmar con el área de recursos humanos o servicios escolares si existe un convenio con laboratorios externos para realizar estas pruebas.
Recomendaciones para elegir un punto confiable
- Verifica que el centro tenga acreditación oficial y utilice reactivos aprobados por la COFEPRIS.
- Prefiere laboratorios que ofrezcan PCR con equipamiento de biología molecular y personal certificado.
- Asegúrate de recibir resultado por escrito, con códigos de verificación o firma digital.
- Confirma los tiempos de entrega y costos del servicio, especialmente en el caso de pruebas exprés.
- Consulta valoraciones de otros usuarios o recomendaciones médicas para garantizar atención profesional.
Independientemente de la opción elegida, es fundamental acudir con síntomas compatibles, tras contacto con casos confirmados o antes de viajes y eventos de alto riesgo. Mantener una vigilancia continua mediante test diagnósticos de COVID-19 permite adoptar medidas de aislamiento oportuno y proteger a la comunidad.
Cuida tu salud y la de quienes te rodean. Acude a un laboratorio certificado y realiza tus pruebas COVID a tiempo.
-
¿Qué debo hacer si mi prueba de VIH sale positiva?
 Recibir un resultado positivo en una prueba de VIH puede generar emociones intensas como miedo, confusión o angustia. Sin embargo, este diagnóstico no representa el final, sino el inicio de un proceso médico y terapéutico que, si se sigue de manera adecuada, permite llevar una vida larga, saludable y con calidad. Conocer los pasos a seguir tras una prueba positiva es fundamental para acceder al tratamiento y preservar el bienestar físico y emocional.
Recibir un resultado positivo en una prueba de VIH puede generar emociones intensas como miedo, confusión o angustia. Sin embargo, este diagnóstico no representa el final, sino el inicio de un proceso médico y terapéutico que, si se sigue de manera adecuada, permite llevar una vida larga, saludable y con calidad. Conocer los pasos a seguir tras una prueba positiva es fundamental para acceder al tratamiento y preservar el bienestar físico y emocional.Confirmación diagnóstica tras una prueba positiva
El primer paso ante un resultado positivo es confirmar el diagnóstico con una segunda prueba. La mayoría de los protocolos clínicos indican que una prueba rápida reactiva o un inmunoensayo inicial debe ser seguida por una prueba confirmatoria, como Western blot, inmunoensayo recombinante o pruebas de detección de ácidos nucleicos (PCR para VIH). Esta verificación es necesaria para descartar falsos positivos y establecer el diagnóstico definitivo con base científica.
La confirmación se realiza en laboratorios certificados y bajo la supervisión de profesionales de la salud, quienes también brindan orientación al paciente durante todo el proceso. Es importante mantener la calma y acudir a la cita médica para recibir información clara y precisa.
Iniciar atención médica especializada
Una vez confirmado el diagnóstico, el siguiente paso es ingresar al sistema de atención médica especializada. El objetivo es evaluar el estado del sistema inmunológico del paciente y determinar el mejor esquema de tratamiento antirretroviral. Para ello, se solicitan estudios como el conteo de linfocitos CD4 y la carga viral, los cuales permiten valorar la progresión de la infección y el nivel de actividad del virus en el organismo.
El tratamiento con antirretrovirales debe iniciarse lo antes posible. Estos medicamentos, tomados de forma continua y conforme a la prescripción médica, logran reducir la cantidad de VIH en sangre a niveles indetectables, evitando daños al sistema inmunológico y disminuyendo el riesgo de transmisión a otras personas.
Apoyo emocional y orientación
 El diagnóstico de VIH puede tener un impacto emocional significativo. Por ello, muchos centros de salud y organizaciones de la sociedad civil ofrecen apoyo psicológico, grupos de acompañamiento y consejería especializada. Estos recursos ayudan a enfrentar el diagnóstico con resiliencia, manejar el estrés y fortalecer el autocuidado.
El diagnóstico de VIH puede tener un impacto emocional significativo. Por ello, muchos centros de salud y organizaciones de la sociedad civil ofrecen apoyo psicológico, grupos de acompañamiento y consejería especializada. Estos recursos ayudan a enfrentar el diagnóstico con resiliencia, manejar el estrés y fortalecer el autocuidado.También es recomendable que el paciente informe a sus parejas sexuales, de forma responsable y con orientación médica, para que ellas también puedan realizarse una prueba de VIH y, en caso necesario, iniciar tratamiento o medidas preventivas.
Continuidad del tratamiento y calidad de vida
Vivir con VIH hoy en día es completamente compatible con una vida plena. El éxito del tratamiento depende de la adherencia al esquema prescrito, los controles médicos periódicos y la adopción de un estilo de vida saludable. La detección oportuna y el seguimiento adecuado evitan complicaciones y permiten mantener una carga viral indetectable, lo que también significa que el virus no se transmite por vía sexual (indetectable = intransmisible).
Si recibiste un diagnóstico positivo o crees haber estado en riesgo, actúa con responsabilidad. Acude a un centro médico confiable y realiza una prueba de VIH. Cuidar tu salud es el primer paso para una vida informada y protegida.
-
¿Por qué el perfil tiroideo es clave en el diagnóstico del hipotiroidismo?
 El perfil tiroideo es una herramienta diagnóstica esencial para identificar trastornos hormonales relacionados con la glándula tiroides. Uno de los padecimientos más comunes que puede detectarse con este estudio es el hipotiroidismo, una condición clínica caracterizada por la producción insuficiente de hormonas tiroideas, las cuales son fundamentales para el metabolismo, el equilibrio energético, la regulación de la temperatura corporal y diversas funciones fisiológicas.
El perfil tiroideo es una herramienta diagnóstica esencial para identificar trastornos hormonales relacionados con la glándula tiroides. Uno de los padecimientos más comunes que puede detectarse con este estudio es el hipotiroidismo, una condición clínica caracterizada por la producción insuficiente de hormonas tiroideas, las cuales son fundamentales para el metabolismo, el equilibrio energético, la regulación de la temperatura corporal y diversas funciones fisiológicas.Relación entre hipotiroidismo y hormonas tiroideas
En el hipotiroidismo, la glándula tiroides disminuye su actividad, lo que se traduce en niveles bajos de tiroxina libre (T4) y, en algunos casos, de triyodotironina (T3). Como respuesta, la hipófisis aumenta la secreción de TSH (hormona estimulante de la tiroides) con el objetivo de estimular la producción hormonal, lo cual genera un desequilibrio detectable a través del perfil tiroideo.
Este estudio mide precisamente estos tres elementos: TSH, T4 libre y, en ciertos casos, T3 libre. La combinación de estos valores permite confirmar el diagnóstico, diferenciar entre tipos de hipotiroidismo (primario o secundario) y establecer la severidad del cuadro clínico.
Perfil tiroideo en el diagnóstico temprano
Una de las ventajas del perfil tiroideo es que puede detectar alteraciones hormonales antes de que se manifiesten síntomas evidentes. En el hipotiroidismo subclínico, por ejemplo, los niveles de T4 libre aún se encuentran dentro del rango normal, pero la TSH está elevada. Esta alteración inicial puede pasar desapercibida sin una prueba de laboratorio, pero ya indica que la tiroides comienza a fallar.
Detectar el hipotiroidismo en etapas tempranas permite iniciar tratamiento con levotiroxina antes de que se desarrollen complicaciones metabólicas, cardiovasculares o neurológicas, especialmente en poblaciones vulnerables como mujeres embarazadas, adultos mayores o personas con enfermedades autoinmunes.
Importancia del seguimiento con perfil tiroideo
El perfil tiroideo no solo es útil para el diagnóstico inicial del hipotiroidismo, sino también para el monitoreo del tratamiento. Una vez que se inicia la terapia sustitutiva con hormona tiroidea, se requiere ajustar la dosis de manera individualizada. Esto se logra evaluando periódicamente los niveles de TSH y T4 libre para garantizar que el organismo reciba la cantidad adecuada de hormona.
El control clínico y laboratorial regular permite evitar tanto la persistencia del hipotiroidismo como un exceso de tratamiento que podría inducir síntomas de hipertiroidismo, como taquicardia, ansiedad o pérdida de peso excesiva.
Indicaciones clínicas para realizarse un perfil tiroideo
Este estudio debe considerarse ante síntomas como fatiga constante, aumento de peso inexplicable, piel seca, intolerancia al frío, estreñimiento, caída de cabello, depresión o alteraciones menstruales. También está indicado en personas con antecedentes familiares de enfermedad tiroidea, mujeres embarazadas y pacientes con otras condiciones autoinmunes.
El diagnóstico oportuno del hipotiroidismo mejora el pronóstico y la calidad de vida del paciente. Si presentas síntomas compatibles o factores de riesgo, acude con tu médico y solicita una evaluación completa. Realizarse un perfil tiroideo es un paso fundamental para cuidar tu salud y mantener el equilibrio hormonal.
-
¿Cómo debo prepararme para un papanicolaou?
El papanicolaou es una prueba ginecológica que permite identificar alteraciones celulares en el cuello uterino, incluyendo lesiones precancerosas y cáncer cervicouterino en etapas tempranas. Su aplicación periódica reduce la mortalidad por esta enfermedad al facilitar el diagnóstico oportuno. Para obtener resultados precisos y evitar repeticiones innecesarias, es fundamental que la paciente se prepare adecuadamente antes del examen.
 Recomendaciones previas a la prueba de papanicolaou
Recomendaciones previas a la prueba de papanicolaouPara que la citología cervical sea efectiva, se deben evitar ciertas actividades y condiciones que puedan alterar la calidad de la muestra. Los especialistas recomiendan no programar el estudio durante el periodo menstrual, ya que la presencia de sangre puede dificultar la interpretación microscópica de las células.
Idealmente, el papanicolaou debe realizarse entre el día 10 y el día 20 del ciclo menstrual, es decir, unos días después de haber terminado la menstruación. Además, es importante no haber tenido relaciones sexuales, ni haber utilizado duchas vaginales, cremas, óvulos o medicamentos vaginales durante las 48 horas previas a la cita.
Higiene y cuidados el día del papanicolaou
El día del estudio se sugiere mantener una higiene íntima normal, evitando el uso de jabones íntimos o productos que alteren el pH vaginal. No es necesario realizar una limpieza profunda o excesiva, ya que esto podría eliminar células necesarias para el análisis citológico.
Se recomienda acudir con ropa cómoda que facilite la exploración ginecológica. Si es la primera vez que se realiza el examen, es útil llegar con algunos minutos de anticipación para resolver dudas con el personal médico y reducir el nivel de ansiedad.
Consideraciones clínicas y médicas antes del examen
En caso de estar embarazada o sospecharlo, es importante notificarlo al ginecólogo antes del procedimiento. Aunque el papanicolaou puede realizarse durante el embarazo, la técnica y el seguimiento pueden variar según la etapa gestacional. Asimismo, si se presentan síntomas como flujo anormal, ardor o molestias, es recomendable informar al especialista, ya que podría ser necesario posponer la prueba o complementar con otros estudios.
Pacientes con antecedentes de procedimientos ginecológicos, infecciones previas o enfermedades del cuello uterino también deben compartir esta información con su médico tratante, para adecuar el abordaje diagnóstico y garantizar una toma segura de la muestra.
Actitud durante el procedimiento ginecológico
Durante el papanicolaou, es común sentir nerviosismo o incomodidad, especialmente si se trata del primer examen ginecológico. Mantener la respiración controlada, relajar la musculatura abdominal y pélvica, y seguir las indicaciones del personal médico pueden facilitar el procedimiento y reducir las molestias.
Es fundamental comprender que se trata de una prueba rápida, no dolorosa, y con un alto valor clínico en la prevención del cáncer cervicouterino. Realiza tus estudios de rutina en un laboratorio certificado y protege tu bienestar. Prioriza tu salud ginecológica y agenda tu papanicolaou cuanto antes.
-
¿La mastografía duele? ¿Qué tan incómoda es realmente?
La mastografía es un estudio radiológico fundamental para la detección temprana del cáncer de mama. Aunque su eficacia está ampliamente respaldada por la comunidad médica, muchas mujeres posponen o evitan este examen por temor al dolor o la incomodidad que puede generar. Es importante abordar de forma clara y objetiva qué se puede esperar durante una mastografía y cuál es el nivel real de molestia asociado a este procedimiento.
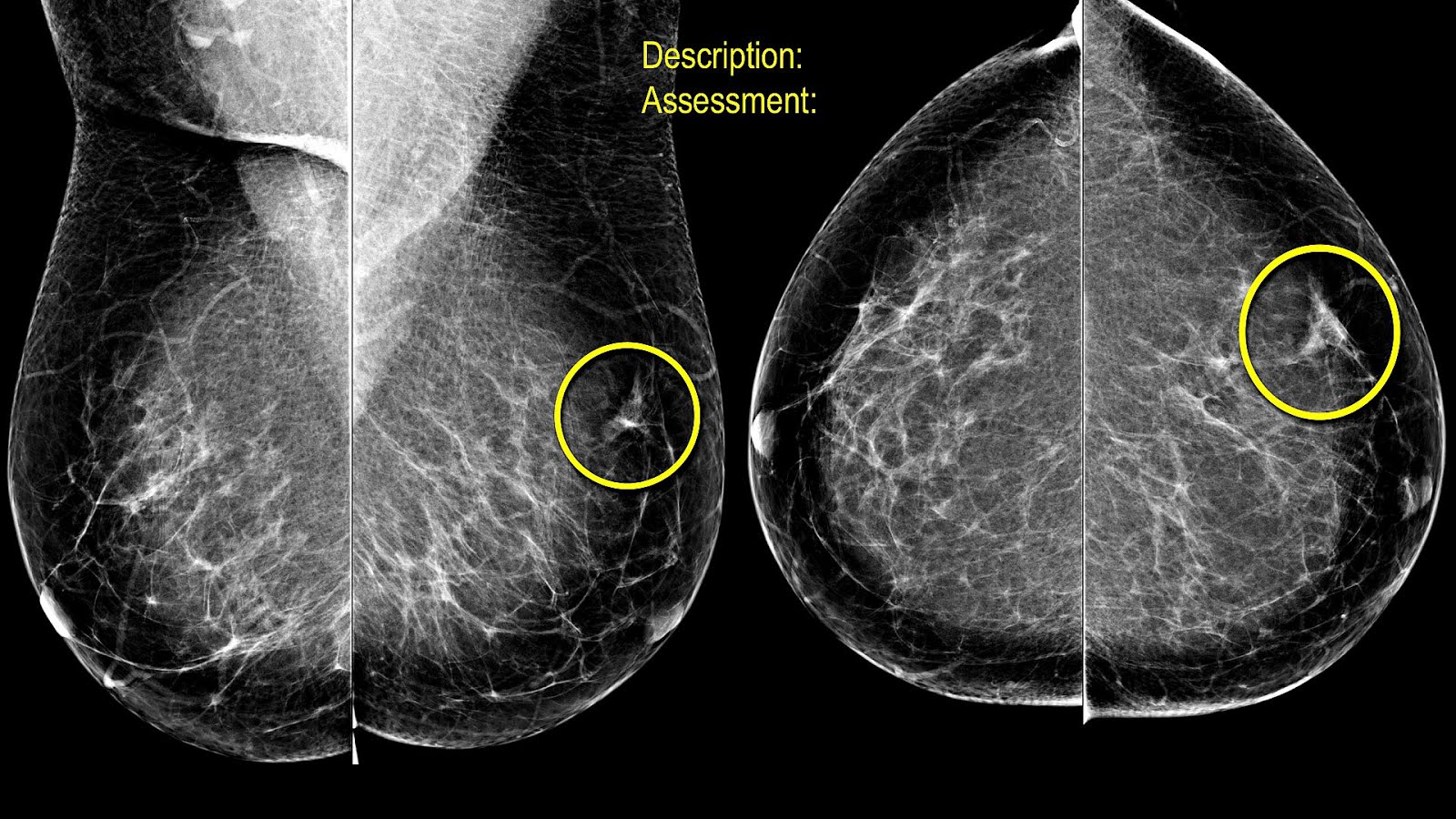 Percepción del dolor durante la mastografía
Percepción del dolor durante la mastografíaLa experiencia de dolor o incomodidad durante una mastografía varía considerablemente entre pacientes. Algunas mujeres refieren solo una leve presión, mientras que otras pueden sentir un dolor moderado, especialmente si tienen senos sensibles, presentan tejido mamario denso o están en una fase particular de su ciclo menstrual.
Durante el estudio, cada mama se coloca entre dos placas que la comprimen para obtener imágenes claras del tejido interno. Esta compresión es breve y dura apenas unos segundos, pero puede generar sensación de presión intensa. La finalidad de este paso es reducir la cantidad de radiación necesaria y mejorar la calidad diagnóstica de las imágenes.
Factores que influyen en la incomodidad del procedimiento
La sensibilidad mamaria puede aumentar antes del inicio del periodo menstrual debido a los cambios hormonales, por lo que se recomienda realizar la mastografía en la primera mitad del ciclo. Además, el umbral de dolor varía entre personas y puede estar influenciado por factores como la ansiedad, el estrés, la posición corporal y la experiencia previa con estudios similares.
La presencia de implantes mamarios también puede modificar la sensación de presión, aunque los equipos modernos y el personal capacitado están preparados para adaptar el procedimiento a estas circunstancias. Por otro lado, el uso de desodorantes, talcos o cremas en la región axilar puede interferir con las imágenes y no con la percepción del dolor, por lo que su uso debe evitarse el día del estudio.
Mejoras tecnológicas y atención humanizada
Los avances en tecnología médica han permitido el desarrollo de mamógrafos digitales y equipos de mastografía 3D que optimizan la calidad de imagen y reducen el tiempo de exposición, lo cual contribuye a una experiencia más tolerable. Además, muchos centros de imagen cuentan con personal capacitado en brindar atención sensible y empática, lo que disminuye la ansiedad y mejora la colaboración de la paciente durante el estudio.
El profesionalismo del técnico radiólogo, así como la explicación clara del procedimiento, son fundamentales para generar confianza y reducir el miedo asociado a la mastografía. Cuando el estudio se realiza en un ambiente seguro y con el acompañamiento adecuado, las molestias suelen ser mínimas y pasajeras.
Priorizar la salud mamaria implica realizarse este estudio de forma periódica, aún si conlleva una leve incomodidad. Detectar a tiempo una lesión puede marcar la diferencia en el tratamiento y pronóstico. Atiende tu bienestar integral: agenda tu mastografía y considera complementar tu revisión médica con una prueba de laboratorio que te permita conocer a fondo el estado de tu organismo.
-
Prevención de lesiones con traumatología y ortopedia
Descubrir el origen de una lesión antes de que ocurra puede marcar la diferencia entre un periodo de inactividad prolongado y una vida activa sin interrupciones. Adoptar medidas proactivas basadas en conocimientos especializados acelera la detección de factores de riesgo y permite diseñar estrategias personalizadas. Con la Traumatología y ortopedia como base, se promueve una cultura de bienestar que prioriza la salud musculoesquelética desde el primer día.
Prevención de lesiones con Traumatología y ortopedia: enfoques esenciales
La Traumatología y ortopedia no solo repara daños, sino que también estudia patrones de movimiento y cargas articulares. En clínicas especializadas, los especialistas en traumatología y ortopedia realizan evaluaciones biomecánicas que identifican desequilibrios posturales o asimetrías en la marcha. Estas pruebas, acompañadas de estudios de imagen de alta resolución, revelan vulnerabilidades antes de que deriven en fracturas de estrés o tendinopatías.
Programas de atención ortopédica y traumatológica personalizados
Integrar la atención ortopédica y traumatológica en las rutinas de entrenamiento es clave para deportistas y trabajadores con exigencias físicas constantes. Un plan preventivo incluye:
- Ejercicios de fortalecimiento para estabilizar articulaciones.
- Sesiones de estiramiento dinámico que mejoran la flexibilidad muscular.
- Talleres de educación postural para corregir hábitos y prevenir sobrecargas.
Este enfoque multidisciplinario, propio de la ortopedia y traumatología médica, garantiza que cada paciente reciba instrucciones claras y adaptadas a su actividad, ya sea en un gimnasio, oficina o campo deportivo.
Innovación en tratamientos ortopédicos y traumatológicos
La introducción de tecnologías como sensores de movimiento y software de análisis tridimensional potencia el desarrollo de tratamientos ortopédicos y traumatológicos preventivos. Estos sistemas miden en tiempo real ángulos articulares y fuerzas de impacto, alertando sobre patrones de riesgo. Con esta información, los especialistas diseñan soportes ortopédicos a medida y recomiendan ajustes de técnica que reducen significativamente el riesgo de lesiones.
Además, la fisioterapia de vanguardia incorpora herramientas de realidad virtual para entrenar el equilibrio y la propriocepción, elementos fundamentales en la prevención de caídas y esguinces.
Formar hábitos de protección ósea a largo plazo
La prevención en Traumatología y ortopedia trasciende el ámbito clínico: involucra cambios de estilo de vida. Algunos consejos incluyen:
- Nutrición adecuada rica en calcio y vitamina D para fortalecer la densidad ósea.
- Descanso programado entre sesiones de actividad para favorecer la reparación tisular.
- Supervisión profesional para ajustar programas de entrenamiento según la evolución individual.
La combinación de estos hábitos con revisiones periódicas otorga una ventaja crucial: detectar precozmente alteraciones que puedan derivar en lesiones crónicas.
Adoptar una estrategia preventiva basada en la experiencia de especialistas en traumatología y ortopedia y en herramientas de última generación significa cuidar el cuerpo de forma inteligente. Así, cada movimiento se convierte en una oportunidad para reforzar la salud ósea y articular, evitando interrupciones y prolongando la calidad de vida.
-
Beneficios clave al elegir la telemedicina
Imagina resolver tus dudas de salud sin salir de casa, obtener un diagnóstico en minutos y recibir una receta válida directamente en tu celular. Eso es lo que permite la telemedicina, una modalidad que ha transformado el acceso a la salud y que cada vez más personas eligen por sus múltiples ventajas. Lejos de ser una opción temporal, esta práctica se ha consolidado como una solución efectiva y segura, ideal para quienes buscan comodidad, rapidez y seguimiento oportuno.
¿Por qué optar por la telemedicina?
Uno de los beneficios más evidentes de la telemedicina es la posibilidad de tener una consulta médica en línea desde cualquier lugar, sin importar la distancia con el especialista. Esta facilidad resulta clave para quienes viven en zonas alejadas, tienen dificultades de movilidad o desean evitar tiempos de espera en consultorios y hospitales.
Además, este modelo de medicina a distancia permite una atención más personalizada y continua. Los pacientes pueden realizar seguimientos periódicos, consultar síntomas leves o recibir orientación preventiva sin comprometer su rutina diaria. Todo esto mejora la adherencia al tratamiento y fortalece la relación médico-paciente.
Consulta médica en línea: accesible y eficiente
Los servicios de salud digital ofrecen múltiples canales de comunicación, como videollamadas, mensajería segura y plataformas interactivas. Esto permite al médico evaluar síntomas, revisar antecedentes, solicitar estudios complementarios y emitir recetas electrónicas, todo en un entorno privado y protegido.
La atención médica remota también es eficaz en el manejo de enfermedades crónicas como la diabetes, hipertensión o asma, ya que facilita el monitoreo regular, el ajuste de tratamientos y la respuesta rápida ante cualquier cambio en el estado de salud del paciente.
Telemedicina y bienestar emocional
Además del cuidado físico, la telemedicina se ha convertido en un recurso valioso para la salud mental. Muchas personas encuentran más sencillo hablar con un psicólogo o psiquiatra desde la comodidad de su hogar, sin la presión de desplazarse o exponerse. Esta cercanía emocional favorece el inicio y la continuidad de terapias, especialmente en adolescentes, adultos mayores o personas con ansiedad.
La inmediatez y confidencialidad de la consulta también reducen las barreras al acceso, permitiendo que más personas cuiden su bienestar emocional de manera oportuna.
Servicios de salud digital con respaldo profesional
La calidad de la atención no se pierde al optar por la medicina a distancia. De hecho, muchos centros médicos combinan la telemedicina con la atención presencial, creando modelos híbridos donde el paciente recibe orientación virtual y es derivado a una cita física solo cuando es necesario.
Esta integración permite un sistema más eficiente, donde los recursos se utilizan mejor, se evitan consultas innecesarias y se prioriza la salud del paciente con una visión integral.
Elegir la telemedicina no solo es una decisión práctica: es una forma de cuidar la salud con inteligencia, comodidad y acceso a profesionales de confianza desde cualquier lugar.

-
Todo lo que necesitas saber sobre los ventiladores mecánicos en UCI
Los ventiladores mecánicos son pilares fundamentales en las Unidades de Cuidados Intensivos (UCI), donde el soporte respiratorio puede marcar la diferencia entre la recuperación y el deterioro de un paciente. Comprender su funcionamiento, sus modos de ventilación, los componentes esenciales y las mejores prácticas de mantenimiento es indispensable tanto para el personal médico como para quienes buscan profundizar en el cuidado crítico. A continuación, te presentamos una guía completa y amigable sobre estos equipos que, a diario, salvan vidas.
Importancia de los ventiladores mecánicos en la UCI
En la UCI, los enfermos suelen presentar insuficiencia respiratoria aguda, complicaciones postquirúrgicas, sepsis o traumatismos graves que comprometen la respiración espontánea. Los ventiladores mecánicos asumen la tarea de insuflar y exhalar aire de manera controlada, asegurando:
- Oxigenación adecuada: Mantener niveles óptimos de oxígeno en la sangre arterial.
- Eliminación de dióxido de carbono: Evitar la acumulación de CO₂ que provoca acidosis respiratoria.
- Descanso muscular: Aliviar el esfuerzo del paciente para respirar, evitando fatiga diafragmática.
- Soporte durante procedimientos: En cirugías largas o sedaciones profundas, el respirador mecánico garantiza la continuidad de la ventilación.
Modos de funcionamiento y adaptabilidad al paciente
Los respiradores de la UCI ofrecen múltiples modos de ventilación, cada uno adaptado a las necesidades específicas:
-
Control volumétrico (VCV)
El ventilador administra un volumen corriente fijo en cada ciclo. Es útil cuando se busca garantizar un suministro exacto de aire, especialmente en pacientes con alteraciones en la eliminación de CO₂. -
Control de presión (PCV)
Se fija la presión máxima y el volumen varía según la resistencia y compliancia pulmonar. Este modo protege frente al barotrauma, manteniendo la presión dentro de límites seguros. -
Soporte por presión (PSV)
Ideal para fases de destete, asiste únicamente cuando el paciente inicia un esfuerzo inspiratorio, mejorando la confortabilidad y promoviendo la respiración espontánea. -
Ventilación mandatoria intermitente sincronizada (SIMV)
Combina ciclos mandatorios con respiraciones espontáneas permitidas entre ellos, facilitando una transición gradual hacia la respiración autónoma. -
Modos híbridos y avanzados
Muchos ventiladores en UCI cuentan con modos adaptativos que ajustan automáticamente parámetros como el volumen y la presión según la mecánica pulmonar en tiempo real.
Componentes esenciales de un ventilador de UCI
Para ofrecer un soporte respiratorio de calidad, los respiradores mecánicos incluyen varios elementos clave:
- Circuito respiratorio: Tubos corrugados que conducen el flujo inspiratorio y recogen el aire espirado. La calidad de estos circuitos influye en la resistencia al flujo y la sincronía paciente-ventilador.
- Filtros bacterianos y de partículas: Protegen al paciente de contaminantes y al equipo de secreciones exhaladas. Deben cambiarse con regularidad para evitar obstrucciones.
- Humidificador y calentador de gas: Evitan la desecación de la mucosa y mantienen la temperatura y humedad del gas inspirado en rangos fisiológicos (30–40 % de humedad relativa y 32–37 °C).
- Sensor de presión y flujo: Mide la presión pico, la presión meseta y el volumen corriente, generando curvas que ayudan a ajustar el soporte ventilatorio.
- Pantalla de interfaz: Muestra parámetros en tiempo real (frecuencia respiratoria, PEEP, FiO₂, curvas flujo-volumen) y permite configurar alarmas críticas.
- Batería interna y sistema UPS: Aseguran funcionamiento continuo ante cortes de energía, fundamental en cuidados intensivos.
Mantenimiento y limpieza para prolongar la vida útil
Un protocolo de mantenimiento adecuado garantiza el funcionamiento óptimo de los ventiladores mecánicos en UCI y reduce el riesgo de infecciones nosocomiales:
-
Revisión diaria
Inspeccionar conexiones, verificar alarmas, comprobar niveles de humedad y oxígeno. -
Cambio de filtros
Sustituir filtros de entrada y salida cada 24–48 horas o tras cada paciente, según recomendaciones del fabricante. -
Calibración periódica
Ajustar sensores de presión y flujo al menos cada seis meses, o después de reparaciones mayores. -
Limpieza profunda
Desmontar partes externas lavables y desinfectarlas tras cada uso, siguiendo protocolos de esterilización hospitalaria. -
Pruebas de autoevaluación
Ejecutar los autotests incorporados para verificar funcionalidad de bombas, válvulas y sistemas de alarma.
Entrenamiento del personal: clave para un uso eficaz
La tecnología de los ventiladores mecánicos es compleja y requiere no solo conocimiento teórico, sino práctica constante:
- Cursos presenciales y simulaciones: Practicar la configuración de modos, el destete gradual y la respuesta a alarmas.
- Protocolos de RCP avanzada: Incluir ventilación mecánica en el algoritmo de reanimación cardiopulmonar.
- Talleres de destete: Ejercicios para reconocer cuándo y cómo reducir el soporte hasta alcanzar la respiración espontánea.
- Actualización continua: Promover la asistencia a congresos y sesiones de formación sobre innovaciones en ventilación mecánica.
Retos y consideraciones éticas
La gestión de pacientes en ventilación prolongada plantea dilemas:
- Síndrome de ventilación prolongada: Mayor riesgo de debilidad muscular, infecciones asociadas al ventilador y daño pulmonar.
- Comunicación con familiares: Explicar pronósticos y expectativas, sobre todo en pacientes con lesiones neurológicas graves.
- Decisiones de retiro de soporte: En situaciones de pronóstico irreversible, definir criterios y protocolos de manera interdisciplinaria, respetando la autonomía y dignidad del paciente.
Innovaciones y tendencias en ventilación mecánica
El futuro de los respiradores de UCI se orienta hacia:
- Modos adaptativos basados en inteligencia artificial: Ajustes automáticos de parámetros según datos históricos y evolución del paciente.
- Telemedicina y monitoreo remoto: Transmisión de datos a estaciones centrales para supervisión por especialistas en tiempo real.
- Ventiladores portátiles de alta gama: Equipos compactos con funcionalidades avanzadas, facilitando el transporte intrahospitalario sin comprometer calidad.
- Integración con sistemas de registro electrónico: Automatización de registros de parámetros y generación de reportes para mejorar la toma de decisiones clínicas.
Factores de selección y planificación de recursos
Al adquirir ventiladores mecánicos para un UCI, es importante evaluar:
- Número de camas y casos críticos esperados: Dimensionar el parque de respiradores según el flujo de pacientes.
- Presupuesto y costo total de propiedad: Incluir precio de compra, accesorios, mantenimiento y capacitación.
- Soporte técnico del fabricante: Disponibilidad de repuestos, servicio postventa y tiempos de respuesta.
- Espacio físico y suministro de gases medicinales: Asegurar ubicaciones con tomas de oxígeno, aire comprimido y energía eléctrica ininterrumpida.
Con una planificación adecuada, la inversión en ventiladores mecánicos se traduce en mejores resultados clínicos, menor estancia hospitalaria y mayor eficiencia en el manejo de la UCI.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.