-
Inmovilización de fracturas: cuidados en reposo
Un mal paso puede convertir la rutina diaria en un desafío inesperado. Detener cualquier movimiento del hueso lesionado es el pilar fundamental para que comience la reparación interna. Una correcta inmovilización de fracturas protege la zona afectada, alivia el dolor y sienta las bases para una recuperación sin contratiempos.
Cuidados tras la Inmovilización de fracturas en reposo
Mantener la inmovilización correctamente durante el reposo es tan importante como colocar el yeso o la férula. Para inmovilizar una fractura de forma efectiva, sigue estos pasos:
-
Elevación constante
Elevar la extremidad lesionada por encima del nivel del corazón reduce la inflamación y mejora el retorno venoso. Coloca almohadas bajo el brazo o la pierna mientras descansas o duermes. -
Control del dolor
Los analgésicos y antiinflamatorios recetados acompañan a los tratamientos de inmovilización y facilitan el descanso. Seguir la pauta médica de dosis y horarios optimiza el confort sin interferir con la cicatrización. -
Aplicación de frío localizado
Durante las primeras 48 horas, colocar compresas frías alrededor del yeso (sin mojarlo) disminuye la hinchazón y la sensación de calor. Usa paquetes de gel fríos envueltos en un paño durante 15–20 minutos y repite cada 2–3 horas. -
Protección de la piel
Evita rascar o introducir objetos bajo el vendaje. Una férula semirrígida o un yeso mal cuidado puede provocar rozaduras o úlceras por presión. Mantén la piel limpia y seca, y revisa diariamente si hay enrojecimiento o erupciones.
Técnicas para fracturas óseas y soporte adecuado
Elegir el dispositivo apropiado es parte de las técnicas para fracturas óseas. Férulas termoplásticas, yeso convencional y fijadores externos son los métodos más comunes. Cada uno ofrece distintos niveles de rigidez y accesibilidad para curaciones:
- Férulas semirrígidas: ideales en fracturas estables de muñeca o tobillo, permiten cierta ventilación y facilitan la higiene.
- Yeso convencional: aconsejado en fracturas desplazadas de húmero o tibia, brinda soporte total aunque exige mayores precauciones para evitar humedad.
- Fijadores externos: reservados para fracturas abiertas o con riesgo de infección, facilitan el acceso a la piel y permiten ajustes sin desmontar la estructura completa.
Rutina de reposo y seguimiento
El reposo no implica inactividad absoluta. Integrar movimientos suaves de dedos o articulaciones adyacentes, según la indicación médica, previene la rigidez articular y mejora la circulación. Estos pequeños gestos complementan los tratamientos de inmovilización y acortan el tiempo de convalecencia.
Programar revisiones cada 7–10 días es esencial para evaluar la consolidación ósea con radiografías y ajustar el dispositivo si existe hinchazón excesiva o desplazamiento. Notificar de inmediato al ortopedista ante signos de alarma —dolor intenso, hormigueo, palidez o frío extremo en la zona— evita complicaciones graves.
Progresión hacia la recuperación
Cumplido el periodo indicado, comienza la transición a la rehabilitación. Ejercicios de movilidad pasiva, fortalecimiento progresivo y actividades funcionales restauran la fuerza y flexibilidad perdidas. Una dieta rica en calcio, vitamina D y proteínas nutre el proceso de formación del callo óseo.
Con estos cuidados en reposo, la inmovilización de fracturas se convierte en un paso estratégico para garantizar que el hueso sane en la posición correcta y el paciente retome sus actividades con mayor seguridad.
-
Elevación constante
-
¿Qué pasa si no le hacen el tamiz neonatal a un bebé?
 El tamiz neonatal es una herramienta diagnóstica fundamental en la medicina preventiva pediátrica. Permite detectar enfermedades congénitas graves que no son visibles al momento del nacimiento, pero que pueden provocar secuelas irreversibles si no se tratan a tiempo. No realizar este estudio representa un riesgo significativo para la salud y el desarrollo del recién nacido, ya que impide la identificación oportuna de condiciones que requieren tratamiento inmediato.
El tamiz neonatal es una herramienta diagnóstica fundamental en la medicina preventiva pediátrica. Permite detectar enfermedades congénitas graves que no son visibles al momento del nacimiento, pero que pueden provocar secuelas irreversibles si no se tratan a tiempo. No realizar este estudio representa un riesgo significativo para la salud y el desarrollo del recién nacido, ya que impide la identificación oportuna de condiciones que requieren tratamiento inmediato.Enfermedades que pueden pasar desapercibidas sin el tamiz neonatal
Muchas de las enfermedades que detecta el tamiz neonatal son silenciosas en sus primeras etapas. Entre las más comunes se encuentran el hipotiroidismo congénito, la fenilcetonuria, la galactosemia y la hiperplasia suprarrenal congénita. Estas patologías pueden afectar el desarrollo neurológico, el metabolismo o el equilibrio hormonal del bebé, sin presentar síntomas evidentes en los primeros días o semanas de vida.
Si no se realiza el tamiz neonatal, estas enfermedades pueden evolucionar sin ser detectadas, ocasionando retraso mental, convulsiones, daño hepático, desnutrición, alteraciones del crecimiento y, en algunos casos, complicaciones que amenazan la vida del infante.
Riesgos del diagnóstico tardío o inexistente
El principal riesgo de no realizar el tamiz neonatal es el retraso en el diagnóstico y tratamiento de enfermedades que pueden prevenirse o controlarse con intervenciones simples. Un diagnóstico tardío limita la eficacia de los tratamientos y puede dejar secuelas permanentes, especialmente en el sistema nervioso central durante los primeros años de vida, etapa en la que el cerebro es más vulnerable.
Algunas enfermedades detectables mediante el tamiz neonatal requieren intervenciones desde los primeros días de vida. Por ejemplo, el hipotiroidismo congénito debe tratarse antes de las dos semanas para evitar deterioro intelectual. Si el diagnóstico se realiza después de este periodo crítico, los daños pueden ser irreversibles.
Implicaciones legales y de salud pública
En México, el tamiz neonatal está normado por la Ley General de Salud y la Norma Oficial Mexicana NOM-034-SSA2-2013, que establecen su obligatoriedad en instituciones de salud públicas y privadas. No realizarlo sin justificación médica constituye una omisión en la atención básica del recién nacido.
Desde el punto de vista de salud pública, omitir el tamiz neonatal incrementa la carga de enfermedades crónicas en la población infantil, así como el costo económico y emocional asociado al tratamiento de discapacidades que pudieron haberse prevenido.
Recomendaciones para los padres y cuidadores
Los padres deben asegurarse de que el tamiz neonatal se realice entre las 24 y 72 horas de vida del bebé. En caso de que el nacimiento ocurra fuera de una institución médica, es indispensable acudir a un laboratorio autorizado lo antes posible para realizar la prueba. También es importante conservar los resultados y estar atentos a cualquier recomendación médica posterior.
La detección oportuna salva vidas y mejora la calidad de vida del recién nacido. Asegúrate de realizar el tamiz neonatal en el tiempo adecuado. ¡Cuida la salud de tu bebé y acude a tu laboratorio de confianza para realizar los estudios necesarios desde el primer día!
-
¿Qué se puede detectar con un ultrasonido obstétrico?
 El ultrasonido obstétrico es una herramienta diagnóstica clave en la medicina prenatal. Utiliza ondas sonoras para crear imágenes del interior del cuerpo sin necesidad de intervención invasiva, lo que lo convierte en una de las técnicas más seguras y utilizadas durante el embarazo. Este estudio permite a los profesionales de la salud evaluar el desarrollo fetal, identificar posibles complicaciones y monitorear la salud de la madre. A continuación, se detallan algunos de los aspectos más importantes que se pueden detectar mediante un ultrasonido obstétrico.
El ultrasonido obstétrico es una herramienta diagnóstica clave en la medicina prenatal. Utiliza ondas sonoras para crear imágenes del interior del cuerpo sin necesidad de intervención invasiva, lo que lo convierte en una de las técnicas más seguras y utilizadas durante el embarazo. Este estudio permite a los profesionales de la salud evaluar el desarrollo fetal, identificar posibles complicaciones y monitorear la salud de la madre. A continuación, se detallan algunos de los aspectos más importantes que se pueden detectar mediante un ultrasonido obstétrico.Confirmación del embarazo y fecha de parto
Uno de los primeros y más importantes usos del ultrasonido obstétrico es la confirmación del embarazo. Este estudio permite verificar que el embrión esté ubicado en el útero y no fuera de él, lo cual podría indicar un embarazo ectópico, que es potencialmente peligroso para la madre. Además, el ultrasonido proporciona una estimación precisa de la fecha de parto, ya que permite medir el tamaño del embrión o feto y calcular su edad gestacional. Esto es crucial para planificar el seguimiento adecuado y detectar cualquier irregularidad en el desarrollo.
Detección de malformaciones y anomalías estructurales
A lo largo del embarazo, el ultrasonido obstétrico desempeña un papel fundamental en la detección de malformaciones congénitas. En el segundo trimestre, especialmente entre las semanas 18 y 22, se realiza un ultrasonido detallado para evaluar la anatomía fetal. Durante este examen, se revisan los órganos principales, como el corazón, el cerebro, los riñones y los huesos, para identificar posibles defectos estructurales. Anomalías como espina bífida, paladar hendido o problemas cardíacos pueden ser detectadas en esta fase.
Monitoreo del crecimiento y desarrollo fetal
El ultrasonido también permite evaluar el crecimiento del feto, midiendo parámetros como el tamaño de la cabeza, el abdomen y el fémur. Estos datos son esenciales para determinar si el bebé está creciendo adecuadamente para su edad gestacional. Si el crecimiento es insuficiente o excesivo, podría indicar problemas como el bajo peso al nacer o el exceso de líquido amniótico. Estos factores pueden afectar tanto al bebé como a la madre, por lo que es vital realizar un monitoreo continuo.
Detección de problemas en la placenta
El ultrasonido obstétrico es útil para evaluar la posición de la placenta, el órgano que conecta al bebé con la madre y suministra nutrientes. En algunos casos, la placenta puede ubicarse de manera anómala, como en el caso de la placenta previa, donde la placenta cubre parcial o totalmente el cuello uterino. Esta condición puede causar complicaciones graves durante el parto, como hemorragias. El ultrasonido permite a los médicos identificar estas situaciones a tiempo, lo que facilita una intervención adecuada.
Detección de embarazos múltiples
El ultrasonido obstétrico es fundamental para detectar embarazos múltiples, como los gemelos o trillizos. Este examen permite identificar el número de fetos en el útero y evaluar su desarrollo individual. También se puede determinar si los fetos comparten la misma bolsa amniótica o si tienen bolsas separadas, lo cual tiene implicaciones en el seguimiento y manejo del embarazo.
Monitoreo del bienestar fetal
En el tercer trimestre, el ultrasonido obstétrico es útil para evaluar la posición del bebé, lo que es fundamental para determinar el tipo de parto. También se revisa la cantidad de líquido amniótico y la circulación sanguínea a través del cordón umbilical. Estos estudios ayudan a detectar posibles complicaciones, como la insuficiencia placentaria, que puede afectar el bienestar del bebé.
El ultrasonido obstétrico es un examen indispensable durante la gestación, ya que proporciona información crucial para la salud de la madre y el bebé. Es importante seguir las indicaciones del médico y realizar las pruebas necesarias para garantizar un embarazo saludable. Cuidar tu salud y la de tu bebé es esencial, por lo que es recomendable realizarse ultrasonidos obstétricos conforme a las pautas médicas y no dudar en acudir a un laboratorio para los estudios pertinentes.
-
¿Cómo debo prepararme antes de una biometría hemática?
La biometría hemática es una prueba de laboratorio que permite evaluar de manera integral los elementos celulares de la sangre, como los eritrocitos, leucocitos y plaquetas. Este estudio es esencial para detectar infecciones, anemias, alteraciones en la coagulación y diversas enfermedades sistémicas. Aunque es un análisis sencillo y rápido, existen algunas recomendaciones importantes que deben seguirse para asegurar la calidad y precisión de los resultados.
¿Es necesario el ayuno para una biometría hemática?
A diferencia de otros estudios de laboratorio, la biometría hemática no requiere ayuno. Esto se debe a que los parámetros que analiza no se ven afectados por la ingesta reciente de alimentos. Sin embargo, si el estudio forma parte de un perfil más amplio que incluye pruebas como química sanguínea, colesterol o glucosa, el laboratorio puede indicar un ayuno de entre 8 y 12 horas.
Por este motivo, es fundamental que el paciente consulte con el médico o el personal del laboratorio antes de la toma de muestra para recibir las instrucciones específicas, sobre todo si se combinarán varios análisis en una misma extracción.
Factores que pueden interferir con los resultados
Algunos factores pueden modificar temporalmente los resultados de una biometría hemática. Entre ellos se encuentran el ejercicio físico intenso, el estrés emocional, el consumo reciente de medicamentos y las infecciones virales o bacterianas. Si el paciente se encuentra cursando un cuadro agudo, como un resfriado, es importante notificarlo al personal de salud, ya que esto puede alterar el conteo de leucocitos o el nivel de hemoglobina.
Asimismo, ciertos medicamentos como antiinflamatorios, antibióticos o anticoagulantes pueden influir en el recuento de plaquetas o glóbulos blancos. Por lo tanto, es recomendable informar al médico sobre cualquier tratamiento farmacológico en curso.
Recomendaciones previas a la toma de muestra
Para facilitar el proceso y garantizar resultados confiables, se sugiere seguir las siguientes indicaciones:
-
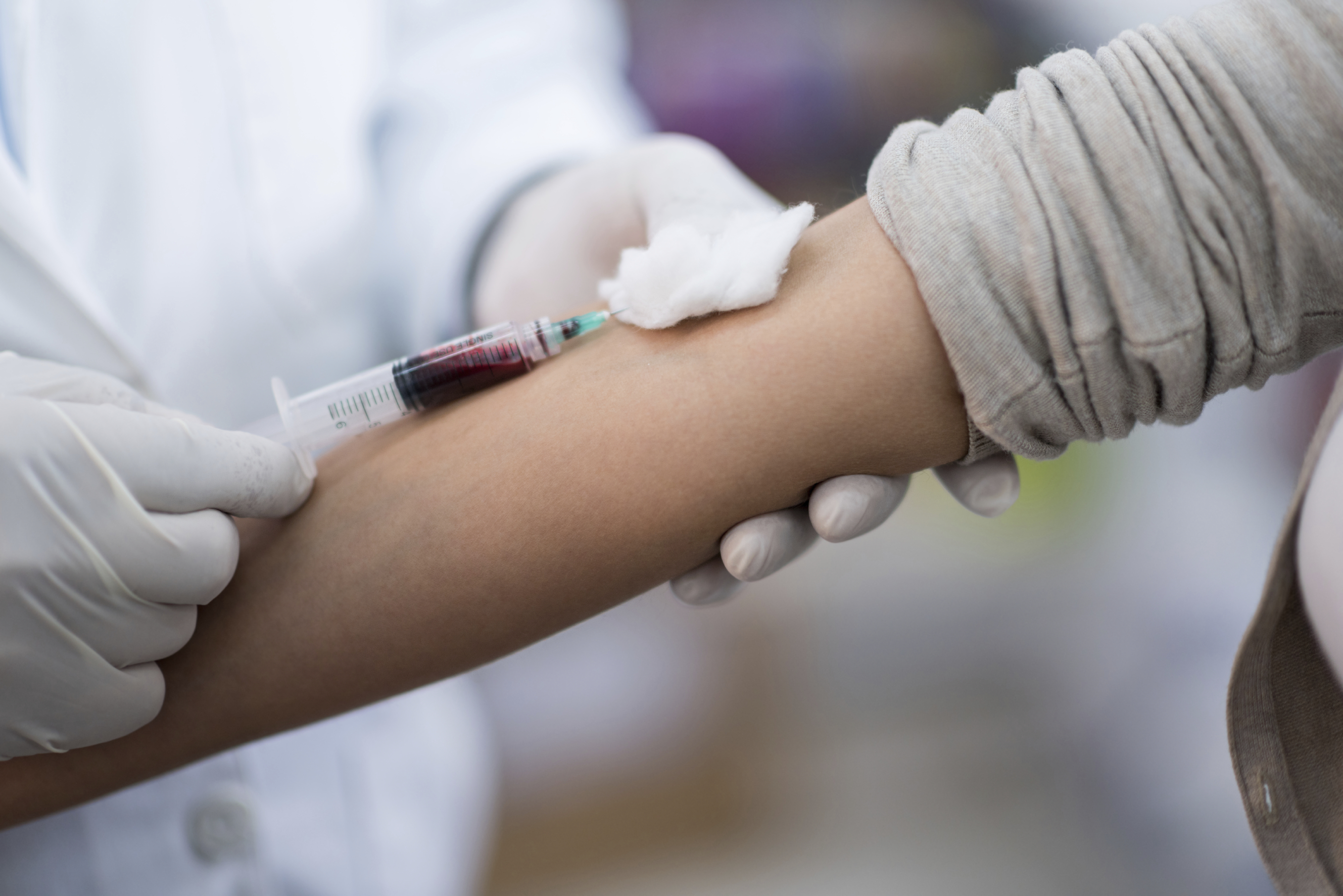 Dormir al menos 6 a 8 horas la noche anterior.
Dormir al menos 6 a 8 horas la noche anterior.
- Evitar el consumo de alcohol al menos 24 horas antes del análisis.
- No realizar ejercicio intenso el mismo día del estudio.
- Acudir con ropa cómoda y de manga corta para facilitar la toma de sangre.
- Informar al personal del laboratorio si se ha presentado fiebre, sangrado reciente o malestar general.
La muestra para la biometría hemática se obtiene mediante una punción en una vena del brazo y, por lo general, el procedimiento dura solo unos minutos. Los resultados suelen estar disponibles el mismo día o al día siguiente, según la capacidad del laboratorio.
Mantenerse informado sobre cómo prepararse adecuadamente para una biometría hemática contribuye a obtener resultados precisos y facilita el diagnóstico oportuno de diversas enfermedades. Protégete, escucha a tu cuerpo y acude al laboratorio para realizar tus estudios clínicos de forma periódica.
-
-
¿Qué significa tener proteínas en el examen general de orina?
El examen general de orina es una herramienta diagnóstica ampliamente utilizada para evaluar el estado de salud del sistema urinario y detectar alteraciones metabólicas. Entre los parámetros que analiza este estudio, la presencia de proteínas es uno de los hallazgos más relevantes. Identificar proteínas en la orina puede ser un indicador temprano de enfermedad renal u otros trastornos sistémicos que afectan la filtración glomerular.
Presencia de proteínas: ¿qué indica?
 En condiciones normales, la orina contiene cantidades mínimas o nulas de proteínas. Los riñones sanos actúan como filtros que impiden el paso de proteínas plasmáticas hacia la orina. Cuando se detectan niveles elevados, este hallazgo se conoce como proteinuria y puede ser señal de que el sistema de filtración renal está comprometido.
En condiciones normales, la orina contiene cantidades mínimas o nulas de proteínas. Los riñones sanos actúan como filtros que impiden el paso de proteínas plasmáticas hacia la orina. Cuando se detectan niveles elevados, este hallazgo se conoce como proteinuria y puede ser señal de que el sistema de filtración renal está comprometido.Existen distintas causas de proteinuria, que van desde situaciones benignas y transitorias hasta patologías crónicas. Es posible observar pequeñas cantidades de proteínas después de ejercicio intenso, fiebre, estrés o deshidratación. Sin embargo, la proteinuria persistente puede asociarse a enfermedades más graves, como glomerulonefritis, nefropatía diabética o hipertensión arterial mal controlada.
Valores normales en el análisis de orina
Durante el análisis químico del examen general de orina, se utiliza una tira reactiva que detecta la presencia de proteínas. Los resultados suelen expresarse en una escala cualitativa: negativo, traza, +, ++, +++ o ++++. Un resultado negativo o traza se considera dentro del rango fisiológico. A partir de un resultado +, puede ser necesario realizar estudios complementarios, como la cuantificación de proteínas en orina de 24 horas o un análisis de microalbuminuria.
La detección temprana de proteínas en el EGO es fundamental para prevenir complicaciones renales. En pacientes con enfermedades crónicas, como diabetes mellitus o lupus eritematoso sistémico, este parámetro se monitorea regularmente para valorar la progresión del daño renal.
Enfermedades asociadas a la proteinuria
La proteinuria puede ser un signo precoz de daño en los glomérulos, las unidades de filtración de los riñones. Las patologías más frecuentemente asociadas a este hallazgo son la nefropatía diabética, la hipertensión arterial crónica, el síndrome nefrótico y ciertas enfermedades autoinmunes. En algunos casos, también puede observarse en infecciones urinarias o procesos inflamatorios del tracto urinario.
En niños y adolescentes, la proteinuria ortostática es una causa frecuente y benigna, caracterizada por la excreción de proteínas solo en posición erguida. Sin embargo, cuando la proteinuria es persistente o va acompañada de otros síntomas como edema, hipertensión o alteraciones en la creatinina sérica, debe ser investigada de inmediato.
El examen general de orina, también conocido como EGO, permite detectar la presencia de proteínas y otros indicadores de salud renal y sistémica. Realizarse esta prueba regularmente es clave para la prevención y el diagnóstico oportuno. Protege tu bienestar y acude a un laboratorio de confianza para realizar tus estudios de rutina.
-
¿Cómo se realiza un ultrasonido mamario paso a paso?
El ultrasonido mamario es un estudio no invasivo utilizado para evaluar los tejidos de las mamas mediante ondas sonoras de alta frecuencia. Es una herramienta fundamental en el diagnóstico complementario de lesiones detectadas por exploración física o mamografía, especialmente útil en mujeres con mamas densas o con prótesis. A continuación, se detalla de forma clínica y precisa cómo se lleva a cabo este procedimiento.
Preparación antes del ultrasonido de mama
 Para realizar un ultrasonido de mama, no se requiere una preparación especial como ayuno o suspensión de medicamentos. Sin embargo, se recomienda acudir sin haber aplicado cremas, desodorantes ni talcos en la zona pectoral, ya que estos productos pueden interferir en la calidad de la imagen. El paciente debe portar ropa cómoda, ya que se le solicitará descubrir completamente el tórax para facilitar el acceso a ambas mamas.
Para realizar un ultrasonido de mama, no se requiere una preparación especial como ayuno o suspensión de medicamentos. Sin embargo, se recomienda acudir sin haber aplicado cremas, desodorantes ni talcos en la zona pectoral, ya que estos productos pueden interferir en la calidad de la imagen. El paciente debe portar ropa cómoda, ya que se le solicitará descubrir completamente el tórax para facilitar el acceso a ambas mamas.Posicionamiento de la paciente durante el estudio
El estudio se realiza generalmente con la paciente recostada boca arriba o ligeramente de lado, dependiendo de la mama que se evalúe. Se coloca una almohada o soporte bajo el hombro correspondiente para optimizar la visualización del tejido mamario. Este posicionamiento permite al médico radiólogo explorar con mayor precisión toda la glándula mamaria, incluyendo la región retroareolar y los cuadrantes axilares.
Aplicación del gel conductor
El siguiente paso consiste en aplicar un gel transparente y acuoso sobre la superficie de la mama. Este gel es fundamental para eliminar el aire entre la piel y el transductor (dispositivo manual del ecógrafo), mejorando así la conducción de las ondas sonoras. La temperatura del gel es generalmente templada para garantizar la comodidad de la paciente.
Exploración con el transductor ecográfico
El radiólogo o el técnico especializado desliza el transductor sobre la mama, generando imágenes en tiempo real que se proyectan en una pantalla. Este instrumento emite ondas sonoras que atraviesan los tejidos mamarios y regresan como ecos, permitiendo visualizar estructuras internas como los lóbulos, conductos galactóforos, nódulos o masas. El especialista observa detalladamente estas imágenes en busca de alteraciones en la forma, contorno, ecogenicidad o vascularidad de cualquier hallazgo.
Evaluación de ambas mamas y axilas
El estudio se realiza en ambas mamas, incluso si solo una presenta síntomas o alteraciones. Además, es común que se exploren las regiones axilares para detectar ganglios linfáticos agrandados u otras anomalías que puedan sugerir afecciones inflamatorias o malignas. Esta evaluación es especialmente importante en pacientes con antecedentes familiares de cáncer de mama.
Duración y resultados del procedimiento
El ultrasonido mamario tiene una duración aproximada de 15 a 30 minutos, dependiendo de la complejidad del caso. No genera dolor y carece de efectos secundarios, ya que no utiliza radiación ionizante. Una vez finalizado, las imágenes obtenidas son interpretadas por un médico radiólogo, quien emite un informe detallado que será enviado al médico tratante para su análisis y seguimiento clínico.
El ultrasonido de mamas es un estudio seguro, accesible y altamente útil en la detección temprana de diversas patologías. Si notas algún cambio en tus mamas, acude con un especialista y realízate una prueba de laboratorio o gabinete para cuidar tu salud de forma oportuna.
-
¿Qué significan los resultados del ultrasonido mamario?
El ultrasonido mamario es un estudio no invasivo que permite visualizar las estructuras internas de la mama mediante ondas sonoras de alta frecuencia. Este procedimiento es útil tanto para el diagnóstico como para el seguimiento de diversas afecciones mamarias. La interpretación de sus resultados requiere conocimientos médicos específicos, ya que cada hallazgo puede corresponder a un amplio espectro de condiciones benignas o malignas.
Hallazgos frecuentes en el ultrasonido mamario
Uno de los resultados más comunes es la presencia de quistes mamarios. Estos aparecen como estructuras anecoicas, es decir, sin ecos en su interior, lo que indica que están llenas de líquido. Generalmente son benignos y no requieren tratamiento, a menos que generen molestias.
También pueden identificarse nódulos sólidos, los cuales pueden tener bordes bien definidos o irregulares. Aquellos con márgenes regulares, forma ovalada y ecogenicidad homogénea suelen ser benignos, como los fibroadenomas. En cambio, los nódulos con bordes espiculados, sombra acústica posterior y vascularización interna deben evaluarse con mayor detalle, ya que podrían ser indicativos de lesiones malignas.
Clasificación BI-RADS en los informes de ultrasonido mamario
Para estandarizar la interpretación de los resultados, se utiliza la clasificación BI-RADS (Breast Imaging Reporting and Data System). Este sistema ayuda a categorizar los hallazgos en una escala del 0 al 6:
- BI-RADS 0: Estudio incompleto; se requiere información adicional.
- BI-RADS 1: Hallazgos normales; no se observa ninguna alteración.
- BI-RADS 2: Hallazgos benignos; no se requiere intervención.
- BI-RADS 3: Probablemente benigno; se sugiere seguimiento a corto plazo.
- BI-RADS 4: Sospechoso; se recomienda realizar una biopsia.
- BI-RADS 5: Altamente sugestivo de malignidad; se requiere confirmación histológica.
- BI-RADS 6: Lesión maligna ya confirmada por biopsia.
Esta clasificación permite orientar las decisiones clínicas y definir los pasos a seguir, como vigilancia, intervenciones diagnósticas adicionales o tratamiento.
Importancia del contexto clínico en la interpretación
Es fundamental considerar los resultados del ultrasonido mamario junto con la historia clínica de la paciente, los hallazgos de la exploración física y, si es el caso, otros estudios de imagen como la mastografía o la resonancia magnética. La integración de estos datos es lo que permite llegar a un diagnóstico preciso y formular un plan terapéutico adecuado.
Seguimiento y recomendaciones según el resultado
En los casos con hallazgos benignos o probablemente benignos, el médico puede recomendar controles periódicos cada seis o doce meses. Si el resultado sugiere sospecha de malignidad, se indicará una biopsia con aguja fina o tru-cut para confirmar el diagnóstico histopatológico.
Protege tu salud mamaria con estudios de imagen oportunos
El ultrasonido mamario es una herramienta clave para detectar anomalías de forma temprana. Ante cualquier cambio en tus mamas o si tu médico lo indica como complemento diagnóstico, no postergues este estudio. Realízate tus pruebas de laboratorio y diagnóstico por imagen con regularidad y consulta a un profesional de salud para interpretar adecuadamente los resultados.
-
¿El ultrasonido mamario duele o causa molestias?
 El ultrasonido mamario es un estudio por imagen ampliamente utilizado para evaluar las estructuras internas de las mamas. Gracias a su precisión y seguridad, es una herramienta clave en la detección temprana de lesiones benignas o malignas. Una de las preguntas más comunes entre quienes deben someterse a este estudio es si el procedimiento provoca dolor o incomodidad. A continuación, se abordan de forma clínica y detallada los aspectos relacionados con la sensación durante este estudio.
El ultrasonido mamario es un estudio por imagen ampliamente utilizado para evaluar las estructuras internas de las mamas. Gracias a su precisión y seguridad, es una herramienta clave en la detección temprana de lesiones benignas o malignas. Una de las preguntas más comunes entre quienes deben someterse a este estudio es si el procedimiento provoca dolor o incomodidad. A continuación, se abordan de forma clínica y detallada los aspectos relacionados con la sensación durante este estudio.Naturaleza indolora del ultrasonido de mama
El ultrasonido de mama se caracteriza por ser un procedimiento no invasivo e indoloro. A diferencia de otras técnicas como la mastografía, que puede generar presión sobre el tejido mamario, el ultrasonido utiliza un transductor que se desliza suavemente sobre la piel. Este dispositivo emite ondas sonoras que, al rebotar en los tejidos internos, generan imágenes que se observan en tiempo real.
La mayoría de las pacientes no reporta dolor durante el procedimiento. El contacto del transductor con la piel se facilita mediante un gel conductor que mejora la transmisión de las ondas acústicas. Este gel puede sentirse frío al inicio, pero no genera molestia significativa.
Posibles incomodidades según el estado de la mama
Aunque el estudio es indoloro, algunas mujeres pueden experimentar ligeras molestias si presentan áreas sensibles, inflamadas o dolorosas en la mama. Esto es común en casos de mastitis, abscesos, quistes tensos o lesiones traumáticas. Sin embargo, el profesional encargado del estudio suele adaptar la técnica para minimizar el contacto sobre las zonas más sensibles, asegurando una evaluación cuidadosa y respetuosa.
En mujeres con antecedentes de cirugía mamaria, el área intervenida puede ser más sensible, lo que puede generar una leve incomodidad durante la exploración. Lo mismo ocurre en pacientes con prótesis, aunque el dolor no es habitual si la prótesis está en buenas condiciones.
Duración y tolerancia del procedimiento
El ultrasonido mamario tiene una duración promedio de 15 a 30 minutos. Este tiempo depende de factores como la densidad mamaria, la presencia de lesiones sospechosas o el uso de prótesis. A lo largo del estudio, la paciente permanece recostada en una posición cómoda, y no se requiere ningún esfuerzo físico por su parte.
Gracias a su brevedad y facilidad de realización, el ultrasonido es bien tolerado incluso por pacientes con ansiedad médica o sensibilidad al dolor. Además, al no utilizar radiación, es completamente seguro para mujeres embarazadas y en periodo de lactancia.
Recomendaciones para una experiencia cómoda
Para mejorar la experiencia durante el ultrasonido de mamas, se recomienda acudir con ropa cómoda de dos piezas, evitar el uso de cremas o desodorantes en el área torácica y comunicar al personal médico cualquier síntoma o incomodidad previa. Estas acciones permiten una exploración más precisa y cómoda.
El ultrasonido mamario es una herramienta segura y eficaz, que no causa dolor y ofrece gran valor en la evaluación de la salud mamaria. Si presentas molestias, cambios en tus mamas o antecedentes familiares de enfermedad, acude al médico y realiza una prueba de laboratorio o gabinete para cuidar tu bienestar.
-
¿El ultrasonido hepatobiliar sirve para detectar hígado graso?
El ultrasonido hepatobiliar es una herramienta diagnóstica fundamental en la evaluación de diversas enfermedades hepáticas, entre ellas la esteatosis hepática, comúnmente conocida como hígado graso. Esta condición se caracteriza por la acumulación excesiva de lípidos en las células hepáticas, y su detección oportuna es clave para evitar complicaciones como inflamación, fibrosis o cirrosis.
Detección de hígado graso mediante ultrasonido hepatobiliarLa esteatosis hepática puede diagnosticarse con gran eficacia a través del ultrasonido hepatobiliar, ya que este estudio permite visualizar la densidad del tejido hepático. Un hígado infiltrado por grasa presenta un patrón ecográfico característico: aumento difuso de la ecogenicidad, atenuación posterior de la imagen y dificultad para visualizar estructuras profundas como las venas hepáticas o el diafragma.
Aunque el diagnóstico definitivo de hígado graso requiere una biopsia, el ultrasonido hepatobiliar es el método no invasivo más accesible y utilizado en la práctica clínica para su sospecha inicial y seguimiento. Además, permite evaluar la progresión de la enfermedad y diferenciarla de otras causas de alteración hepática.
Síntomas y factores de riesgo relacionados con el hígado grasoEn la mayoría de los casos, el hígado graso no presenta síntomas en etapas tempranas. Sin embargo, algunos pacientes pueden experimentar fatiga, malestar en el costado derecho del abdomen o hepatomegalia al examen físico. El ultrasonido hepatobiliar se solicita con frecuencia ante estos signos o cuando existen factores de riesgo, como obesidad, dislipidemia, diabetes tipo 2, hipertensión arterial o consumo elevado de alcohol.
La esteatosis hepática puede clasificarse en alcohólica y no alcohólica, y esta última es especialmente prevalente en personas con síndrome metabólico. Detectarla en fases tempranas mediante este estudio puede motivar intervenciones médicas y cambios en el estilo de vida que eviten su progresión.
Importancia del seguimiento con ultrasonido hepatobiliarEl ultrasonido hepatobiliar no solo permite detectar la presencia de grasa en el hígado, sino también evaluar su evolución a lo largo del tiempo. En pacientes con hígado graso diagnosticado, este estudio se convierte en una herramienta útil para monitorear la respuesta al tratamiento, ya sea mediante dieta, ejercicio o medicación.
Además, puede identificar otras alteraciones estructurales como fibrosis o signos de cirrosis incipiente, lo cual es clave en la prevención de enfermedades hepáticas avanzadas. La periodicidad del estudio dependerá del criterio médico y del estado clínico del paciente.
 El ultrasonido hepatobiliar es un procedimiento eficaz y seguro para detectar hígado graso y otras enfermedades hepáticas. Ante factores de riesgo o molestias digestivas, es fundamental acudir a revisión médica. ¡Cuida tu salud y realiza una prueba de laboratorio para conocer el estado de tu hígado y actuar a tiempo!
El ultrasonido hepatobiliar es un procedimiento eficaz y seguro para detectar hígado graso y otras enfermedades hepáticas. Ante factores de riesgo o molestias digestivas, es fundamental acudir a revisión médica. ¡Cuida tu salud y realiza una prueba de laboratorio para conocer el estado de tu hígado y actuar a tiempo!
-
¿Puedo hacerme una tomografía si tengo marcapasos o implantes?
La tomografía es una técnica de imagen diagnóstica ampliamente utilizada en medicina por su capacidad para ofrecer cortes transversales detallados del cuerpo humano. Su empleo es esencial en la evaluación de múltiples patologías, sin embargo, la presencia de dispositivos médicos implantables como marcapasos o prótesis plantea dudas sobre la viabilidad y seguridad de este procedimiento en ciertos pacientes. Aclarar las condiciones bajo las cuales puede realizarse una tomografía computarizada en estas situaciones es fundamental para una atención médica precisa y segura.
Tomografía computarizada y marcapasos cardíacos
 La tomografía computarizada, a diferencia de la resonancia magnética, no emplea campos magnéticos intensos, sino rayos X, lo que la hace en general segura para pacientes con marcapasos. Los dispositivos cardíacos modernos están diseñados para resistir este tipo de procedimientos sin que se produzcan interferencias eléctricas ni alteraciones en su funcionamiento.
La tomografía computarizada, a diferencia de la resonancia magnética, no emplea campos magnéticos intensos, sino rayos X, lo que la hace en general segura para pacientes con marcapasos. Los dispositivos cardíacos modernos están diseñados para resistir este tipo de procedimientos sin que se produzcan interferencias eléctricas ni alteraciones en su funcionamiento.Sin embargo, la cercanía del marcapasos al área que se desea estudiar puede ocasionar artefactos en las imágenes, es decir, distorsiones visuales que dificultan la interpretación clínica. En estos casos, es importante informar al equipo médico sobre la presencia del dispositivo para que el estudio pueda ser optimizado en términos de ángulo, técnica y reconstrucción digital. Además, el cardiólogo puede recomendar una evaluación previa o monitoreo del marcapasos durante el estudio si se considera necesario.
Seguridad de la tomografía en pacientes con implantes ortopédicos o dentales
Los implantes metálicos, como prótesis de cadera, tornillos quirúrgicos o implantes dentales, son compatibles con la tomografía computarizada. No representan un riesgo directo para el paciente, ya que no son sensibles a la radiación ionizante. No obstante, al igual que con los marcapasos, estos elementos pueden generar artefactos en las imágenes, afectando la calidad del estudio.
En especial, los materiales metálicos densos pueden producir líneas brillantes o sombras que interfieren con la visualización de tejidos adyacentes. Por esta razón, los técnicos y radiólogos deben adaptar los parámetros del escáner para reducir este efecto y obtener imágenes lo más precisas posible.
Consideraciones con implantes cocleares y dispositivos neuroestimuladores
Los implantes cocleares y los neuroestimuladores, utilizados en tratamientos de hipoacusia o dolor crónico, respectivamente, requieren una valoración individual antes de realizar una tomografía. Aunque la mayoría de estos dispositivos son seguros frente a los rayos X, algunos modelos antiguos o específicos podrían ser susceptibles a daños por exposición prolongada o altas dosis de radiación.
Es indispensable contar con la información técnica del dispositivo implantado, incluyendo el fabricante y el número de modelo, para que el radiólogo pueda tomar una decisión informada. En ciertos casos, se puede requerir la reprogramación temporal del aparato o el seguimiento del paciente durante el procedimiento.
Importancia de informar al equipo médico antes de la tomografía
Antes de someterse a una tomografía, todo paciente con implantes o dispositivos médicos debe comunicar esta información al personal de salud. Esto permite planificar adecuadamente el estudio, garantizando tanto la seguridad del paciente como la calidad diagnóstica de las imágenes obtenidas. El conocimiento detallado de los dispositivos implantados facilita una atención individualizada y reduce el riesgo de eventos adversos o interpretaciones erróneas.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
