-
Perfil Tiroideo Completo: ¿Qué Incluye y Cuándo Hacerlo?
SRC:SelfWritten
La función tiroidea desempeña un papel crucial en el mantenimiento del equilibrio metabólico, la regulación del crecimiento y el correcto funcionamiento de diversos sistemas del organismo. Para evaluar el estado de la glándula tiroides, el perfil tiroideo completo es una herramienta diagnóstica indispensable. Este artículo detalla los componentes principales de esta prueba, los escenarios en los que se recomienda realizarla y la frecuencia ideal para monitorear la salud tiroidea según diferentes factores.
¿Qué Incluye un Perfil Tiroideo Completo?
 El perfil tiroideo completo es un análisis que mide los niveles de diferentes hormonas y anticuerpos relacionados con la función de la glándula tiroides. Los componentes más comunes incluyen:
El perfil tiroideo completo es un análisis que mide los niveles de diferentes hormonas y anticuerpos relacionados con la función de la glándula tiroides. Los componentes más comunes incluyen:- TSH (Hormona Estimulante de la Tiroides):
Producida por la hipófisis, la TSH regula la liberación de hormonas tiroideas. Niveles altos pueden indicar hipotiroidismo, mientras que niveles bajos sugieren hipertiroidismo. - T4 Libre (Tiroxina Libre):
Es la forma activa de la hormona tiroidea predominante en el organismo. Este valor permite determinar si la tiroides produce la cantidad adecuada de hormonas. - T3 Libre (Triyodotironina Libre):
Aunque menos abundante que la T4, la T3 tiene una acción más potente. Su medición es clave en casos de hipertiroidismo. - Anticuerpos Antiperoxidasa Tiroidea (Anti-TPO):
Estos anticuerpos suelen estar presentes en enfermedades autoinmunes como la tiroiditis de Hashimoto o la enfermedad de Graves. - Anticuerpos Antitiroglobulina:
Se analizan para diagnosticar y monitorear enfermedades tiroideas autoinmunes y, en algunos casos, ciertos tipos de cáncer de tiroides. - Tiroglobulina:
Es una proteína producida por la tiroides y su medición es útil para el seguimiento de pacientes con cáncer tiroideo.
Estos parámetros proporcionan una visión integral del estado funcional de la tiroides y permiten identificar anomalías en su actividad.
¿Cuándo Se Recomienda Realizar un Perfil Tiroideo Completo?
El perfil tiroideo completo está indicado en diversas situaciones que involucran síntomas, antecedentes familiares o enfermedades preexistentes. Entre los casos más comunes se encuentran:
Síntomas Relacionados con Alteraciones Tiroideas
La presencia de síntomas específicos puede sugerir un desequilibrio en la función tiroidea. Algunos de estos incluyen:
- Hipotiroidismo: Fatiga, aumento de peso, intolerancia al frío, piel seca, estreñimiento y depresión.
- Hipertiroidismo: Pérdida de peso, palpitaciones, insomnio, nerviosismo, sudoración excesiva y debilidad muscular.
Antecedentes Familiares de Enfermedades Tiroideas
Las enfermedades tiroideas tienen un componente genético significativo. Si hay familiares cercanos con hipotiroidismo, hipertiroidismo o enfermedades autoinmunes como la tiroiditis de Hashimoto, es aconsejable realizar pruebas regulares.
Enfermedades Autoinmunes
Pacientes con afecciones autoinmunes, como lupus eritematoso sistémico, artritis reumatoide o diabetes tipo 1, tienen mayor riesgo de desarrollar trastornos tiroideos y pueden beneficiarse de un perfil tiroideo completo.
Embarazo
Durante el embarazo, la función tiroidea debe monitorearse cuidadosamente, ya que el equilibrio hormonal es esencial para el desarrollo del feto. La medición de TSH y T4 libre es particularmente relevante en el primer trimestre.
Cáncer de Tiroides
En pacientes con antecedentes de cáncer tiroideo, el perfil tiroideo completo es crucial para evaluar la eficacia del tratamiento y detectar posibles recurrencias.
Frecuencia Ideal para Monitorear la Función Tiroidea
La frecuencia con la que debe realizarse un perfil tiroideo completo depende de factores como la edad, los antecedentes médicos y el estado actual de salud del paciente. A continuación, se presentan algunas recomendaciones generales:
Adultos Jóvenes y Saludables
En individuos sin antecedentes de enfermedades tiroideas y sin síntomas, no es necesario realizar pruebas de manera rutinaria. Sin embargo, si surgen síntomas sospechosos, el perfil tiroideo debe ser una de las primeras evaluaciones.
Pacientes con Enfermedades Tiroideas Diagnosticadas
Aquellos con hipotiroidismo o hipertiroidismo deben realizar controles regulares, generalmente cada 6 a 12 meses, para ajustar tratamientos y evaluar el estado de la glándula.
Mujeres Embarazadas
Se recomienda realizar una evaluación tiroidea durante el primer trimestre del embarazo, especialmente en mujeres con antecedentes familiares o personales de enfermedades tiroideas. En algunos casos, el seguimiento puede extenderse a cada trimestre.
Adultos Mayores
A partir de los 60 años, el riesgo de enfermedades tiroideas aumenta. Es aconsejable realizar un perfil tiroideo cada año o según lo indique el médico.
Personas con Factores de Riesgo
Aquellos con enfermedades autoinmunes, antecedentes familiares de trastornos tiroideos o exposición a tratamientos que puedan afectar la tiroides (como radioterapia en el cuello) deben someterse a evaluaciones periódicas, según las recomendaciones del especialista.
Análisis Final
El perfil tiroideo completo es una herramienta esencial para evaluar la salud de la glándula tiroides y detectar desequilibrios hormonales que pueden afectar gravemente la calidad de vida. Este análisis incluye la medición de hormonas clave como la TSH, T4 y T3, así como la detección de anticuerpos específicos. Realizar esta prueba en los momentos adecuados y con la frecuencia indicada permite un diagnóstico temprano y una intervención oportuna, contribuyendo al bienestar general del paciente.
- TSH (Hormona Estimulante de la Tiroides):
-
Papanicolaou: Qué Es, Para Qué Sirve y Cómo se Realiza
SRC:SelfWritten
El examen de Papanicolaou, también conocido como citología cervical o Pap, es uno de los procedimientos más importantes en la detección temprana del cáncer de cuello uterino. Este examen se utiliza para detectar cambios anormales en las células del cuello uterino, que pueden convertirse en cáncer si no se tratan a tiempo. Es una herramienta esencial en la prevención del cáncer de cuello uterino, una de las principales causas de muerte entre mujeres en el mundo, especialmente en etapas más avanzadas cuando no se detecta a tiempo.¿Qué es el examen de Papanicolaou?
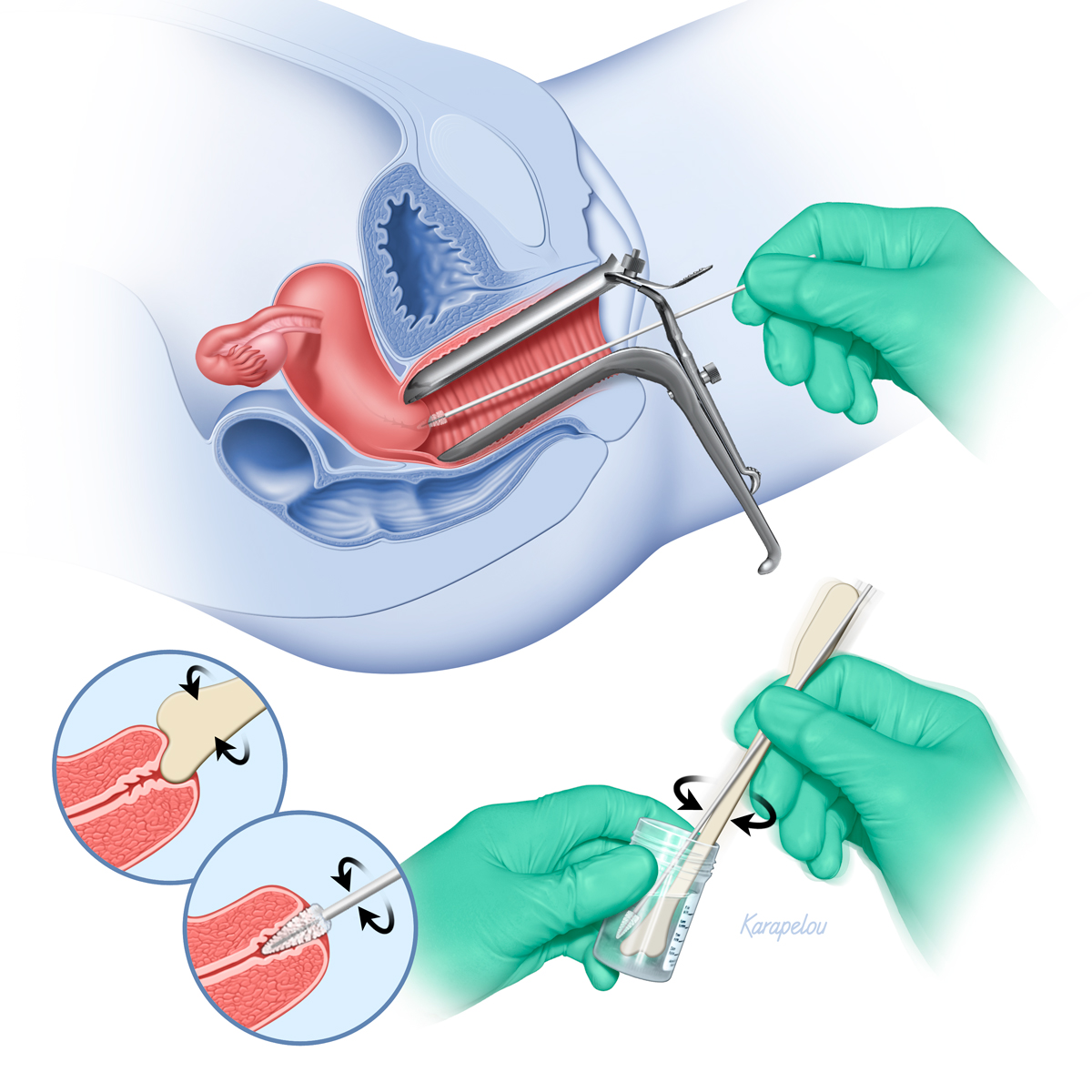 El Papanicolaou es un examen médico que consiste en la toma de una muestra de células del cuello uterino, que es la parte inferior y estrecha del útero que conecta con la vagina. Esta muestra se analiza en el laboratorio para identificar células anormales, infecciones o signos tempranos de cáncer. Es un procedimiento sencillo, rápido y mínimamente invasivo que se realiza en un consultorio médico.
El Papanicolaou es un examen médico que consiste en la toma de una muestra de células del cuello uterino, que es la parte inferior y estrecha del útero que conecta con la vagina. Esta muestra se analiza en el laboratorio para identificar células anormales, infecciones o signos tempranos de cáncer. Es un procedimiento sencillo, rápido y mínimamente invasivo que se realiza en un consultorio médico.¿Para qué sirve el examen de Papanicolaou?
El propósito principal del examen de Papanicolaou es detectar alteraciones en las células del cuello uterino antes de que se conviertan en cáncer. Las células anormales pueden ser el resultado de una infección por el virus del papiloma humano (VPH), una de las principales causas del cáncer de cuello uterino. Sin embargo, no todas las infecciones por VPH resultan en cáncer, y la mayoría de las mujeres con células anormales no desarrollan cáncer, pero es fundamental detectar estos cambios lo antes posible.
El Papanicolaou también permite identificar otras condiciones, como infecciones bacterianas o fúngicas, inflamación cervical, y alteraciones benignas que pueden necesitar tratamiento, pero que no son necesariamente malignas. De esta manera, el examen actúa como una herramienta preventiva para la salud ginecológica de las mujeres.
Beneficios del procedimiento
El principal beneficio del examen de Papanicolaou es su capacidad para detectar el cáncer de cuello uterino en sus etapas más tempranas, cuando es más tratable y tiene una tasa de supervivencia mucho mayor. Al detectar células anormales antes de que se desarrollen en cáncer, las mujeres tienen una oportunidad mucho mayor de tratamiento exitoso. Además, el procedimiento es rápido, no doloroso y no requiere hospitalización, lo que lo convierte en una opción accesible y efectiva para la mayoría de las mujeres.
Otro beneficio importante es que el Papanicolaou también ayuda a identificar otros problemas de salud ginecológica, como infecciones vaginales o inflamación, lo que permite a las mujeres recibir tratamiento oportuno para diversas afecciones.
Frecuencia recomendada según la edad
La frecuencia con la que se debe realizar un examen de Papanicolaou depende de la edad de la mujer, así como de sus antecedentes médicos y factores de riesgo. Las pautas generales recomendadas por instituciones como la Organización Mundial de la Salud (OMS) y la American Cancer Society (ACS) incluyen:
- Mujeres de 21 a 29 años: Se recomienda realizar el examen de Papanicolaou cada tres años. En este grupo de edad, las infecciones por VPH son comunes, pero muchas veces desaparecen por sí solas sin causar cáncer.
- Mujeres de 30 a 65 años: Se recomienda realizar el examen cada tres años, o bien, una vez cada cinco años si se realiza una prueba combinada que incluya el análisis del VPH (prueba de VPH y Papanicolaou). La prueba de VPH detecta la presencia del virus, lo cual es útil para las mujeres en este rango de edad, ya que el riesgo de cáncer de cuello uterino aumenta con el tiempo si el VPH persiste.
- Mujeres mayores de 65 años: Si han tenido resultados negativos durante los últimos 10 años y no tienen factores de riesgo, el examen de Papanicolaou puede no ser necesario. Sin embargo, esto debe determinarlo el médico.
En mujeres con antecedentes de cáncer cervical, VPH positivo o tratamiento para células anormales, el examen puede realizarse con mayor frecuencia.
Explicación del procedimiento paso a paso
El examen de Papanicolaou es relativamente sencillo y no causa dolor, aunque algunas mujeres pueden sentir incomodidad leve durante el procedimiento. Aquí se describen los pasos principales de cómo se realiza el examen:
- Preparación: El examen se realiza en una consulta ginecológica. La paciente se acuesta en una camilla, en posición ginecológica (boca arriba, con las piernas en un soporte). Es importante que la paciente esté relajada para facilitar el procedimiento.
- Inserción del espéculo: El médico inserta un espéculo, un instrumento metálico o de plástico que se utiliza para mantener abiertas las paredes vaginales y permitir una visión clara del cuello uterino. Este paso puede ser incómodo, pero no suele causar dolor intenso.
- Recolección de la muestra: Con una espátula o un pequeño cepillo, el médico recoge una muestra de células del cuello uterino. Esta muestra se coloca en un portaobjetos o se conserva en un recipiente con solución para su análisis en el laboratorio.
- Retiro del espéculo: Una vez que se ha recolectado la muestra, el espéculo se retira cuidadosamente, y el procedimiento finaliza en pocos minutos. Las mujeres pueden retomar sus actividades normales inmediatamente después del examen.
- Análisis y resultados: La muestra se envía a un laboratorio para ser examinada bajo el microscopio. El patólogo evaluará las células y determinará si hay alguna anomalía. Los resultados pueden tardar entre una y dos semanas en estar disponibles.
Cuidados posteriores y posibles resultados
Después de un examen de Papanicolaou, las mujeres pueden experimentar leves molestias o sangrado vaginal, especialmente si han tenido relaciones sexuales o si están menstruando cerca del momento del examen. Estos síntomas suelen desaparecer en pocas horas o días.
Los resultados del Papanicolaou pueden clasificarse en normales o anormales. Un resultado normal significa que no se encontraron células anormales, mientras que un resultado anormal indica la presencia de células que podrían estar relacionadas con infecciones, inflamación o, en casos más graves, con cáncer. Si el resultado es anormal, el médico puede recomendar pruebas adicionales, como una colposcopía, que es un examen más detallado del cuello uterino.
Conclusión
El examen de Papanicolaou es una herramienta fundamental en la detección temprana del cáncer de cuello uterino, una condición que, si se detecta a tiempo, es tratable y prevenible. Su capacidad para identificar células anormales en etapas precoces puede salvar vidas, y por ello, es esencial que las mujeres sigan las recomendaciones médicas y se realicen este examen con la frecuencia adecuada según su edad y factores de riesgo. Además de detectar cáncer, el Papanicolaou también contribuye a la identificación de otras afecciones ginecológicas, lo que permite tomar decisiones informadas sobre el cuidado de la salud.
-
Mastografía y prótesis mamarias: Todo lo que debes saber
SRC:SelfWritten
La mastografía es un procedimiento indispensable para la detección temprana del cáncer de mama, una enfermedad que afecta a millones de mujeres en el mundo. Sin embargo, cuando se trata de pacientes con prótesis mamarias, pueden surgir dudas sobre la eficacia del estudio, su seguridad y los posibles riesgos. Este artículo aborda las principales inquietudes relacionadas con la mastografía en mujeres con prótesis mamarias, explicando cómo se realiza, sus beneficios y las precauciones necesarias.
¿Es posible realizar una mastografía con prótesis mamarias?
 La respuesta es sí. Las mujeres con implantes mamarios pueden y deben realizarse mastografías como parte de su rutina de salud. Las prótesis no representan un impedimento para este estudio, aunque es cierto que pueden dificultar en cierta medida la visualización completa del tejido mamario.
La respuesta es sí. Las mujeres con implantes mamarios pueden y deben realizarse mastografías como parte de su rutina de salud. Las prótesis no representan un impedimento para este estudio, aunque es cierto que pueden dificultar en cierta medida la visualización completa del tejido mamario.Los radiólogos están capacitados para realizar una técnica especial conocida como desplazamiento del implante, que permite mover la prótesis hacia atrás y comprimir únicamente el tejido mamario. Esto asegura imágenes más claras y detalladas, sin comprometer la integridad de los implantes.
¿Afectan las prótesis la precisión de la mastografía?
Las prótesis mamarias pueden reducir ligeramente la sensibilidad de la mastografía, especialmente en la detección de tumores pequeños ubicados cerca de los implantes. Sin embargo, los avances en tecnología y técnicas de imagen han mejorado significativamente la capacidad de diagnóstico en estas pacientes. Además, la mamografía con prótesis puede complementarse con otros estudios, como ultrasonidos o resonancias magnéticas, para obtener un análisis más completo.
Es importante mencionar que las mastografías en mujeres con prótesis requieren más tiempo, ya que se realizan proyecciones adicionales para capturar imágenes completas del tejido mamario. Este enfoque asegura que no se pase por alto ninguna anomalía.
Riesgos y precauciones durante la mastografía con prótesis
Una de las principales preocupaciones de las mujeres con prótesis es el riesgo de daño o ruptura durante la mastografía. Aunque este riesgo existe, es extremadamente bajo cuando el procedimiento es realizado por personal capacitado. Los equipos modernos y las técnicas especializadas minimizan la presión sobre los implantes, reduciendo significativamente la probabilidad de complicaciones.
Algunas recomendaciones importantes incluyen:
- Informar al radiólogo sobre los implantes: Es fundamental que el equipo médico sepa que la paciente tiene prótesis para ajustar la técnica de manera adecuada.
- Acudir a un centro especializado: Elegir una clínica con experiencia en la realización de mastografías a mujeres con implantes garantiza un estudio más seguro y eficaz.
- Evitar el uso de productos tópicos: Antes del examen, no se deben aplicar desodorantes, cremas o lociones en la zona del pecho, ya que pueden interferir con la calidad de las imágenes.
Beneficios de realizarse mastografías en mujeres con prótesis
La detección temprana del cáncer de mama es el principal beneficio de realizar mastografías, incluso en mujeres con implantes. Este examen permite identificar anomalías en etapas iniciales, cuando las opciones de tratamiento son menos invasivas y las tasas de supervivencia más altas.
1. Monitoreo integral del tejido mamario
Las mujeres con prótesis mamarias pueden desarrollar cáncer de mama al igual que aquellas sin implantes. Las mastografías regulares aseguran una vigilancia continua, detectando cambios en el tejido mamario que podrían pasar desapercibidos mediante otros métodos.
2. Identificación de complicaciones en los implantes
Aunque no es su propósito principal, la mastografía también puede detectar problemas relacionados con las prótesis, como rupturas o desplazamientos. Esto permite a las pacientes tomar decisiones informadas sobre la necesidad de procedimientos correctivos.
3. Complemento de otros estudios
En casos en los que la mastografía no sea suficiente para una evaluación completa, los ultrasonidos y las resonancias magnéticas pueden actuar como herramientas complementarias. Estas técnicas son especialmente útiles para analizar áreas de difícil acceso o en pacientes con tejido mamario denso.
Mastografía 3D y prótesis mamarias
La tecnología avanzada, como la mastografía 3D o tomosíntesis, ha revolucionado la detección del cáncer de mama en mujeres con prótesis. Este método captura múltiples imágenes desde diferentes ángulos, creando una reconstrucción tridimensional del tejido mamario. Esto mejora la visualización y permite a los radiólogos identificar anomalías con mayor precisión.
La mamografía tridimensional es particularmente útil en pacientes con tejido mamario denso o prótesis, ya que reduce la superposición de estructuras y facilita la diferenciación entre tejido normal e irregularidades sospechosas.
Factores que influyen en la periodicidad del estudio
La frecuencia con la que una mujer con prótesis debe realizarse mastografías puede variar según su historial médico y factores de riesgo. De manera general:
- Mujeres con riesgo promedio: Se recomienda iniciar las mastografías a partir de los 40 años, realizándolas de forma anual o bienal.
- Mujeres con alto riesgo: En estos casos, como antecedentes familiares de cáncer de mama o mutaciones genéticas, los chequeos pueden iniciarse antes y con mayor frecuencia.
- Seguimiento postoperatorio: Después de una cirugía de aumento mamario, es importante realizar estudios regulares para evaluar tanto la salud del tejido mamario como el estado de los implantes.
Es esencial que cada paciente consulte a su médico para determinar la periodicidad más adecuada según sus necesidades individuales.
Reflexión final
La mastografía en mujeres con prótesis mamarias es una herramienta fundamental para la detección temprana del cáncer de mama y el monitoreo de la salud del tejido mamario. Aunque las prótesis pueden presentar ciertos desafíos técnicos, los avances en las técnicas de imagen y la capacitación del personal médico aseguran que este procedimiento sea seguro y efectivo.
Además de su papel en la prevención, la mastografía también permite identificar posibles complicaciones en los implantes, brindando a las pacientes información valiosa para tomar decisiones sobre su salud. Es crucial que las mujeres con prótesis mantengan una comunicación abierta con sus médicos, informen sobre sus implantes antes de cada estudio y sigan las recomendaciones de vigilancia periódica.
Promover una cultura de prevención, basada en chequeos regulares y educación sobre la salud mamaria, es clave para garantizar un diagnóstico temprano y mejorar los resultados a largo plazo en esta población. La tecnología y los métodos actuales ofrecen a las mujeres con prótesis la confianza de que su salud mamaria está siendo monitoreada de manera integral y efectiva.
-
Mastografía y genética: ¿Qué papel juega la historia familiar?
SRC:SelfWritten
La mastografía es una herramienta crucial en la detección temprana del cáncer de mama, permitiendo identificar tumores en etapas iniciales, cuando las posibilidades de tratamiento exitoso son más altas. Sin embargo, el riesgo de desarrollar cáncer de mama no es igual para todas las mujeres. Factores como la genética y la historia familiar juegan un papel importante en la predisposición al cáncer de mama. La historia familiar puede ofrecer pistas importantes sobre el riesgo de una persona, lo que subraya la importancia de una evaluación integral a la hora de tomar decisiones sobre las pruebas de mastografía. Este artículo explora cómo la genética y los antecedentes familiares influyen en el cáncer de mama y cómo esto afecta la recomendación de mamografías en mujeres.
La relación entre genética y cáncer de mama
El cáncer de mama es una enfermedad compleja que se desarrolla debido a una interacción entre factores genéticos y ambientales. Aproximadamente entre el 5% y el 10% de los casos de cáncer de mama son hereditarios, lo que significa que existen mutaciones genéticas que pueden ser transmitidas de padres a hijos. Los genes más conocidos relacionados con el cáncer de mama son el BRCA1 y el BRCA2.
Las mutaciones en estos genes aumentan significativamente el riesgo de desarrollar cáncer de mama, así como de ovario. Las mujeres que heredan una mutación de cualquiera de estos genes tienen un riesgo mucho mayor de desarrollar cáncer de mama a lo largo de su vida, en comparación con aquellas que no poseen estas mutaciones. Las mujeres con mutaciones en los genes BRCA1 o BRCA2 tienen una probabilidad de hasta el 80% de desarrollar cáncer de mama antes de los 70 años.
Es crucial destacar que no todas las mujeres con antecedentes familiares de cáncer de mama tienen una mutación genética, pero la presencia de historia familiar de cáncer de mama puede ser un indicio de un mayor riesgo genético.
Historia familiar y mastografía: ¿Un factor determinante?
La historia familiar de cáncer de mama se refiere a casos de la enfermedad en familiares de primer y segundo grado, como madres, hermanas, tías y abuelas. El riesgo de desarrollar cáncer de mama aumenta si hay varios casos en la familia, especialmente si se han presentado en edades tempranas. Esto sugiere que la genética tiene un papel importante, pero también que la historia familiar puede proporcionar valiosa información sobre la probabilidad de que una mujer desarrolle cáncer de mama.
Por ejemplo, las mujeres con antecedentes familiares de cáncer de mama antes de los 50 años, o aquellas que tienen múltiples familiares afectados, pueden tener una probabilidad significativamente mayor de desarrollar la enfermedad. En estos casos, los profesionales de la salud pueden recomendar mamografías a una edad más temprana y con mayor frecuencia. De esta manera, el conocimiento de la historia familiar contribuye a la personalización del cuidado preventivo y diagnóstico.
La importancia de la detección temprana en mujeres con historia familiar
La mastografía juega un papel aún más crítico en mujeres con antecedentes familiares de cáncer de mama, ya que la detección temprana aumenta las tasas de supervivencia. La mayoría de los cánceres de mama no presentan síntomas en sus primeras etapas, lo que hace que la mastografía sea una herramienta esencial para la detección de lesiones antes de que se desarrollen en tumores palpables.
 En las mujeres con antecedentes familiares de cáncer de mama, especialmente aquellas que tienen una mutación genética conocida como BRCA, la recomendación es realizar mamografías a edades más tempranas, a menudo a partir de los 30 años o incluso antes. Esto es fundamental, ya que el cáncer de mama puede desarrollarse en etapas más tempranas en este grupo de mujeres.
En las mujeres con antecedentes familiares de cáncer de mama, especialmente aquellas que tienen una mutación genética conocida como BRCA, la recomendación es realizar mamografías a edades más tempranas, a menudo a partir de los 30 años o incluso antes. Esto es fundamental, ya que el cáncer de mama puede desarrollarse en etapas más tempranas en este grupo de mujeres.En la práctica clínica, las mujeres con antecedentes familiares o genéticos de cáncer de mama pueden ser sometidas a otros estudios adicionales, como la resonancia magnética (RM), que se utiliza para complementar la mamografía y detectar posibles lesiones que podrían no ser visibles en las imágenes de rayos X.
¿Cuándo se deben realizar las mamografías si existe historia familiar?
La recomendación de comenzar las mamografías varía según la historia familiar y los factores de riesgo de cada mujer. Para las mujeres con antecedentes familiares de cáncer de mama, las pautas generales sugieren iniciar las mamografías a una edad más temprana que la recomendada para mujeres sin antecedentes. Si el cáncer de mama ha afectado a un familiar directo antes de los 50 años, se puede recomendar que la mujer comience las mamografías al menos 10 años antes de la edad en la que su familiar fue diagnosticado.
Es importante recordar que, aunque la historia familiar es un factor importante, no todas las mujeres con antecedentes familiares de cáncer de mama desarrollarán la enfermedad. Sin embargo, las mamografías son una herramienta crucial para aquellas mujeres que, debido a su historia familiar, tienen un mayor riesgo. Además, se recomienda a las mujeres con mutaciones genéticas conocidas, como las que afectan a los genes BRCA, que consideren otras estrategias preventivas, como la cirugía profiláctica o la medicación preventiva.
Otros factores de riesgo genético
Aparte de los genes BRCA, existen otros factores genéticos que pueden influir en el riesgo de desarrollar cáncer de mama. Por ejemplo, las mutaciones en los genes TP53 y PTEN, que están asociados con síndromes hereditarios como el síndrome de Li-Fraumeni y el síndrome de Cowden, también incrementan el riesgo de cáncer de mama.
Los estudios genéticos pueden ser útiles para identificar estos riesgos adicionales, especialmente en mujeres con una fuerte historia familiar de cáncer de mama o de otros tipos de cáncer. La información genética es valiosa no solo para la evaluación del riesgo, sino también para la elección de los métodos de diagnóstico y tratamiento adecuados. Las mujeres con mutaciones en genes como BRCA1 y BRCA2 deben considerar estrategias de prevención y monitoreo adicionales para disminuir el riesgo.
El papel de la asesoría genética
Dado que la historia familiar y los factores genéticos desempeñan un papel importante en la predisposición al cáncer de mama, la asesoría genética se ha convertido en una herramienta valiosa para las mujeres que tienen antecedentes familiares de la enfermedad. Un consejero genético puede ayudar a evaluar el riesgo, realizar pruebas genéticas si es necesario y proporcionar recomendaciones personalizadas sobre las opciones de detección y prevención.
La asesoría genética también puede ser útil para interpretar los resultados de las pruebas genéticas y tomar decisiones informadas sobre la salud. Además, proporciona apoyo emocional y orientación sobre los pasos a seguir para reducir el riesgo de cáncer de mama.
La relación entre la mastografía y la historia familiar de cáncer de mama es indiscutible. Las mujeres con antecedentes familiares o mutaciones genéticas tienen un mayor riesgo de desarrollar cáncer de mama, y la mastografía es una herramienta fundamental para la detección temprana en estos casos. Además, la evaluación genética y la asesoría genética ofrecen una forma más personalizada de abordar el riesgo de cáncer de mama y optimizar las estrategias de detección.
Es esencial que las mujeres, especialmente aquellas con una historia familiar de cáncer de mama, estén informadas sobre su riesgo y colaboren con sus médicos para desarrollar un plan de detección adecuado a sus necesidades. La combinación de la mastografía, la evaluación genética y la prevención temprana puede salvar vidas y mejorar significativamente los resultados para las mujeres en riesgo.
-
¿Qué significan los resultados de una mastografía?
SRC:SelfWritten
La interpretación de resultados de mastografía es un paso fundamental para evaluar la salud mamaria y determinar los pasos a seguir en caso de que se identifiquen anomalías. Este estudio es ampliamente utilizado para la detección precoz de enfermedades como el cáncer de mama, pero entender su informe puede ser desafiante para quienes no están familiarizados con su terminología. Este artículo explora las clasificaciones más comunes, como el sistema BI-RADS, y ofrece orientación sobre qué hacer una vez que se obtienen los resultados.
El informe de mamografía: Estructura y elementos clave
El informe de una mastografía es un documento técnico redactado por un radiólogo especializado. Este análisis incluye observaciones detalladas sobre el tejido mamario, identificando posibles alteraciones y asignando una clasificación para orientar el manejo clínico.
 Elementos principales de un informe de mamografía:
Elementos principales de un informe de mamografía:- Descripción del tejido mamario: Se detalla si las mamas son predominantemente grasas, densas o una combinación de ambas. Las mamas densas pueden dificultar la detección de anomalías.
- Hallazgos específicos: Incluyen masas, microcalcificaciones, distorsión arquitectónica o asimetrías en el tejido.
- Categoría BI-RADS: Es un sistema estandarizado que clasifica los hallazgos según su probabilidad de malignidad, lo cual facilita la toma de decisiones clínicas.
El informe también puede incluir recomendaciones para estudios adicionales, como un ultrasonido o una biopsia, en caso de que se detecten áreas sospechosas.
¿Qué es el sistema BI-RADS?
El sistema BI-RADS (Breast Imaging-Reporting and Data System) fue desarrollado por el Colegio Americano de Radiología para estandarizar la interpretación de resultados de mastografía. Este sistema asigna categorías numéricas que indican el nivel de preocupación asociado con los hallazgos observados.
Clasificaciones BI-RADS y su significado:
- BI-RADS 0: Estudio incompleto. Indica que se requieren imágenes adicionales o estudios complementarios para una evaluación más precisa.
- BI-RADS 1: Negativo. No se encontraron signos de anomalías en el tejido mamario.
- BI-RADS 2: Hallazgos benignos. Las anomalías identificadas no representan riesgo de cáncer, como quistes simples o fibroadenomas.
- BI-RADS 3: Probablemente benigno. La probabilidad de malignidad es inferior al 2%. Se recomienda seguimiento periódico.
- BI-RADS 4: Sospechoso. Existe una probabilidad moderada de malignidad, lo que justifica una biopsia para confirmar el diagnóstico.
- BI-RADS 5: Altamente sospechoso. La probabilidad de malignidad supera el 95%. Es necesario proceder con una biopsia inmediata.
- BI-RADS 6: Cáncer confirmado. Se refiere a casos en los que ya se ha establecido un diagnóstico previo de cáncer mediante biopsia.
¿Cómo interpretar los resultados según BI-RADS?
La categorización BI-RADS ofrece una guía clara sobre la naturaleza de los hallazgos y los pasos clínicos recomendados. Comprender esta clasificación permite a las pacientes y sus médicos tomar decisiones informadas sobre el manejo de su salud mamaria.
- Resultados normales (BI-RADS 1 y 2): No requieren intervenciones adicionales, pero es importante continuar con el tamizaje regular según las recomendaciones médicas.
- Hallazgos probablemente benignos (BI-RADS 3): Estos resultados no suelen ser motivo de alarma, pero requieren monitoreo a corto plazo para confirmar que no haya cambios en el tiempo.
- Resultados sospechosos o positivos (BI-RADS 4 y 5): Es fundamental actuar con prontitud, siguiendo las recomendaciones para realizar biopsias u otros estudios diagnósticos.
Qué hacer después de recibir los resultados
Tras recibir un informe de mastografía, el primer paso es discutirlo con un médico especialista, quien explicará el significado de los hallazgos y los pasos siguientes. A continuación, se detallan algunas acciones comunes basadas en los resultados obtenidos:
- Resultados normales: Continuar con exámenes de rutina según la edad y factores de riesgo personales. La periodicidad puede variar entre uno y dos años.
- Recomendaciones para imágenes adicionales: En casos de BI-RADS 0, el médico puede solicitar un ultrasonido o una mastografía ampliada para evaluar áreas de difícil visualización.
- Seguimiento periódico: Los hallazgos probablemente benignos (BI-RADS 3) requieren controles cada seis meses para monitorear posibles cambios.
- Realización de biopsias: Ante hallazgos sospechosos (BI-RADS 4 o 5), se procede con una biopsia para determinar si las anomalías son malignas.
En cada etapa, la comunicación clara y abierta con el médico es clave para reducir la ansiedad y garantizar un manejo adecuado.
Factores que influyen en los resultados
La interpretación de los resultados de una mastografía puede variar dependiendo de factores como la densidad mamaria, la edad de la paciente y la calidad del equipo utilizado.
- Densidad mamaria: Las mamas densas pueden dificultar la identificación de anomalías, ya que el tejido fibroglandular puede ocultar lesiones. En estos casos, es común complementar con estudios como el ultrasonido.
- Edad: En mujeres jóvenes, el tejido mamario suele ser más denso, lo que puede limitar la sensibilidad de la mastografía. En mujeres mayores, la grasa reemplaza el tejido denso, mejorando la visibilidad.
- Tecnología utilizada: Las mastografías digitales y 3D ofrecen imágenes más detalladas, lo que facilita una evaluación más precisa.
La importancia de un enfoque integral
La mastografía es una herramienta crucial para la detección y diagnóstico de enfermedades mamarias, pero debe interpretarse en el contexto de otros factores clínicos. Un enfoque integral que combine el historial médico, el examen físico y, en algunos casos, estudios complementarios, permite una evaluación más completa y precisa.
Además, es fundamental que las pacientes comprendan que un resultado sospechoso no necesariamente implica un diagnóstico de cáncer. La mayoría de las anomalías identificadas mediante mastografía son benignas, y la confirmación diagnóstica siempre requiere procedimientos adicionales.
El informe de mastografía, junto con el sistema BI-RADS, es una guía invaluable para la detección temprana y el manejo de la salud mamaria. Entender su significado ayuda a las pacientes a tomar decisiones informadas, en colaboración con su médico, sobre los pasos necesarios para preservar su bienestar. Este enfoque proactivo es esencial para mejorar los resultados de salud y reducir la incertidumbre asociada a los estudios diagnósticos.
-
¿Cómo se realiza un electrocardiograma? Proceso paso a paso
SRC:SelfWritten
El electrocardiograma, conocido también como EKG por sus siglas en inglés (electrocardiograma), es un examen diagnóstico fundamental para evaluar la actividad eléctrica del corazón. Este procedimiento se utiliza ampliamente en medicina para identificar anomalías en el ritmo cardíaco, detectar signos de daño al corazón y monitorear enfermedades cardiovasculares. A continuación, se explica en detalle cómo se realiza un electrocardiograma, incluyendo la preparación para EKG, el procedimiento en sí y qué esperar después del estudio.
Preparación para el electrocardiograma
Antes de realizar un electrocardiograma, es importante seguir ciertas recomendaciones que aseguren resultados precisos. Aunque este procedimiento es sencillo y no invasivo, la preparación adecuada es clave para evitar interferencias en la lectura de los datos.
- Evitar el uso de lociones o cremas: Se recomienda no aplicar productos en la piel el día del estudio, especialmente en el área del pecho, brazos y piernas, ya que estos pueden dificultar el contacto de los electrodos.
- Ropa cómoda y de fácil acceso: Se sugiere llevar prendas que permitan exponer fácilmente la parte superior del torso. En algunos casos, se pedirá al paciente que se cambie a una bata de hospital.
- Comunicación de antecedentes médicos: Es esencial informar al personal de salud sobre cualquier medicamento que se esté tomando, ya que algunos fármacos pueden influir en los resultados del electrocardiograma.
- Relajación previa: Dado que el estrés o la ansiedad pueden alterar el ritmo cardíaco, se aconseja llegar al estudio con tiempo suficiente para relajarse.
Procedimiento del electrocardiograma
El procedimiento de un electrocardiograma es rápido y no invasivo, lo que lo convierte en una herramienta accesible para la evaluación cardíaca. Este examen generalmente se realiza en una sala especializada dentro de un hospital, clínica o consultorio médico.
1. Colocación de los electrodos
El primer paso consiste en colocar electrodos pequeños y adhesivos en puntos específicos del cuerpo. Usualmente, se colocan en el pecho, brazos y piernas. Estos electrodos están conectados mediante cables a la máquina de electrocardiograma, que registra la actividad eléctrica del corazón. Para garantizar un contacto adecuado, el técnico puede limpiar previamente la piel con alcohol o, si es necesario, rasurar áreas donde haya vello abundante.
2. Registro de la actividad eléctrica
Una vez que los electrodos están correctamente colocados, se pide al paciente que permanezca inmóvil y respire con normalidad. Durante este tiempo, la máquina registra las señales eléctricas que el corazón genera con cada latido. Este registro se traduce en un gráfico en papel o en formato digital que muestra las ondas eléctricas del corazón.
El procedimiento completo suele durar entre 5 y 10 minutos, y el paciente no experimenta dolor ni molestias significativas. Sin embargo, en algunos casos, el adhesivo de los electrodos puede causar una ligera incomodidad al retirarlos.
3. Variantes del electrocardiograma
Existen diferentes tipos de electrocardiogramas, según el objetivo del estudio:
- Electrocardiograma en reposo: Es el más común y se realiza mientras el paciente está recostado.
- Electrocardiograma de esfuerzo: Se realiza mientras el paciente realiza ejercicio físico, generalmente en una caminadora o bicicleta estática.
- Monitorización Holter: Consiste en llevar un dispositivo portátil durante 24 horas o más para registrar la actividad cardíaca de manera continua.
Qué esperar después del electrocardiograma
Una vez finalizado el procedimiento, se retiran los electrodos y el paciente puede regresar a sus actividades normales de inmediato. El electrocardiograma no requiere tiempo de recuperación, ya que no utiliza radiación ni sustancias invasivas.
El médico analizará el gráfico resultante para identificar cualquier anomalía en el ritmo cardíaco, la frecuencia cardíaca o la estructura del corazón. En caso de encontrar irregularidades, se podrán solicitar estudios adicionales o iniciar un plan de tratamiento.
Interpretación de los resultados
Los resultados del electrocardiograma suelen estar disponibles poco después de realizar el estudio. El médico evaluará aspectos como:
- Ritmo cardíaco: Determinar si es regular o si hay arritmias.
- Frecuencia cardíaca: Detectar si el corazón late más rápido o más lento de lo normal.
- Anomalías estructurales: Identificar signos de hipertrofia o daño al músculo cardíaco.
- Problemas de conducción eléctrica: Detectar bloqueos en el sistema de conducción del corazón.
En algunos casos, el electrocardiograma puede revelar información importante sobre condiciones subyacentes como isquemia, infartos previos o trastornos electrolíticos.
Consideraciones finales
El electrocardiograma es una herramienta diagnóstica esencial en la práctica médica que ofrece información clave sobre la salud del corazón. Su simplicidad, rapidez y precisión lo convierten en un procedimiento invaluable para detectar y monitorear enfermedades cardiovasculares. Comprender cómo se realiza un electrocardiograma y qué esperar antes, durante y después del estudio ayuda a los pacientes a sentirse más preparados y confiados al someterse a este examen. La preparación adecuada, la colaboración durante el procedimiento y la interpretación médica de los resultados son aspectos fundamentales para obtener un diagnóstico preciso y oportuno.

-
¿Es necesario ayunar para un examen general de orina?
SRC:SelfWritten
El examen general de orina es una prueba clínica comúnmente utilizada para evaluar la salud del tracto urinario y detectar posibles infecciones o problemas metabólicos. A menudo, las personas se preguntan si deben ayunar antes de someterse a este análisis y cómo preparar adecuadamente una muestra de orina para obtener resultados precisos. En este artículo, exploraremos si es necesario el ayuno para un examen general de orina, cuándo es requerido, y qué factores pueden influir en la necesidad de este ayuno, dependiendo de las pruebas adicionales que puedan ser solicitadas.¿Qué es un examen general de orina?
 El examen general de orina es una prueba de diagnóstico que permite evaluar diversas características de la orina, como su color, apariencia, pH, densidad, y la presencia de sustancias como proteínas, glucosa, bacterias, y células sanguíneas. Esta prueba es útil para detectar afecciones como infecciones urinarias, enfermedades renales, diabetes, y trastornos metabólicos.
El examen general de orina es una prueba de diagnóstico que permite evaluar diversas características de la orina, como su color, apariencia, pH, densidad, y la presencia de sustancias como proteínas, glucosa, bacterias, y células sanguíneas. Esta prueba es útil para detectar afecciones como infecciones urinarias, enfermedades renales, diabetes, y trastornos metabólicos.El análisis de orina se realiza comúnmente en el laboratorio mediante una muestra proporcionada por el paciente. La prueba puede incluir una serie de subpruebas para evaluar diferentes componentes de la orina. Sin embargo, una pregunta frecuente es si es necesario ayunar antes de realizar esta prueba o si existen requisitos específicos para la preparación de la muestra.
Ayuno para examen de orina: ¿es necesario?
En la mayoría de los casos, no es necesario ayunar para realizar un examen general de orina. La prueba generalmente no se ve afectada por la ingesta de alimentos o líquidos. Sin embargo, en ciertas situaciones y cuando se solicitan pruebas adicionales específicas, el ayuno puede ser requerido.
Por ejemplo, si se requiere medir los niveles de glucosa o lípidos en la orina, es posible que se pida al paciente que ayune para evitar que los alimentos recientes alteren los resultados. Asimismo, en algunos casos, si el examen general de orina está asociado con pruebas metabólicas más complejas, el médico podría recomendar un ayuno previo para obtener una evaluación más precisa de ciertos componentes de la orina.
Preparación para análisis urinarios
Aunque el ayuno no es comúnmente necesario para un examen general de orina, es importante seguir algunas recomendaciones para garantizar una muestra adecuada y resultados confiables.
Hidratación adecuada
Uno de los requisitos más importantes para un examen general de orina es la hidratación adecuada. Se recomienda que el paciente beba suficiente agua antes de realizar la prueba, ya que esto facilita la recolección de una muestra de orina más concentrada y representativa. Sin embargo, evitar consumir grandes cantidades de líquidos justo antes de la prueba también es crucial, ya que el exceso de agua puede diluir los resultados y hacer que la muestra sea menos útil para el análisis.
Recolectar una muestra de orina de la mañana
La mejor muestra de orina para un examen general es la que se recolecta por la mañana, justo después de despertarse. Esto se debe a que la orina de la mañana es generalmente más concentrada, lo que facilita la detección de sustancias anormales. En algunos casos, se puede recomendar una muestra de orina recolectada en un momento específico del día, según lo indicado por el médico.
Evitar ciertos alimentos y medicamentos
Aunque no se requiere ayuno en la mayoría de los casos, existen ciertos alimentos y medicamentos que pueden alterar los resultados del examen general de orina. Por ejemplo, los alimentos ricos en betacarotenos, como las zanahorias, o el consumo de ciertos medicamentos diuréticos pueden cambiar el color de la orina y hacer que los resultados sean más difíciles de interpretar. Es fundamental seguir las instrucciones del médico sobre las precauciones dietéticas antes de realizar el análisis.
Cuándo se requiere ayuno para un examen general de orina
Existen situaciones específicas en las que se podría requerir ayuno para un examen general de orina. Estas situaciones incluyen la solicitud de pruebas adicionales que miden sustancias en la orina que pueden verse afectadas por la ingesta de alimentos o líquidos. A continuación, se detallan algunos ejemplos de situaciones en las que se podría recomendar el ayuno:
1. Pruebas de glucosa en orina
Cuando el examen general de orina incluye la medición de glucosa, especialmente para evaluar posibles signos de diabetes, se recomienda que el paciente ayune durante un período determinado, generalmente entre 8 a 12 horas antes del examen. Esto es para evitar que los alimentos consumidos antes de la prueba alteren los niveles de glucosa en la orina.
2. Análisis de proteínas y creatinina en orina
Si se requiere una medición precisa de proteínas o creatinina en la orina, especialmente para evaluar la función renal, el médico podría recomendar ayuno para asegurar que los niveles de estas sustancias no estén influenciados por alimentos consumidos previamente.
3. Evaluación de la función renal
En el caso de análisis específicos para evaluar la función renal, como las pruebas para medir el nivel de ácido úrico o la tasa de filtración glomerular, el ayuno puede ser necesario para obtener resultados más precisos. El ayuno puede ayudar a reducir la variabilidad de los resultados y proporcionar una mejor evaluación de la función renal.
4. Pruebas de orina para diagnóstico de infecciones
Aunque no siempre se requiere ayuno para evaluar infecciones en el tracto urinario, en algunos casos, como cuando se realiza una prueba de cultivo urinario para detectar bacterias específicas, el ayuno puede ayudar a obtener una muestra más precisa. Sin embargo, esto depende de la recomendación específica del médico.
Requisitos para examen general de orina
Los requisitos para un examen general de orina pueden variar dependiendo de los factores individuales de cada paciente y el propósito del análisis. A continuación, se presentan algunos requisitos comunes para garantizar que la muestra de orina sea adecuada para su análisis:
- Recolección limpia: Es importante recolectar la muestra de orina en un recipiente limpio para evitar la contaminación con bacterias o impurezas que puedan afectar los resultados.
- Instrucciones sobre la dieta: El médico puede proporcionar instrucciones dietéticas antes del examen para evitar que ciertos alimentos alteren los resultados.
- Evitar el uso de ciertos medicamentos: Algunos medicamentos pueden interferir con los resultados del examen de orina, por lo que el médico puede recomendar suspender su uso temporalmente.
Análisis de todo el artículo
En resumen, el ayuno para un examen general de orina no es generalmente necesario, pero existen circunstancias específicas en las que puede ser requerido, especialmente cuando se realizan pruebas adicionales para medir niveles de glucosa, proteínas, creatinina, o evaluar la función renal. La preparación adecuada para un examen de orina incluye la hidratación adecuada, la recolección de una muestra de orina de la mañana y la atención a las recomendaciones sobre alimentos y medicamentos que podrían alterar los resultados. La importancia del ayuno radica en garantizar la precisión de los resultados cuando se necesitan mediciones específicas que podrían verse afectadas por la ingesta de alimentos. Como siempre, es crucial seguir las indicaciones del médico para asegurarse de que el examen de orina proporcione información precisa sobre la salud del paciente.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 Este artículo explora el origen de los test de embarazo, los métodos antiguos para detectar embarazo y cómo el desarrollo científico transformó una necesidad básica en un procedimiento accesible y confiable.
Este artículo explora el origen de los test de embarazo, los métodos antiguos para detectar embarazo y cómo el desarrollo científico transformó una necesidad básica en un procedimiento accesible y confiable. El examen de Papanicolaou es una herramienta esencial para la detección temprana del cáncer cervicouterino, y es ampliamente recomendado para todas las mujeres a partir de cierta edad o cuando se inician actividades sexuales. Sin embargo, existen preguntas frecuentes sobre la seguridad de este procedimiento durante el embarazo. Aunque el embarazo puede generar preocupaciones sobre el impacto de ciertos exámenes, el Papanicolaou generalmente se considera seguro durante esta etapa. En este artículo, exploraremos los beneficios de realizarse un Papanicolaou durante el embarazo, las consideraciones especiales que se deben tener en cuenta y por qué esta prueba sigue siendo relevante en la atención ginecológica durante la gestación.
El examen de Papanicolaou es una herramienta esencial para la detección temprana del cáncer cervicouterino, y es ampliamente recomendado para todas las mujeres a partir de cierta edad o cuando se inician actividades sexuales. Sin embargo, existen preguntas frecuentes sobre la seguridad de este procedimiento durante el embarazo. Aunque el embarazo puede generar preocupaciones sobre el impacto de ciertos exámenes, el Papanicolaou generalmente se considera seguro durante esta etapa. En este artículo, exploraremos los beneficios de realizarse un Papanicolaou durante el embarazo, las consideraciones especiales que se deben tener en cuenta y por qué esta prueba sigue siendo relevante en la atención ginecológica durante la gestación.