-
Ultrasonido hepatobiliar en enfermedades del hígado
El ultrasonido hepatobiliar es una herramienta fundamental en el diagnóstico y seguimiento de diversas enfermedades hepáticas. Gracias a su capacidad para proporcionar imágenes detalladas del hígado, la vesícula biliar y las vías biliares, este estudio es clave en la detección temprana de alteraciones en el sistema hepatobiliar.
Utilidad del ultrasonido hepatobiliar en patologías hepáticas
 El ultrasonido hepatobiliar permite evaluar el tamaño, la forma y la estructura del hígado, facilitando la identificación de anormalidades que pueden indicar enfermedades hepáticas. Es especialmente útil para detectar inflamaciones, masas tumorales, quistes y acumulaciones de grasa en el tejido hepático. Además, este estudio es eficaz para evaluar el flujo sanguíneo en las vías hepáticas y la presencia de obstrucciones biliares.
El ultrasonido hepatobiliar permite evaluar el tamaño, la forma y la estructura del hígado, facilitando la identificación de anormalidades que pueden indicar enfermedades hepáticas. Es especialmente útil para detectar inflamaciones, masas tumorales, quistes y acumulaciones de grasa en el tejido hepático. Además, este estudio es eficaz para evaluar el flujo sanguíneo en las vías hepáticas y la presencia de obstrucciones biliares.Diagnóstico de enfermedades crónicas del hígado
El ultrasonido hepatobiliar es ampliamente utilizado en el diagnóstico de enfermedades crónicas que afectan el hígado. Entre las patologías más comunes que pueden detectarse mediante este estudio destacan:
- Hepatitis: Permite identificar inflamaciones y evaluar el estado general del tejido hepático.
- Esteatosis hepática: Conocida también como hígado graso, esta condición se manifiesta como una acumulación excesiva de grasa en las células hepáticas.
- Cirrosis: El ultrasonido hepatobiliar es eficaz para detectar fibrosis hepática, caracterizada por la formación de tejido cicatricial que deteriora el funcionamiento del hígado.
- Tumores hepáticos: Permite identificar lesiones sospechosas que requieren evaluación adicional para determinar si son benignas o malignas.
Evaluación del sistema biliar mediante ultrasonido
El ultrasonido hepatobiliar también es eficaz en la detección de patologías relacionadas con la vesícula biliar y las vías biliares. Algunas afecciones que pueden identificarse mediante este procedimiento son:
- Colelitiasis: La presencia de cálculos en la vesícula biliar puede diagnosticarse con precisión utilizando esta herramienta.
- Colecistitis: El ultrasonido permite observar el engrosamiento de las paredes de la vesícula, característico de este proceso inflamatorio.
- Obstrucciones biliares: La presencia de bloqueos en las vías biliares puede identificarse mediante este estudio, permitiendo un tratamiento oportuno.
Ventajas del ultrasonido hepatobiliar en el control hepático
El ultrasonido hepatobiliar ofrece múltiples beneficios para el diagnóstico y seguimiento de enfermedades hepáticas:
- Detección temprana: Permite identificar alteraciones hepáticas en fases iniciales, favoreciendo el tratamiento oportuno.
- Seguridad: Al no utilizar radiación ionizante, es una opción segura para pacientes de todas las edades.
- Rapidez: El procedimiento es breve y proporciona resultados inmediatos.
Recomendaciones para el paciente antes del ultrasonido hepatobiliar
Para obtener resultados precisos, se recomienda que el paciente siga ciertas indicaciones previas al estudio:
- Mantener ayuno de al menos seis horas para evitar interferencias en la imagen.
- Evitar el consumo de alimentos grasos o bebidas gaseosas antes del procedimiento.
- Informar al personal médico sobre el uso de medicamentos o condiciones médicas relevantes.
El ultrasonido hepatobiliar es una herramienta indispensable en el diagnóstico precoz y seguimiento de enfermedades del hígado. Realizarse este estudio de forma oportuna permite detectar alteraciones antes de que generen complicaciones graves. Priorizar el cuidado de la salud hepática y acudir a valoraciones periódicas, incluyendo pruebas de laboratorio, es fundamental para prevenir enfermedades y garantizar el bienestar general.
-
¿Qué cuidados debo tener después de una colposcopía?
SRC:SelfWritten
La colposcopía es un procedimiento ginecológico utilizado para examinar el cuello uterino, la vagina y la vulva con un colposcopio, un microscopio especializado que permite observar con mayor detalle cualquier anomalía o alteración en estas áreas. Este examen es fundamental para detectar cambios precoces que puedan ser indicativos de condiciones como infecciones o el riesgo de cáncer cervical. Tras realizarse una colposcopía, es importante seguir ciertos cuidados para asegurar una recuperación óptima y evitar complicaciones.Después de la colposcopía, muchas mujeres pueden continuar con sus actividades diarias sin problemas. Sin embargo, se recomienda evitar actividades que impliquen esfuerzo físico intenso, especialmente en las primeras 24 horas. El ejercicio extenuante o las actividades que involucren un esfuerzo abdominal pueden aumentar la incomodidad en la zona pélvica, por lo que es mejor descansar durante este período. Si no se presentan molestias graves, actividades ligeras como caminar pueden reanudarse poco después del procedimiento.
Higiene íntima
Una vez realizada la colposcopía, se debe mantener una buena higiene vaginal para prevenir infecciones. Durante las primeras 48 horas, se debe evitar el uso de tampones y las duchas vaginales, ya que pueden alterar el equilibrio bacteriano de la zona y aumentar el riesgo de infecciones. En su lugar, es recomendable usar toallas sanitarias para gestionar cualquier leve sangrado o secreción que pueda ocurrir tras el procedimiento. Además, la higiene íntima debe ser suave, utilizando productos neutros y evitando cualquier sustancia irritante que pueda afectar la zona genital.
Evitar relaciones sexuales
Después de una colposcopía, se recomienda abstenerse de mantener relaciones sexuales durante al menos 48 horas, especialmente si se ha realizado una biopsia durante el procedimiento. El cuello uterino puede estar ligeramente sensible, y el contacto sexual podría causar molestias o una posible infección. Además, las relaciones sexuales antes de la curación completa pueden interferir con el proceso de cicatrización, lo que podría llevar a complicaciones. Es fundamental seguir las recomendaciones médicas y esperar el tiempo adecuado antes de reanudar esta actividad.
Vigilancia de posibles efectos secundarios
Aunque la mayoría de las mujeres se recupera rápidamente de la colposcopía, algunas pueden experimentar ciertos efectos secundarios como sangrado leve o cólicos. Estos síntomas son comunes y suelen desaparecer en un corto periodo de tiempo. Sin embargo, si el sangrado se intensifica, si se presentan fuertes dolores abdominales, fiebre, o una secreción vaginal con mal olor, es importante buscar atención médica de inmediato, ya que estos podrían ser signos de infección.
Evitar el uso de productos vaginales
Es recomendable evitar el uso de productos como cremas vaginales, espermicidas, y cualquier medicamento en la zona genital durante las primeras 72 horas tras la colposcopía. Estos productos pueden alterar el proceso de cicatrización del cuello uterino o causar irritación, lo que podría aumentar el riesgo de complicaciones.
Seguimiento médico
En algunos casos, se puede requerir una segunda consulta para evaluar los resultados de una biopsia o realizar un seguimiento del estado de la salud ginecológica de la paciente. Es fundamental asistir a las citas médicas programadas para garantizar que no haya complicaciones o alteraciones que necesiten tratamiento adicional.
Es importante cuidar de tu salud ginecológica y realizarte las pruebas necesarias. Si te han recomendado una colposcopía, asegúrate de seguir todos los cuidados postoperatorios y acude a tu médico ante cualquier inquietud. La prevención y el diagnóstico temprano son claves para mantener una buena salud reproductiva.
-
¿Qué mide una biometría hemática o hemograma?
SRC:SelfWritten
La biometría hemática es un estudio fundamental en la evaluación general de la salud, que permite analizar diferentes componentes de la sangre y detectar alteraciones que pueden indicar una enfermedad o condición médica específica. Este examen mide diversas células sanguíneas, incluyendo glóbulos rojos, glóbulos blancos y plaquetas, así como otros parámetros relacionados con ellos.Importancia del análisis de glóbulos rojos en la sangre
 Los glóbulos rojos (eritrocitos) son responsables del transporte de oxígeno hacia los tejidos del cuerpo. La biometría hemática mide aspectos clave como la hemoglobina, que indica la capacidad de transporte de oxígeno, y el hematocrito, que refleja el volumen total ocupado por estas células. Valores bajos pueden indicar anemia o deficiencias nutricionales, mientras que niveles elevados pueden sugerir deshidratación o trastornos hematológicos como la policitemia.
Los glóbulos rojos (eritrocitos) son responsables del transporte de oxígeno hacia los tejidos del cuerpo. La biometría hemática mide aspectos clave como la hemoglobina, que indica la capacidad de transporte de oxígeno, y el hematocrito, que refleja el volumen total ocupado por estas células. Valores bajos pueden indicar anemia o deficiencias nutricionales, mientras que niveles elevados pueden sugerir deshidratación o trastornos hematológicos como la policitemia.Valor diagnóstico de los glóbulos blancos
Los glóbulos blancos o leucocitos cumplen funciones inmunitarias esenciales, defendiéndonos de infecciones. Este examen evalúa la cantidad total y el tipo específico de glóbulos blancos presentes en la sangre (neutrófilos, linfocitos, monocitos, eosinófilos y basófilos). Por ejemplo, un aumento en los neutrófilos puede indicar infecciones bacterianas, mientras que la elevación de los linfocitos puede asociarse con infecciones virales o trastornos inmunitarios.
Importancia clínica de las plaquetas
Las plaquetas tienen una función clave en la coagulación sanguínea y en la prevención de hemorragias. Un recuento bajo puede predisponer al sangrado excesivo y complicaciones durante intervenciones quirúrgicas, mientras que un número elevado puede aumentar el riesgo de formación de coágulos, lo que incrementa el riesgo de eventos trombóticos. Por esta razón, es fundamental mantener un equilibrio adecuado en su conteo.
Enfermedades detectadas mediante este examen
Diversas patologías pueden identificarse o sospecharse mediante este estudio, entre ellas:
- Anemia: Niveles bajos de hemoglobina, glóbulos rojos o hematocrito.
- Leucemia: Aumento significativo de glóbulos blancos, con células inmaduras o anormales.
- Infecciones: Elevación significativa en algún tipo específico de glóbulos blancos.
- Trastornos de coagulación: Anomalías en el conteo plaquetario o tiempo de coagulación.
- Desórdenes inmunitarios: Cambios significativos en la distribución de glóbulos blancos.
Es importante destacar que este examen por sí solo no establece diagnósticos definitivos, pero constituye un punto de partida esencial para investigaciones más profundas.
¿Quién debería realizarse esta prueba?
Este examen es útil para cualquier persona interesada en monitorear su salud general o para quienes presentan síntomas inespecíficos como fatiga persistente, fiebre recurrente, sangrado inexplicable, o infecciones frecuentes. También es recomendable para personas con factores de riesgo como enfermedades crónicas, historial familiar de trastornos hematológicos o inmunológicos, y aquellos en tratamiento médico prolongado que puede afectar el sistema sanguíneo.
¿Qué hacer ante resultados alterados?
Si los resultados se encuentran fuera del rango normal, es importante que acuda con un médico especialista, quien valorará los resultados en conjunto con otros factores clínicos, historia clínica y estudios complementarios para determinar la causa exacta de la alteración y definir el tratamiento adecuado.
Recuerda que realizarte estudios de manera periódica contribuye significativamente a prevenir y detectar enfermedades a tiempo, mejorando notablemente tu calidad de vida. Acércate a un laboratorio especializado para realizarte una valoración integral y cuidar mejor de tu salud.
-
¿Cuándo debo hacerme un examen general de orina?
SRC:SelfWritten
El examen general de orina (EGO) es una prueba rutinaria utilizada para evaluar la salud general de una persona y detectar posibles problemas en el sistema urinario. A través del análisis de la orina, es posible identificar diversas condiciones, algunas de las cuales pueden no presentar síntomas evidentes en sus primeras etapas. Es importante saber cuándo y por qué se debe realizar este examen para prevenir enfermedades y mantener un monitoreo adecuado de nuestra salud.Importancia del examen general de orina
 El examen general de orina es una herramienta diagnóstica esencial para la detección precoz de diversas afecciones. Este examen permite analizar componentes como proteínas, glucosa, leucocitos, eritrocitos y otros elementos presentes en la orina, que pueden ser indicadores de trastornos como infecciones del tracto urinario, enfermedades renales, diabetes o problemas en el sistema metabólico. De esta manera, el EGO no solo ayuda a identificar enfermedades actuales, sino que también permite el seguimiento de pacientes con afecciones crónicas.
El examen general de orina es una herramienta diagnóstica esencial para la detección precoz de diversas afecciones. Este examen permite analizar componentes como proteínas, glucosa, leucocitos, eritrocitos y otros elementos presentes en la orina, que pueden ser indicadores de trastornos como infecciones del tracto urinario, enfermedades renales, diabetes o problemas en el sistema metabólico. De esta manera, el EGO no solo ayuda a identificar enfermedades actuales, sino que también permite el seguimiento de pacientes con afecciones crónicas.¿Cuándo es recomendable realizarse un examen general de orina?
Existen diversas situaciones en las cuales se recomienda la realización de un examen general de orina. Algunos de los momentos más comunes incluyen:
- Exámenes de rutina: Para mantener un control general de la salud, es recomendable realizar un EGO al menos una vez al año, especialmente en personas que no presentan síntomas. Esto ayuda a detectar posibles problemas de salud antes de que se conviertan en situaciones graves.
- Ante la presencia de síntomas urinarios: Si una persona experimenta síntomas como dolor al orinar, sangre en la orina, aumento o disminución en la frecuencia urinaria, o un color anormal de la orina, se recomienda realizar un examen general de orina para determinar la causa.
- Control de enfermedades crónicas: Pacientes con enfermedades como diabetes, hipertensión o enfermedades renales deben someterse regularmente a un examen general de orina como parte de su monitoreo médico. Estos exámenes ayudan a detectar complicaciones tempranas.
- Durante el embarazo: Las mujeres embarazadas deben hacerse un EGO en cada consulta prenatal para detectar infecciones urinarias, que pueden ser peligrosas tanto para la madre como para el bebé. Además, el examen puede ayudar a identificar problemas renales o preeclampsia.
¿Qué detecta un examen general de orina?
El examen general de orina permite detectar varias condiciones de salud, como:
- Infecciones urinarias: A través de la presencia de leucocitos y bacterias en la orina, se pueden identificar infecciones en el tracto urinario, que son comunes y pueden causar molestias si no se tratan a tiempo.
- Enfermedades renales: La presencia de proteínas, sangre o células anormales en la orina puede ser un indicio de problemas renales, como la insuficiencia renal o enfermedades glomerulares.
- Problemas metabólicos: El análisis de glucosa y cetonas en la orina puede indicar problemas como la diabetes o trastornos metabólicos relacionados.
Cuida tu salud
Es fundamental realizarse un examen general de orina como parte de una rutina de chequeo médico regular. No solo es una herramienta importante para diagnosticar problemas urinarios, sino que también puede proporcionar información valiosa sobre el estado general de salud. No dejes pasar la oportunidad de cuidar tu bienestar, realiza un EGO y mantén un control adecuado de tu salud para prevenir enfermedades y detectar posibles condiciones a tiempo.
-
Preparación para una resonancia magnética: Lo que debes saber
SRC:SelfWritten
 La preparación para una resonancia magnética es fundamental para garantizar un estudio exitoso, seguro y cómodo tanto para el paciente como para el personal médico. Este procedimiento diagnóstico no invasivo utiliza campos magnéticos y ondas de radio para obtener imágenes detalladas del interior del cuerpo, por lo que es esencial seguir ciertas recomendaciones antes del examen. A continuación, explicamos los aspectos más importantes que debes considerar, incluyendo qué ropa usar, qué objetos evitar y qué esperar antes del estudio.
La preparación para una resonancia magnética es fundamental para garantizar un estudio exitoso, seguro y cómodo tanto para el paciente como para el personal médico. Este procedimiento diagnóstico no invasivo utiliza campos magnéticos y ondas de radio para obtener imágenes detalladas del interior del cuerpo, por lo que es esencial seguir ciertas recomendaciones antes del examen. A continuación, explicamos los aspectos más importantes que debes considerar, incluyendo qué ropa usar, qué objetos evitar y qué esperar antes del estudio.
¿Qué es una resonancia magnética?
La resonancia magnética (RM) es una técnica avanzada que proporciona imágenes claras y precisas de órganos, tejidos y estructuras internas. Es especialmente útil para evaluar problemas en el cerebro, columna vertebral, articulaciones y órganos abdominales, entre otros. Debido al uso de un poderoso imán en el equipo, la preparación para una resonancia magnética debe incluir medidas específicas para evitar riesgos y optimizar los resultados.
Recomendaciones antes de una resonancia magnética
Prepararse adecuadamente para una resonancia magnética implica seguir ciertas indicaciones generales que garantizan tanto la seguridad del paciente como la calidad de las imágenes obtenidas. Estas son algunas de las recomendaciones antes de una resonancia más importantes:
- Consulta previa con el médico:
Es esencial informar al médico sobre cualquier condición de salud relevante, como embarazo, alergias, enfermedades renales o antecedentes de claustrofobia. También es importante mencionar si tienes implantes médicos, prótesis o dispositivos metálicos, ya que algunos pueden ser incompatibles con el equipo de resonancia magnética. - Ayuno en casos específicos:
En algunos estudios, especialmente los que requieren el uso de medio de contraste, el médico puede solicitar que el paciente evite comer o beber durante unas horas antes del examen. Esto ayuda a prevenir posibles náuseas o reacciones adversas al contraste. - Hidratación y medicamentos:
A menos que el médico indique lo contrario, es recomendable mantenerse bien hidratado antes del procedimiento. Además, si tomas medicamentos regularmente, consulta si es necesario ajustarlos antes del estudio.
Qué ropa usar para una resonancia magnética
La elección de la vestimenta es un aspecto crucial en la preparación para una resonancia magnética. Aquí hay algunos consejos prácticos sobre qué ropa usar:
- Evita prendas con metal: No se deben llevar prendas que contengan cierres, botones, aros, o cualquier adorno metálico. Esto incluye ropa interior con varillas metálicas y sujetadores con aros.
- Opta por ropa cómoda: Se recomienda usar prendas de algodón sin accesorios metálicos. En algunos casos, el centro médico proporcionará una bata especial para el estudio.
- Zapatos y accesorios: Los zapatos deben ser fáciles de quitar, y no deben contener metal en su estructura. También se deben evitar relojes, joyas y cinturones.
Objetos que debes evitar llevar al estudio
Dado el uso de un imán de alta potencia, existen ciertos objetos y materiales que pueden interferir con el procedimiento o incluso causar lesiones si se encuentran en la sala de resonancia magnética. Entre los principales objetos a evitar se encuentran:
- Objetos metálicos:
Cualquier objeto metálico, como joyas, gafas, prótesis dentales removibles, audífonos y monedas, debe ser dejado fuera de la sala. Esto incluye dispositivos médicos externos que no sean compatibles con la resonancia. - Electrónicos:
Teléfonos móviles, relojes inteligentes, tarjetas de crédito y otros dispositivos electrónicos deben permanecer fuera del área de resonancia. El campo magnético puede dañarlos permanentemente. - Ropa con elementos metálicos:
Como se mencionó anteriormente, la ropa con cremalleras, botones o hilos metálicos puede causar problemas durante el procedimiento.
¿Qué esperar antes del estudio?
Antes de ingresar a la sala de resonancia magnética, el personal médico llevará a cabo una breve evaluación para confirmar que estás listo para el procedimiento. Esto puede incluir:
- Cuestionario de seguridad:
Se te pedirá completar un cuestionario para descartar la presencia de implantes metálicos, alergias u otras contraindicaciones. Si tienes dudas, no dudes en preguntar. - Cambio de vestimenta:
En la mayoría de los casos, te proporcionarán una bata hospitalaria para que la utilices durante el estudio. También se te solicitará que deposites tus pertenencias personales en un lugar seguro. - Explicación del procedimiento:
El técnico o radiólogo te explicará en qué consiste el estudio, cuánto tiempo durará y cómo debes comportarte durante el mismo. Es importante permanecer inmóvil para garantizar la nitidez de las imágenes. - Uso de tapones para los oídos:
Dado que la máquina emite ruidos fuertes durante el funcionamiento, es común que te ofrezcan tapones o auriculares para reducir el ruido y hacer la experiencia más cómoda.
El día del estudio: pasos finales
El día de la resonancia magnética, procura llegar con tiempo al centro médico para completar cualquier trámite o documentación pendiente. Algunos consejos adicionales incluyen:
- Evitar el uso de maquillaje o cremas: Muchos productos de belleza contienen partículas metálicas que pueden interferir con el estudio.
- Mantener la calma: Si sufres de claustrofobia, informa al personal médico. En algunos casos, pueden ofrecerte un sedante suave para ayudarte a relajarte.
- Escucha las indicaciones: Durante el procedimiento, sigue las instrucciones del técnico, quien estará en constante comunicación contigo a través de un intercomunicador.
Reflexión final sobre la preparación para una resonancia magnética
La preparación para una resonancia magnética es un proceso sencillo, pero esencial, que garantiza no solo la seguridad del paciente, sino también la calidad del diagnóstico. Seguir las recomendaciones sobre vestimenta, objetos a evitar y aspectos previos al estudio contribuye significativamente a una experiencia exitosa y libre de complicaciones. Este procedimiento, aunque puede parecer intimidante para algunos, es una herramienta invaluable en el diagnóstico médico moderno, y estar bien preparado te permitirá aprovechar al máximo sus beneficios.
- Consulta previa con el médico:
-
Pruebas de Química Sanguínea: Parámetros y Resultados Explicados
SRC:SelfWritten
Las pruebas de química sanguínea son análisis cruciales en el ámbito médico para evaluar el funcionamiento de varios sistemas del cuerpo. A través de esta prueba, se pueden medir una serie de sustancias que circulan en la sangre, brindando a los médicos información valiosa sobre el estado de salud general de los pacientes. Los resultados obtenidos de las pruebas de química sanguínea pueden ayudar a identificar condiciones preexistentes, evaluar el riesgo de desarrollar enfermedades y proporcionar datos esenciales para el diagnóstico y seguimiento de diversas afecciones. Este artículo se centrará en los principales parámetros que se evalúan en la química sanguínea, qué significan los resultados normales y anormales, y los posibles diagnósticos asociados con alteraciones en estos parámetros.¿Qué es la Química Sanguínea?
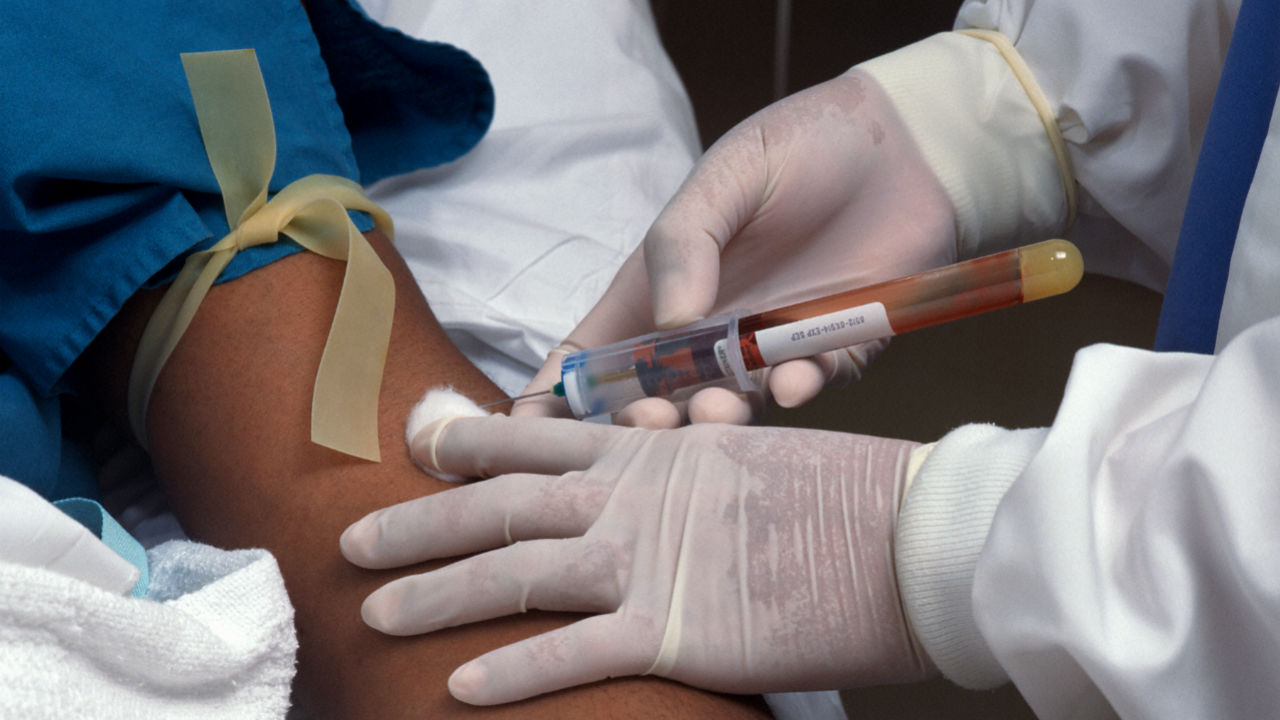 La química sanguínea es un conjunto de pruebas de laboratorio que analizan diferentes sustancias en la sangre. A través de estas pruebas, se pueden medir componentes clave como glucosa, electrolitos, lípidos, enzimas y proteínas, entre otros. Los resultados de estas mediciones proporcionan información sobre el funcionamiento de órganos como el hígado, los riñones, el corazón y el páncreas, y permiten detectar condiciones como trastornos metabólicos, enfermedades cardiovasculares y problemas renales.
La química sanguínea es un conjunto de pruebas de laboratorio que analizan diferentes sustancias en la sangre. A través de estas pruebas, se pueden medir componentes clave como glucosa, electrolitos, lípidos, enzimas y proteínas, entre otros. Los resultados de estas mediciones proporcionan información sobre el funcionamiento de órganos como el hígado, los riñones, el corazón y el páncreas, y permiten detectar condiciones como trastornos metabólicos, enfermedades cardiovasculares y problemas renales.Parámetros Evaluados en la Química Sanguínea
Existen varios parámetros que se analizan durante una prueba de química sanguínea. A continuación, se describen los más comunes:
1. Electrolitos
Los electrolitos son minerales que se encuentran en la sangre y otros líquidos corporales. Ayudan a regular funciones importantes como el equilibrio de líquidos, la contracción muscular y la actividad nerviosa. Los principales electrolitos que se evalúan en la química sanguínea incluyen:
- Sodio (Na+): Esencial para mantener el equilibrio de líquidos y la función nerviosa. Un nivel bajo de sodio (hiponatremia) puede causar debilidad, fatiga y confusión, mientras que un nivel elevado (hipernatremia) puede llevar a problemas renales y deshidratación.
- Potasio (K+): Crucial para la función celular y nerviosa. Los niveles anormales de potasio pueden causar arritmias cardíacas, debilidad muscular y problemas respiratorios.
- Cloro (Cl-): Participa en el equilibrio de líquidos y la acidez del cuerpo. Alteraciones en los niveles de cloro pueden indicar trastornos renales o metabólicos.
- Calcio (Ca2+): Importante para la salud ósea y la función muscular y nerviosa. Niveles bajos de calcio pueden afectar la coagulación sanguínea, mientras que niveles altos pueden estar asociados con problemas renales o paratiroides.
2. Lípidos
El perfil lipídico es una parte esencial de la química sanguínea y se utiliza para evaluar el riesgo cardiovascular. Los principales componentes lipídicos que se miden son:
- Colesterol Total: Es una grasa vital para varias funciones del cuerpo, pero un nivel elevado puede aumentar el riesgo de enfermedades cardiovasculares. Un nivel normal de colesterol total es generalmente inferior a 200 mg/dL.
- Lipoproteína de Baja Densidad (LDL): Conocido como “colesterol malo”, el LDL transporta el colesterol a las arterias. Un nivel elevado de LDL puede contribuir a la acumulación de placas en las arterias, lo que incrementa el riesgo de infartos y accidentes cerebrovasculares.
- Lipoproteína de Alta Densidad (HDL): Conocido como “colesterol bueno”, el HDL ayuda a eliminar el exceso de colesterol de las arterias. Un nivel elevado de HDL se asocia con un menor riesgo cardiovascular.
- Triglicéridos: Son otro tipo de grasa en la sangre. Los niveles elevados de triglicéridos pueden aumentar el riesgo de enfermedades cardíacas y pancreatitis.
3. Enzimas
Las enzimas son proteínas que aceleran las reacciones químicas en el cuerpo. Algunas de las enzimas más importantes que se miden en la química sanguínea son:
- Alanina Aminotransferasa (ALT): Se encuentra principalmente en el hígado. Niveles elevados de ALT pueden indicar daño hepático, como en hepatitis o cirrosis.
- Aspartato Aminotransferasa (AST): Similar a la ALT, la AST se encuentra en varios órganos, pero es particularmente útil para evaluar la función hepática y cardíaca. Niveles altos de AST pueden ser indicativos de daño al hígado o al corazón.
- Fosfatasa Alcalina (ALP): Se encuentra en el hígado, los huesos y otros tejidos. Niveles elevados pueden señalar problemas hepáticos o trastornos óseos.
- Lactato Deshidrogenasa (LDH): Participa en el metabolismo celular y su aumento puede ser un indicativo de daño tisular o enfermedades como anemia o infarto.
4. Glucosa
La glucosa es un tipo de azúcar que el cuerpo utiliza para producir energía. Los niveles elevados de glucosa pueden indicar diabetes, mientras que los niveles bajos pueden ser signo de hipoglucemia. Un nivel normal de glucosa en ayunas suele ser inferior a 100 mg/dL.
5. Urea y Creatinina
La urea y la creatinina son productos de desecho del metabolismo que los riñones filtran de la sangre. Los niveles elevados de estos componentes pueden ser indicativos de insuficiencia renal o daño renal. Un nivel elevado de creatinina puede señalar que los riñones no están funcionando adecuadamente.
6. Proteínas Totales y Albúmina
Las proteínas totales miden la cantidad de proteínas en la sangre, mientras que la albúmina es una proteína específica que mantiene el volumen sanguíneo y transporta nutrientes. Niveles bajos de albúmina pueden indicar problemas hepáticos, renales o desnutrición.
Significado de los Resultados Normales y Anormales
Los resultados normales de una química sanguínea varían según la edad, el género y el laboratorio. Sin embargo, existen rangos generales para cada parámetro que se consideran normales. Los resultados anormales pueden ser el primer indicio de que algo no está funcionando correctamente en el cuerpo, y deben ser interpretados por un médico en el contexto de la salud general del paciente.
1. Electrolitos
- Sodio: Niveles normales entre 135 y 145 mEq/L. Los niveles fuera de este rango pueden indicar deshidratación, insuficiencia renal o enfermedades endocrinas.
- Potasio: Los valores normales son entre 3.5 y 5.0 mEq/L. Un aumento o disminución significativa puede generar trastornos cardíacos y neurológicos.
2. Lípidos
- Colesterol Total: Normalmente debe ser inferior a 200 mg/dL.
- LDL: Niveles bajos son recomendables (menos de 100 mg/dL). Niveles más altos pueden indicar mayor riesgo de enfermedades cardiovasculares.
- HDL: Un nivel ideal es superior a 60 mg/dL.
- Triglicéridos: Menos de 150 mg/dL es considerado normal.
3. Enzimas Hepáticas
- ALT y AST: Valores elevados pueden indicar daño hepático, como hepatitis o cirrosis.
Diagnósticos Asociados con Alteraciones en Cada Parámetro
Las alteraciones en los parámetros de la química sanguínea pueden estar asociadas con diversas condiciones médicas:
- Electrolitos: Deshidratación, insuficiencia renal, insuficiencia cardíaca y trastornos endocrinos.
- Lípidos: Hipertensión, aterosclerosis, diabetes, enfermedades cardíacas y pancreatitis.
- Enzimas Hepáticas: Hepatitis, cirrosis, infarto de miocardio y enfermedades musculares.
- Glucosa: Diabetes tipo 1 y tipo 2, hipoglucemia y síndrome metabólico.
- Urea y Creatinina: Insuficiencia renal, deshidratación y enfermedades renales crónicas.
Análisis Final
Las pruebas de química sanguínea proporcionan una visión integral de la salud del paciente, permitiendo evaluar diversas funciones orgánicas esenciales. La interpretación precisa de los resultados, tanto normales como anormales, es crucial para identificar enfermedades de manera temprana y gestionar condiciones de salud preexistentes. La detección temprana de alteraciones en los parámetros clave de la química sanguínea, como los electrolitos, los lípidos, las enzimas y la glucosa, puede facilitar diagnósticos oportunos y un tratamiento más efectivo, mejorando significativamente los resultados clínicos a largo plazo.
-
Avances Tecnológicos en Pruebas COVID-19: Más Precisión y Rapidez
SRC:SelfWritten
 Desde el inicio de la pandemia por COVID-19, las pruebas diagnósticas han sido fundamentales para identificar, rastrear y controlar la propagación del virus. En respuesta a esta emergencia sanitaria global, los avances tecnológicos han transformado las herramientas diagnósticas, mejorando su precisión, rapidez y accesibilidad. Este artículo explora los desarrollos más recientes en pruebas moleculares, innovaciones en pruebas rápidas y las tendencias futuras en el diagnóstico de enfermedades infecciosas.
Desde el inicio de la pandemia por COVID-19, las pruebas diagnósticas han sido fundamentales para identificar, rastrear y controlar la propagación del virus. En respuesta a esta emergencia sanitaria global, los avances tecnológicos han transformado las herramientas diagnósticas, mejorando su precisión, rapidez y accesibilidad. Este artículo explora los desarrollos más recientes en pruebas moleculares, innovaciones en pruebas rápidas y las tendencias futuras en el diagnóstico de enfermedades infecciosas.
Pruebas moleculares de última generación: mayor sensibilidad y precisión
Las pruebas moleculares, como la reacción en cadena de la polimerasa (PCR), son el estándar de referencia para la detección de SARS-CoV-2. Estas pruebas han experimentado avances significativos, lo que ha optimizado su sensibilidad y reducido el tiempo necesario para obtener resultados.
Desarrollos en PCR digital
La PCR digital representa una evolución de la técnica convencional. Este método divide la muestra en miles de microgotas, amplificando el material genético viral en cada una de ellas de forma individual. Esto permite una cuantificación absoluta del virus y reduce el riesgo de falsos negativos. Además, se ha demostrado que este enfoque mejora la precisión en muestras con baja carga viral.
Pruebas isotérmicas como alternativa
Otra innovación destacada es la amplificación isotérmica mediada por bucle (LAMP). A diferencia de la PCR tradicional, esta técnica no requiere ciclos de temperatura para amplificar el material genético, lo que simplifica el proceso y permite realizar pruebas en dispositivos portátiles. Su velocidad y costo reducido la convierten en una opción ideal para entornos con recursos limitados.
Diagnóstico integrado
Los dispositivos “lab-on-a-chip” combinan varias etapas del proceso de diagnóstico en un solo chip compacto. Estas plataformas integran la extracción, amplificación y detección del material genético, reduciendo significativamente el tiempo de procesamiento y la necesidad de intervención humana. Además, su diseño portátil facilita el diagnóstico en el punto de atención, especialmente en áreas remotas.
Innovaciones en pruebas rápidas y su impacto
Las pruebas rápidas, diseñadas para ofrecer resultados en minutos, han evolucionado considerablemente desde los primeros kits disponibles al inicio de la pandemia. Estas innovaciones han mejorado su confiabilidad y ampliado sus aplicaciones en diferentes contextos.
Pruebas rápidas de antígeno mejoradas
Aunque las pruebas de antígeno iniciales presentaban limitaciones en sensibilidad, los nuevos desarrollos han incorporado nanopartículas y tecnologías de amplificación de señal para aumentar su precisión. Por ejemplo, algunos kits ahora incluyen sensores fluorescentes que identifican concentraciones mínimas de proteínas virales, reduciendo la probabilidad de falsos negativos.
Dispositivos inteligentes
La integración de tecnología digital en las pruebas rápidas ha permitido una interpretación más precisa de los resultados. Aplicaciones móviles vinculadas a los dispositivos proporcionan lecturas automáticas y recomendaciones basadas en algoritmos, eliminando errores humanos y facilitando el rastreo de casos positivos en tiempo real.
Impacto en la accesibilidad y la respuesta global
Estas mejoras han ampliado la disponibilidad de pruebas rápidas en países con infraestructuras de laboratorio limitadas. Su bajo costo y facilidad de uso las hacen ideales para campañas de cribado masivo en comunidades vulnerables, contribuyendo significativamente a frenar la propagación del virus.
Tendencias futuras en el diagnóstico de enfermedades infecciosas
El progreso alcanzado en las pruebas para COVID-19 no solo ha transformado la manera de detectar esta enfermedad, sino que también ha sentado las bases para un diagnóstico más eficaz de otras enfermedades infecciosas.
Biomarcadores multiplexados
Una de las tendencias emergentes es el desarrollo de pruebas capaces de detectar múltiples patógenos simultáneamente. Los paneles multiplexados permiten analizar una sola muestra para identificar virus, bacterias y otros agentes infecciosos. Esta tecnología es particularmente útil durante temporadas de influenza, donde co-infecciones con SARS-CoV-2 son comunes.
Diagnóstico basado en inteligencia artificial
La inteligencia artificial (IA) se está integrando cada vez más en el diagnóstico clínico. Algoritmos avanzados pueden analizar patrones en los resultados de las pruebas, mejorando la precisión y prediciendo la progresión de la enfermedad. Además, la IA puede procesar grandes cantidades de datos epidemiológicos para identificar brotes emergentes y evaluar la eficacia de las estrategias de control.
Pruebas autoadministradas con conectividad
Las futuras generaciones de pruebas caseras incluirán dispositivos conectados que envían resultados directamente a plataformas digitales seguras. Esto facilitará el monitoreo remoto de pacientes y el intercambio rápido de datos entre usuarios y profesionales de la salud, mejorando la respuesta a nivel comunitario.
Biosensores portátiles
Los biosensores, diseñados para detectar biomoléculas específicas en fluidos corporales como saliva o sudor, prometen revolucionar el diagnóstico. Estos dispositivos portátiles ofrecen resultados en tiempo real sin necesidad de laboratorios, lo que es crucial en situaciones de emergencia o en regiones con acceso limitado a servicios de salud.
Reflexión final
Los avances en las pruebas para COVID-19 han redefinido los estándares de diagnóstico en la medicina moderna. Las mejoras en las pruebas moleculares han incrementado su precisión, mientras que las innovaciones en pruebas rápidas han mejorado su accesibilidad y utilidad en entornos diversos. Además, las tendencias futuras, como el diagnóstico multiplexado y la integración de inteligencia artificial, prometen transformar la manera en que abordamos no solo la COVID-19, sino también otras enfermedades infecciosas.
Este progreso ha demostrado que la tecnología, combinada con la innovación médica, puede ofrecer soluciones rápidas y efectivas frente a desafíos globales. Las lecciones aprendidas durante esta pandemia seguirán impulsando desarrollos diagnósticos que beneficien a la humanidad en los años venideros.
Si tiene alguna pregunta sobre dónde y cómo utilizar anticuerpos COVID-19 , puede llamarnos a nuestro propio sitio de Internet.
-
Interpretación de Resultados de Pruebas COVID-19: Qué Significan Positivo o Negativo
SRC:SelfWritten
Las pruebas para detectar COVID-19 se han convertido en una herramienta esencial en la lucha contra la pandemia, tanto para diagnosticar la infección en personas con síntomas como para controlar la propagación del virus en comunidades. Sin embargo, la interpretación de los resultados de estas pruebas puede ser confusa para muchas personas, ya que existen diferentes tipos de pruebas y diversas posibilidades de resultados. En este artículo, se abordarán las diferencias entre los resultados positivos y negativos, las posibles causas de falsos positivos y negativos, y qué hacer después de recibir los resultados.Tipos de Pruebas para COVID-19
 Para interpretar correctamente los resultados de una prueba de COVID-19, es fundamental comprender primero los tipos de pruebas que existen. Las más comunes son las pruebas de PCR (reacción en cadena de la polimerasa) y las pruebas de antígenos, aunque también existen las pruebas serológicas, que detectan anticuerpos en lugar de la presencia directa del virus.
Para interpretar correctamente los resultados de una prueba de COVID-19, es fundamental comprender primero los tipos de pruebas que existen. Las más comunes son las pruebas de PCR (reacción en cadena de la polimerasa) y las pruebas de antígenos, aunque también existen las pruebas serológicas, que detectan anticuerpos en lugar de la presencia directa del virus.- Pruebas de PCR: Son consideradas el estándar de oro para la detección de COVID-19. Funcionan mediante la amplificación de material genético del virus en muestras tomadas principalmente de la nariz o la garganta. Estas pruebas son altamente sensibles y pueden detectar la presencia del virus incluso en etapas tempranas de la infección.
- Pruebas de Antígenos: Son más rápidas y menos costosas que las pruebas PCR. Detectan proteínas del virus (antígenos) presentes en la muestra. Aunque son útiles para detectar infecciones activas, tienden a ser menos precisas, especialmente cuando la carga viral es baja o la persona está en las primeras etapas de la infección.
- Pruebas Serológicas: No detectan la presencia del virus activo, sino que buscan anticuerpos (IgG o IgM) en la sangre, lo que indica que la persona estuvo expuesta al virus en el pasado. Estas pruebas no son útiles para diagnosticar infecciones activas.
Diferencias entre un Resultado Positivo y Negativo
El resultado positivo en una prueba de COVID-19 indica que la persona está infectada con el virus o ha estado expuesta a él. Sin embargo, la interpretación de un resultado positivo varía según el tipo de prueba.
- Resultado Positivo en Prueba PCR: Un resultado positivo en una prueba PCR significa que el virus está presente en el organismo, lo que indica una infección activa. Esto es especialmente relevante para personas con síntomas de COVID-19. Un resultado positivo en PCR generalmente es confiable, aunque puede haber excepciones debido a errores técnicos o muestras mal tomadas.
- Resultado Positivo en Prueba de Antígenos: Un resultado positivo en una prueba de antígenos también sugiere que la persona tiene una infección activa, pero la confiabilidad de este resultado depende de la calidad de la muestra y el momento de la prueba. Las pruebas de antígenos tienden a ser más eficaces cuando la carga viral es alta, por lo que un falso negativo es más probable en las etapas tempranas de la infección.
- Resultado Positivo en Prueba Serológica: Si el resultado es positivo en una prueba serológica, indica que la persona ha estado expuesta al virus en el pasado y ha desarrollado anticuerpos. Este resultado no significa que la persona esté infectada actualmente ni que tenga inmunidad a largo plazo.
Por otro lado, un resultado negativo implica que la prueba no detectó el virus o los anticuerpos en la muestra tomada. Sin embargo, esto no siempre significa que la persona no esté infectada.
- Resultado Negativo en Prueba PCR: Un resultado negativo en una prueba PCR puede ser muy confiable si la prueba se realiza adecuadamente, pero también puede ocurrir si la carga viral es baja o si la persona se sometió a la prueba en una etapa temprana de la infección antes de que el virus sea detectable.
- Resultado Negativo en Prueba de Antígenos: En el caso de las pruebas de antígenos, un resultado negativo no necesariamente significa que la persona no esté infectada. Si la persona tiene síntomas pero da negativo en una prueba de antígenos, es posible que se haya realizado demasiado pronto, o que la carga viral sea demasiado baja para ser detectada.
- Resultado Negativo en Prueba Serológica: Un resultado negativo en una prueba serológica significa que no se han detectado anticuerpos en la sangre, lo que indica que la persona no ha sido expuesta al virus en el pasado. Sin embargo, este resultado no puede usarse para confirmar que la persona no está actualmente infectada.
Posibilidad de Falsos Positivos o Negativos
Es importante tener en cuenta que ningún test es infalible, y las pruebas de COVID-19 pueden dar resultados incorrectos. Existen dos situaciones principales que pueden dar lugar a resultados erróneos: falsos positivos y falsos negativos.
- Falsos Positivos: Un falso positivo ocurre cuando el resultado de la prueba es positivo, pero la persona no está realmente infectada con el virus. Esto puede suceder debido a errores de laboratorio, contaminación de la muestra, o incluso debido a la especificidad limitada de la prueba utilizada. Aunque los falsos positivos son poco frecuentes en las pruebas PCR, las pruebas rápidas de antígenos tienen un mayor riesgo de generar este tipo de error.
- Falsos Negativos: Un falso negativo ocurre cuando el resultado de la prueba es negativo, pero la persona está infectada. Esto puede suceder si la muestra no se toma correctamente, si se realiza demasiado pronto en el curso de la infección, o si la carga viral es demasiado baja para ser detectada por la prueba. Los falsos negativos son más comunes en las pruebas rápidas de antígenos y menos comunes en las pruebas PCR.
Qué Hacer Después de Recibir el Resultado
Después de recibir el resultado de una prueba COVID-19, es crucial tomar las decisiones adecuadas en función de si el resultado es positivo o negativo.
- Resultado Positivo:
- Aislarse de inmediato para evitar la propagación del virus a otras personas.
- Seguir las recomendaciones de las autoridades sanitarias y contactar a un profesional de la salud para recibir orientación sobre el manejo de la infección.
- Si es necesario, realizar una segunda prueba para confirmar el diagnóstico, especialmente si el resultado es de una prueba rápida de antígenos.
- Resultado Negativo:
- Continuar con las precauciones recomendadas, como el uso de mascarillas, el distanciamiento social y el lavado frecuente de manos, ya que un resultado negativo no garantiza que una persona no esté infectada.
- Si se tienen síntomas, es recomendable realizarse otra prueba, especialmente si la primera fue una prueba rápida de antígenos, para obtener una confirmación.
Es fundamental seguir las pautas locales de salud pública, independientemente del resultado de la prueba, ya que las decisiones deben basarse no solo en los resultados de las pruebas, sino también en los síntomas y las condiciones de salud generales.
Reflexión Final
La interpretación adecuada de los resultados de las pruebas COVID-19 es esencial para tomar decisiones informadas sobre la salud personal y colectiva. Si bien los resultados positivos y negativos son cruciales para entender el estado de infección, las personas deben ser conscientes de la posibilidad de falsos resultados, tanto positivos como negativos. Además, los protocolos post-prueba, como el aislamiento y la consulta con un profesional de la salud, son fundamentales para mitigar la propagación del virus y asegurar un manejo adecuado de la enfermedad.
-
Prueba de VIH: ¿Cuánto Tiempo Debo Esperar para Hacérmela?
SRC:SelfWritten
La detección temprana del VIH es fundamental para el manejo eficaz de esta infección y la prevención de su propagación. Sin embargo, una de las principales dudas que surgen después de una posible exposición es cuánto tiempo se debe esperar para realizarse una prueba de VIH. Este período, conocido como “período ventana,” es crucial para obtener resultados confiables. En este artículo, exploraremos el concepto del período ventana, los factores que lo afectan y los tiempos recomendados según el tipo de prueba.¿Qué es el período ventana?
 El período ventana se refiere al tiempo que transcurre entre la exposición al virus de la inmunodeficiencia humana y el momento en que una prueba puede detectarlo con precisión. Durante este lapso, el cuerpo comienza a generar una respuesta inmunitaria o evidencia detectable del virus, como anticuerpos, antígenos o material genético del VIH.
El período ventana se refiere al tiempo que transcurre entre la exposición al virus de la inmunodeficiencia humana y el momento en que una prueba puede detectarlo con precisión. Durante este lapso, el cuerpo comienza a generar una respuesta inmunitaria o evidencia detectable del virus, como anticuerpos, antígenos o material genético del VIH.Es importante comprender que las pruebas realizadas durante el período ventana podrían arrojar resultados negativos a pesar de la presencia del virus. Este fenómeno, conocido como falso negativo, se debe a que los marcadores de infección aún no han alcanzado niveles detectables.
Factores que influyen en el período ventana
El período ventana puede variar dependiendo de varios factores, como el tipo de prueba utilizada, la respuesta inmunitaria del individuo y el tiempo transcurrido desde la exposición. Las diferencias en los tiempos de detección se explican por la sensibilidad de cada prueba y por los marcadores específicos que buscan.
Por ejemplo, las pruebas de anticuerpos requieren tiempo para que el sistema inmunológico produzca una cantidad suficiente de estos, mientras que las pruebas que detectan antígenos o material genético del virus tienen un período ventana más corto.
Tipos de pruebas y sus períodos ventana
Existen diferentes tipos de pruebas de VIH, cada una con características específicas que determinan su período ventana. A continuación, se describen las principales:
1. Pruebas de anticuerpos
Estas pruebas buscan detectar los anticuerpos que el cuerpo produce en respuesta al VIH. Son las más comunes y se realizan a través de una muestra de sangre o saliva. El período ventana para estas pruebas suele ser de 3 a 12 semanas después de la exposición. Sin embargo, en la mayoría de los casos, los anticuerpos son detectables en un plazo de 4 a 6 semanas.
Es importante tener en cuenta que las pruebas de anticuerpos de tercera generación no pueden detectar el virus en las etapas más tempranas de la infección.
2. Pruebas combinadas (antígeno/anticuerpo)
También conocidas como pruebas de cuarta generación, estas detectan tanto anticuerpos como el antígeno p24, una proteína específica del VIH que aparece temprano en la infección. El período ventana para estas pruebas es más corto, generalmente de 2 a 6 semanas. Por esta razón, son altamente recomendadas en casos de exposición reciente, ya que pueden detectar la infección antes que las pruebas de anticuerpos tradicionales.
3. Pruebas de ácido nucleico (NAT)
Las pruebas NAT identifican directamente el material genético del virus en la sangre. Son las más sensibles y pueden detectar el VIH en un período ventana de 10 a 33 días. Aunque son muy precisas, su uso está limitado debido a su costo elevado y su disponibilidad en contextos clínicos específicos.
Recomendaciones para elegir el momento adecuado
La elección del momento adecuado para realizarse una prueba de VIH depende de varios factores, como el tipo de exposición, el nivel de riesgo y la disponibilidad de pruebas. Para minimizar la posibilidad de un resultado falso negativo, se sugiere seguir estas recomendaciones:
- Si han pasado menos de 10 días desde la exposición, es poco probable que cualquier prueba pueda detectar el virus. En estos casos, se recomienda esperar y considerar una prueba NAT si está disponible.
- Entre las 2 y 4 semanas posteriores a la exposición, las pruebas combinadas son una opción confiable, ya que pueden detectar tanto antígenos como anticuerpos.
- A partir de las 6 semanas, las pruebas de anticuerpos suelen ser suficientes para confirmar o descartar la infección.
- Para mayor seguridad, se recomienda repetir la prueba a los 3 meses si el resultado inicial fue negativo, especialmente si se utilizó una prueba de anticuerpos de tercera generación.
Importancia de realizarse la prueba
Conocer el estado serológico es esencial tanto para la salud individual como para la salud pública. Un diagnóstico temprano permite acceder rápidamente al tratamiento antirretroviral, que puede controlar la progresión del virus y reducir la carga viral a niveles indetectables. Esto no solo mejora la calidad de vida del individuo, sino que también elimina prácticamente el riesgo de transmitir el virus a otras personas.
Además, realizarse la prueba de VIH es un acto de responsabilidad que ayuda a romper el estigma asociado a la infección. Fomentar una cultura de pruebas regulares es clave para reducir las tasas de transmisión y acercarse a los objetivos globales de erradicación del VIH.
Reflexión final
El período ventana es un factor crítico a considerar al momento de realizarse una prueba de VIH. Comprender los tiempos específicos para cada tipo de prueba permite tomar decisiones informadas y obtener resultados confiables. Las pruebas combinadas y las NAT ofrecen opciones para detectar el virus en etapas más tempranas, mientras que las pruebas de anticuerpos son ideales en etapas posteriores.
La detección oportuna no solo permite acceder a tratamientos efectivos, sino que también protege a las personas cercanas y contribuye a disminuir la transmisión del VIH. Por ello, es fundamental promover el acceso a pruebas de diagnóstico y educación sobre este tema, fortaleciendo los esfuerzos hacia un futuro libre de VIH.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.

 A lo largo de este artículo, exploraremos en detalle cómo funcionan las pruebas de embarazo, los diferentes tipos disponibles, el papel de la hormona HCG en este proceso y los factores que pueden influir en la precisión de los resultados.
A lo largo de este artículo, exploraremos en detalle cómo funcionan las pruebas de embarazo, los diferentes tipos disponibles, el papel de la hormona HCG en este proceso y los factores que pueden influir en la precisión de los resultados.