-
Dr. Harim Arias tu especialista en huesos en CDMX
Los dolores óseos pueden aparecer sin aviso. Tal vez comenzó con una molestia al caminar, un chasquido extraño durante el ejercicio o una caída que dejó secuelas. Cuando el cuerpo envía señales de alerta, contar con un médico confiable marca la diferencia. El Dr. Harim Arias, reconocido especialista en huesos en CDMX, ofrece una atención precisa y humana para quienes buscan recuperar movilidad y bienestar sin complicaciones.
Especialista en huesos en CDMX con atención personalizada
 El especialista en huesos en la Ciudad de México es el profesional indicado para tratar lesiones como fracturas, esguinces, dolor de rodilla, problemas en cadera, molestias en columna o lesiones deportivas. El Dr. Harim Arias combina experiencia clínica con un enfoque integral que permite entender no solo la lesión, también el estilo de vida del paciente y sus necesidades específicas. Esta visión completa es esencial para diseñar tratamientos efectivos que realmente mejoran la calidad de vida.
El especialista en huesos en la Ciudad de México es el profesional indicado para tratar lesiones como fracturas, esguinces, dolor de rodilla, problemas en cadera, molestias en columna o lesiones deportivas. El Dr. Harim Arias combina experiencia clínica con un enfoque integral que permite entender no solo la lesión, también el estilo de vida del paciente y sus necesidades específicas. Esta visión completa es esencial para diseñar tratamientos efectivos que realmente mejoran la calidad de vida.Un especialista en huesos evalúa a profundidad articulaciones, músculos y estructuras óseas para identificar el origen real del problema. Muchas molestias que parecen simples requieren un análisis experto para evitar complicaciones futuras. Con estudios de imagen de apoyo y una exploración física cuidadosa, el Dr. Harim Arias determina el tratamiento más adecuado, ya sea rehabilitación, medicamentos, terapia física u opciones avanzadas según el caso.
Tratamientos modernos para una recuperación segura
Gracias a su preparación y a la tecnología disponible en consultorios de la Ciudad de México, el Dr. Harim Arias ofrece alternativas terapéuticas diseñadas para acelerar la recuperación. Los pacientes pueden recibir atención para lesiones deportivas, desgaste articular, fracturas recientes, dolor crónico y alteraciones que afectan la movilidad cotidiana.
El uso de herramientas diagnósticas como radiografías, ultrasonidos y resonancias permite al especialista en huesos en CDMX comprender a detalle cada lesión. Con esta información, el Dr. Arias elabora un plan personalizado que busca aliviar el dolor, restaurar la función del área afectada y evitar recaídas. Este enfoque es especialmente valioso para quienes desean volver a sus actividades con confianza.
Prevención y acompañamiento durante todo el proceso
Un tratamiento no termina cuando el dolor desaparece. La verdadera recuperación implica fortalecer el cuerpo, corregir hábitos y aprender a prevenir nuevas lesiones. El Dr. Harim Arias acompaña a sus pacientes durante cada etapa, explicando con claridad los ejercicios recomendados, los cuidados necesarios y las medidas que ayudan a mantener las articulaciones en buen estado.
Acudir con un especialista en huesos en CDMX como el Dr. Harim Arias brinda tranquilidad y seguridad. La combinación de experiencia, atención cercana y un enfoque médico actualizado permite que cada paciente sea atendido con profesionalismo y empatía. Recuperar movilidad, disminuir el dolor y retomar actividades sin limitaciones es posible con la guía adecuada y un tratamiento bien estructurado.
Con el respaldo del Dr. Harim Arias, cualquier persona puede dar el primer paso hacia una vida más activa, estable y libre de molestias óseas.
-
Traumatología y ortopedia: cuidado integral del sistema óseo
Cada movimiento del cuerpo depende de la fortaleza de huesos, músculos y articulaciones. Cuando una lesión, una enfermedad o un accidente compromete este sistema, la traumatología y ortopedia se convierte en la especialidad encargada de devolver la movilidad y mejorar la calidad de vida. Su alcance no se limita únicamente a fracturas o golpes, también incluye la atención de enfermedades degenerativas, deformidades y padecimientos crónicos que afectan al sistema musculoesquelético.
La traumatología y ortopedia aborda el diagnóstico, tratamiento y prevención de problemas que impactan directamente en la estructura ósea y articular. Los especialistas en traumatología y ortopedia cuentan con la preparación necesaria para atender casos complejos, diseñando planes personalizados que combinan cirugía, fisioterapia y rehabilitación. Este enfoque integral permite que cada paciente reciba una atención adaptada a sus necesidades específicas, con el objetivo de recuperar no solo la función, sino también la confianza en su capacidad de movimiento.
Traumatología y ortopedia para un cuidado integral
 Dentro de la ortopedia y traumatología médica, la rehabilitación juega un papel decisivo. Después de una intervención quirúrgica o de un accidente, el proceso de recuperación no termina con la curación de la herida. A través de programas de fisioterapia especializados, se busca restaurar la fuerza, la movilidad y la estabilidad de las articulaciones. La atención ortopédica y traumatológica incluye desde terapias físicas y farmacológicas hasta el uso de tecnologías avanzadas como prótesis personalizadas e implantes biocompatibles, que ofrecen soluciones más seguras y duraderas.
Dentro de la ortopedia y traumatología médica, la rehabilitación juega un papel decisivo. Después de una intervención quirúrgica o de un accidente, el proceso de recuperación no termina con la curación de la herida. A través de programas de fisioterapia especializados, se busca restaurar la fuerza, la movilidad y la estabilidad de las articulaciones. La atención ortopédica y traumatológica incluye desde terapias físicas y farmacológicas hasta el uso de tecnologías avanzadas como prótesis personalizadas e implantes biocompatibles, que ofrecen soluciones más seguras y duraderas.Los tratamientos ortopédicos y traumatológicos han evolucionado con la incorporación de técnicas mínimamente invasivas que reducen el dolor postoperatorio y aceleran la recuperación. Además, los avances en diagnóstico por imagen permiten detectar lesiones ocultas y planificar intervenciones más precisas. De esta manera, el paciente obtiene resultados más efectivos y puede reincorporarse a sus actividades cotidianas en menor tiempo.
La prevención también es parte esencial de esta disciplina. Mantener una adecuada higiene postural, realizar actividad física de forma segura y acudir a revisiones médicas periódicas son medidas que ayudan a evitar complicaciones en el futuro. Un diagnóstico temprano por parte de los especialistas en traumatología y ortopedia puede marcar la diferencia entre un tratamiento sencillo y una cirugía compleja.
El compromiso de esta especialidad va más allá de sanar huesos o reparar articulaciones: busca mejorar la calidad de vida en su totalidad. La combinación de ciencia, tecnología y atención humana convierte a la traumatología y ortopedia en un aliado indispensable para quienes enfrentan lesiones graves, enfermedades crónicas o simplemente desean mantener su sistema óseo en las mejores condiciones posibles.
-
Telemedicina: el nuevo modelo de cuidado médico remoto
La manera de relacionarnos con los servicios de salud ha cambiado gracias a la integración de la tecnología en la atención médica. Hoy, la telemedicina se presenta como una solución que acerca a pacientes y especialistas sin importar la distancia, ofreciendo diagnósticos y tratamientos de forma segura, rápida y accesible. Este modelo ha dejado de ser un recurso emergente para convertirse en un elemento esencial del bienestar cotidiano, donde la consulta médica en línea forma parte de la rutina de millones de personas.
Uno de los aspectos más notables de la telemedicina es su capacidad para superar barreras geográficas. Personas que habitan en zonas rurales o con difícil acceso a hospitales ahora pueden comunicarse con médicos especialistas sin tener que realizar traslados largos y costosos. La atención médica remota garantiza que más individuos tengan acceso a diagnósticos oportunos, lo que contribuye a reducir desigualdades en el cuidado de la salud y a mejorar la calidad de vida en comunidades vulnerables.
Ventajas de la telemedicina en el cuidado de la salud
Este modelo innovador también ha demostrado ser especialmente útil para el seguimiento de enfermedades crónicas. La medicina a distancia permite mantener comunicación constante con el especialista, compartir resultados de laboratorio y realizar ajustes de tratamientos sin necesidad de visitas presenciales. Gracias a esta continuidad, los pacientes se sienten más acompañados en su proceso, lo que se traduce en mayor confianza y en un control más efectivo de su estado de salud.
Los servicios de salud digital también se extienden a diversas especialidades que van más allá de la consulta general. Hoy en día, es posible acceder a terapias psicológicas, programas de nutrición o consultas pediátricas a través de plataformas digitales. Esta amplitud de servicios refleja la versatilidad de la telemedicina y su capacidad de adaptarse a las necesidades específicas de cada paciente, promoviendo la prevención y fomentando hábitos saludables.
La seguridad y la innovación tecnológica son pilares que refuerzan la credibilidad de este modelo. Herramientas como historiales clínicos electrónicos, sistemas de encriptación y dispositivos de monitoreo en tiempo real han convertido a la atención médica remota en una opción confiable. Además, la integración de inteligencia artificial y análisis de datos permite diagnósticos más rápidos y personalizados, potenciando el alcance y la precisión de la medicina a distancia.
Incluso en el ámbito laboral, la telemedicina se ha consolidado como una estrategia clave para el bienestar de los colaboradores. Muchas empresas ofrecen programas de consulta médica en línea como parte de sus beneficios, lo que favorece la productividad y reduce ausencias por motivos de salud. Esto demuestra que el cuidado remoto no solo impacta en lo individual, sino también en el desarrollo de entornos más saludables y eficientes.
El futuro de la telemedicina se vislumbra cada vez más prometedor. Con la integración de tecnologías avanzadas y una creciente aceptación social, este nuevo modelo redefine la forma de entender el cuidado médico, ofreciendo accesibilidad, seguridad y eficacia en beneficio de todos.
-
Traumatólogo en CDMX: enfoque personalizado para tu salud
Caminar sin dolor, practicar deporte con confianza o simplemente agacharse para levantar un objeto son acciones que parecen sencillas, pero que dependen del equilibrio entre huesos, músculos y articulaciones. Cuando ocurre una lesión o el desgaste limita la movilidad, contar con un especialista capacitado es clave para recuperar la calidad de vida. El traumatólogo en CDMX se convierte en ese aliado que combina diagnóstico preciso, tratamientos avanzados y una visión preventiva que protege la salud musculoesquelética a largo plazo.
 El trabajo de un ortopedista en la Ciudad de México va mucho más allá de atender emergencias como fracturas o esguinces. Estos especialistas también se enfocan en la prevención, enseñando a sus pacientes a cuidar la postura, elegir ejercicios adecuados y fortalecer las articulaciones. Este acompañamiento es especialmente valioso en una ciudad tan activa como la capital, donde las rutinas laborales y el ritmo acelerado pueden derivar en lesiones crónicas si no se atienden a tiempo.
El trabajo de un ortopedista en la Ciudad de México va mucho más allá de atender emergencias como fracturas o esguinces. Estos especialistas también se enfocan en la prevención, enseñando a sus pacientes a cuidar la postura, elegir ejercicios adecuados y fortalecer las articulaciones. Este acompañamiento es especialmente valioso en una ciudad tan activa como la capital, donde las rutinas laborales y el ritmo acelerado pueden derivar en lesiones crónicas si no se atienden a tiempo.Ortopedista CDMX y su rol en la prevención
La labor del ortopedista CDMX destaca por su enfoque integral. No se trata solo de aplicar un tratamiento, sino de diseñar un plan de cuidado adaptado a cada paciente. Una revisión periódica permite detectar problemas en rodillas, espalda o cadera antes de que avancen hacia complicaciones mayores. Este seguimiento ayuda a preservar la movilidad y favorece una vida más activa, sin las limitaciones que generan el dolor o la rigidez articular.
El enfoque preventivo también es indispensable en el ámbito deportivo. Un traumatólogo en la Ciudad de México atiende desde desgarres hasta lesiones por sobrecarga, pero además ofrece orientación para evitarlas. Con programas de fortalecimiento muscular, rehabilitación personalizada y recomendaciones de entrenamiento seguro, los pacientes pueden volver a su actividad física con confianza y sin temor a recaídas.
Más allá de los tratamientos médicos, la empatía y la comunicación clara son cualidades que distinguen a un buen ortopedista en CDMX. Los pacientes valoran no solo la experiencia técnica, sino también la cercanía con la que se resuelven sus inquietudes. Este acompañamiento humano genera confianza y motiva a seguir las indicaciones, lo que acelera el proceso de recuperación y mejora los resultados.
En los últimos años, la ortopedia ha incorporado innovaciones que permiten procedimientos menos invasivos y tiempos de recuperación más cortos. Técnicas como la cirugía artroscópica o el uso de terapias regenerativas forman parte de las herramientas que un especialista en la Ciudad de México puede ofrecer. Estas alternativas garantizan una atención moderna que prioriza la seguridad y el bienestar del paciente.
En conclusión, acudir a un traumatólogo en CDMX o a un ortopedista especializado representa mucho más que tratar una lesión: significa recibir un enfoque personalizado que combina prevención, tecnología y cuidado humano. Gracias a esta atención integral, los pacientes pueden recuperar movilidad, evitar complicaciones y mantener la confianza para realizar cada movimiento de su vida diaria.
-
Guía práctica sobre inmovilización de fracturas óseas
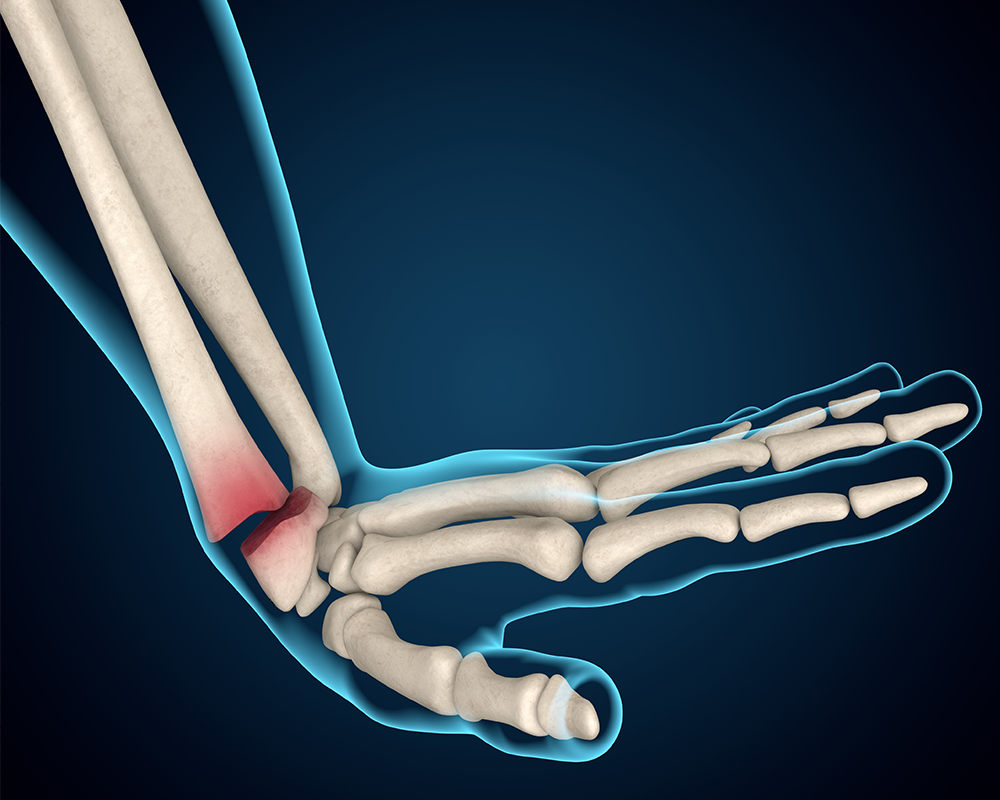 Un hueso roto puede cambiar el ritmo de la vida en cuestión de segundos. Ya sea por una caída doméstica, un accidente deportivo o un golpe inesperado, lo primero que se necesita es un manejo correcto para evitar complicaciones. La inmovilización de fracturas es el paso inicial y fundamental en cualquier tratamiento ortopédico, pues garantiza que los fragmentos óseos permanezcan en su lugar y se reduzca el riesgo de lesiones en músculos, vasos sanguíneos o nervios cercanos.
Un hueso roto puede cambiar el ritmo de la vida en cuestión de segundos. Ya sea por una caída doméstica, un accidente deportivo o un golpe inesperado, lo primero que se necesita es un manejo correcto para evitar complicaciones. La inmovilización de fracturas es el paso inicial y fundamental en cualquier tratamiento ortopédico, pues garantiza que los fragmentos óseos permanezcan en su lugar y se reduzca el riesgo de lesiones en músculos, vasos sanguíneos o nervios cercanos.Comprender qué implica inmovilizar una fractura es clave para familiares, personal de primeros auxilios y pacientes. Este procedimiento no solo busca aliviar el dolor, sino también favorecer una recuperación adecuada y evitar desplazamientos que retrasen la cicatrización. En casos de emergencia, una técnica bien aplicada puede marcar la diferencia entre una rehabilitación rápida y un proceso largo y complicado.
Inmovilización de fracturas: técnicas y métodos principales
Los tratamientos de inmovilización abarcan diversos recursos que van desde los más tradicionales hasta los más avanzados. El método más común sigue siendo la férula rígida de yeso o fibra de vidrio, empleada cuando se requiere estabilidad prolongada. Sin embargo, existen alternativas como las férulas inflables o neumáticas, que distribuyen la presión de forma uniforme y ofrecen mayor comodidad durante traslados. También se utilizan cabestrillos en fracturas de extremidades superiores, ideales para mantener el brazo en reposo sin forzar la zona lesionada.
Otra de las técnicas para fracturas óseas incluye el uso de férulas temporales, aplicadas de inmediato tras el accidente y antes de recibir atención hospitalaria. Estos dispositivos tienen la ventaja de ser ligeros, ajustables y efectivos para inmovilizar una fractura durante las primeras horas. En lesiones más complejas, los inmovilizadores ortopédicos modernos incorporan materiales resistentes y ligeros, que permiten un ajuste personalizado y facilitan la movilidad parcial sin comprometer la estabilidad.
Cuidados posteriores y proceso de recuperación
Una vez realizada la inmovilización de fracturas, es indispensable dar seguimiento adecuado. El paciente debe mantener la zona elevada en los primeros días para reducir la inflamación y acudir a controles médicos que verifiquen la correcta alineación del hueso. Además, es fundamental vigilar la circulación y la sensibilidad en la extremidad inmovilizada para detectar a tiempo cualquier complicación.
Superada la etapa de inmovilización, llega el momento de la rehabilitación. La fisioterapia desempeña un papel esencial en la recuperación de la fuerza, la movilidad y la coordinación. Ejercicios progresivos ayudan a evitar rigidez articular y pérdida de masa muscular, acelerando el retorno a la vida cotidiana.
En definitiva, la inmovilización de fracturas es mucho más que un procedimiento de emergencia; se trata de una estrategia terapéutica que asegura la correcta consolidación ósea y prepara al paciente para una recuperación integral. Conocer los métodos más efectivos y aplicarlos con precisión garantiza no solo la salud del hueso, sino también la calidad de vida tras una lesión.
-
Cómo elegir ventiladores mecánicos según las necesidades de tu hospital
Los ventiladores mecánicos han sido, por décadas, un pilar en el manejo de pacientes críticos dentro de hospitales y clínicas especializadas. La pandemia de COVID-19 dejó aún más claro el valor de contar con estos dispositivos en condiciones óptimas, con modelos adecuados para cada nivel de atención médica. Sin embargo, no todos los equipos de ventilación son iguales ni ofrecen las mismas funcionalidades. Elegir los ventiladores mecánicos más apropiados para tu hospital no solo es una inversión en tecnología, sino también una decisión que impacta directamente en la calidad de la atención y los resultados clínicos.
Evaluar el nivel de atención de tu hospital
 El primer paso para tomar una decisión acertada es comprender el nivel de atención que ofrece tu centro hospitalario. Un hospital general con unidades de cuidados intensivos requerirá ventiladores mecánicos con características avanzadas, como múltiples modos de ventilación, integración con monitores, compatibilidad con historias clínicas electrónicas y soporte para pacientes tanto pediátricos como adultos.
El primer paso para tomar una decisión acertada es comprender el nivel de atención que ofrece tu centro hospitalario. Un hospital general con unidades de cuidados intensivos requerirá ventiladores mecánicos con características avanzadas, como múltiples modos de ventilación, integración con monitores, compatibilidad con historias clínicas electrónicas y soporte para pacientes tanto pediátricos como adultos.En cambio, un hospital comunitario o una clínica ambulatoria puede funcionar adecuadamente con modelos más básicos, que prioricen facilidad de uso, portabilidad y funciones esenciales como ventilación en presión y volumen controlado. Evaluar el perfil del paciente promedio, las patologías más frecuentes y la capacidad del personal clínico también orienta hacia una selección más eficiente.
Características técnicas esenciales a considerar
Cada modelo de ventilador mecánico tiene especificaciones técnicas particulares que deben analizarse en función del tipo de uso. Algunas de las características clave que deben valorarse incluyen:
- Modos de ventilación: Un equipo completo debe ofrecer ventilación controlada por volumen y por presión, así como modos espontáneos, asistidos, sincronizados (SIMV), de soporte de presión (PSV) y con presión positiva al final de la espiración (PEEP).
- Compatibilidad con pacientes pediátricos y adultos: Los hospitales generales deben contar con ventiladores mecánicos que puedan adaptarse a diferentes rangos de peso y tamaño pulmonar.
- Alarmas y monitoreo: Es indispensable que el equipo integre alarmas visuales y auditivas ante desconexiones, cambios en la presión, apnea o volumen anormal. Además, deben ofrecer gráficos de curva y bucles para un monitoreo respiratorio en tiempo real.
- Sistema de humidificación: Una buena ventilación requiere un sistema que evite el daño a las mucosas, ya sea mediante humidificadores pasivos (filtros HME) o activos.
La elección debe orientarse hacia modelos que permitan un balance entre seguridad, funcionalidad y facilidad de operación, sin sobrecargar al personal clínico.
Ventiladores mecánicos para UCI, urgencias y quirófano
Las necesidades de cada área del hospital son distintas. En una unidad de cuidados intensivos, los ventiladores mecánicos deben contar con funciones avanzadas, sistemas de respaldo de energía, memoria interna para tendencias, y la capacidad de gestionar a pacientes en estado crítico por periodos prolongados.
En el servicio de urgencias, es recomendable tener ventiladores más robustos, pero portátiles, que permitan una respuesta rápida a emergencias respiratorias, incluso durante traslados internos. Los quirófanos, por su parte, requieren modelos compatibles con sistemas de anestesia, que permitan una integración sencilla con otros dispositivos médicos.
También existen ventiladores de transporte diseñados específicamente para el traslado de pacientes dentro o fuera del hospital, con baterías de larga duración, estructura compacta y modos automáticos que reducen la necesidad de intervención constante.
Adaptabilidad y escalabilidad de los equipos
Una de las principales enseñanzas de los últimos años ha sido la necesidad de contar con equipos que puedan adaptarse rápidamente a escenarios de alta demanda. Elegir ventiladores mecánicos escalables, es decir, que permitan incorporar funciones adicionales o módulos según sea necesario, representa una ventaja en situaciones de crisis sanitaria o expansión de servicios.
Además, los equipos deben ser compatibles con consumibles estándar, como filtros antibacterianos, circuitos de ventilación y sensores de flujo, para evitar interrupciones causadas por la escasez de insumos específicos. La versatilidad del equipo es un factor que no debe subestimarse.
Capacitación y soporte técnico del proveedor
La tecnología por sí sola no basta. El acompañamiento del proveedor y la capacitación al personal clínico son tan importantes como la calidad del equipo. Antes de tomar una decisión, es fundamental asegurarse de que el proveedor ofrezca:
- Capacitación inicial y actualizaciones para todo el equipo médico.
- Mantenimiento preventivo y correctivo con tiempos de respuesta adecuados.
- Disponibilidad de refacciones y consumibles en el corto y largo plazo.
- Asistencia remota o presencial para resolución de dudas técnicas.
Un ventilador mecánico puede convertirse en una herramienta subutilizada si el personal no conoce todas sus funciones o si el soporte técnico no está disponible cuando se necesita.
Presupuesto y retorno de inversión
El costo de adquisición es sin duda una variable importante, pero no debe ser el único criterio. Hay que considerar la durabilidad del equipo, su facilidad de mantenimiento, la disponibilidad de accesorios y su eficiencia energética. Algunas marcas ofrecen ventiladores mecánicos con excelente rendimiento a un costo accesible, mientras que otras se destacan por su integración con software clínico, lo cual puede mejorar la trazabilidad del tratamiento.
También es útil calcular el retorno de inversión a largo plazo. Un equipo de alta gama puede parecer más costoso, pero si reduce el tiempo de estancia hospitalaria, mejora los desenlaces clínicos y disminuye las complicaciones asociadas a la ventilación, su valor se justifica plenamente.
Considerar ventiladores mecánicos para expansión o contingencias
Muchos hospitales han comenzado a integrar ventiladores mecánicos de respaldo o portátiles en sus planes de contingencia. Estos equipos se utilizan en situaciones como brotes epidémicos, desastres naturales o fallas eléctricas. Elegir modelos con baterías recargables, ventilación básica y buena portabilidad puede marcar una gran diferencia en la capacidad de respuesta.
Además, la posibilidad de contar con ventiladores mecánicos compatibles con dispositivos móviles o aplicaciones de monitoreo remoto es cada vez más demandada. Esta funcionalidad permite a los intensivistas y personal médico seguir la evolución del paciente incluso a distancia, brindando mayor seguridad y eficiencia.
Evaluar experiencias previas y validaciones clínicas
Finalmente, es recomendable investigar el historial del equipo a adquirir. Revisa si ha sido validado por organismos internacionales, si cuenta con certificaciones sanitarias, y si ha sido utilizado en hospitales de referencia. También es útil recabar opiniones de otros centros médicos que ya lo emplean.
Las especificaciones técnicas pueden parecer similares entre marcas, pero la experiencia de uso puede variar significativamente. Las reseñas de médicos, técnicos y terapeutas respiratorios ofrecen una perspectiva valiosa sobre el desempeño real del equipo en el entorno hospitalario.
Escoger ventiladores mecánicos para un hospital no es solo una tarea administrativa: es una decisión que influye directamente en la vida de los pacientes y en la operatividad del sistema de salud. Con una evaluación cuidadosa y el respaldo de un proveedor confiable, es posible tomar decisiones informadas que beneficien tanto al personal como a quienes reciben atención médica.
-
La importancia de capacitar al personal en el uso de desfibriladores automáticos
En situaciones de emergencia, la preparación marca la diferencia. Cuando una persona sufre un paro cardíaco súbito, cada segundo cuenta, y la intervención inmediata puede significar la vida o la muerte. Es en este contexto donde los desfibriladores automáticos se convierten en aliados fundamentales, ya que permiten una respuesta rápida antes de la llegada de los servicios médicos. Pero tener uno de estos dispositivos no basta: es igual de importante que el personal sepa cómo actuar y utilizarlo correctamente.
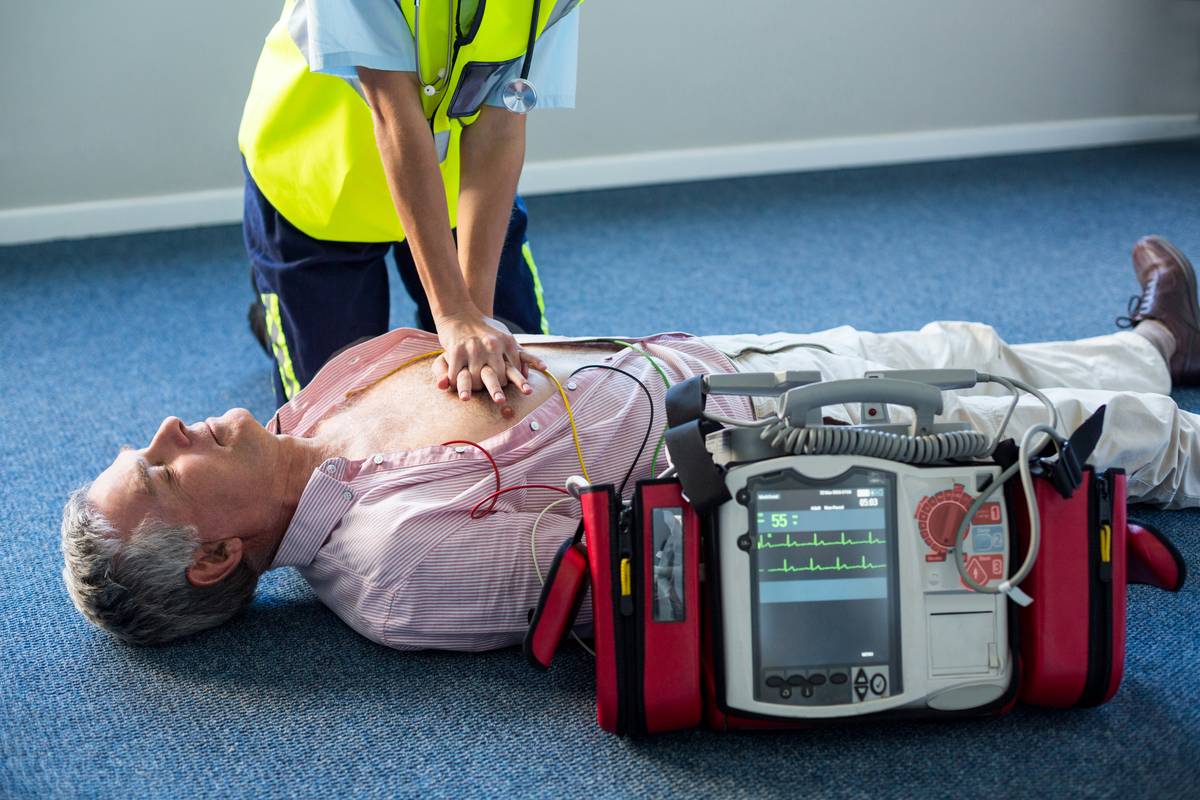 La capacitación adecuada no solo permite el uso efectivo del equipo, sino que genera confianza, reduce el estrés en momentos críticos y promueve una cultura de prevención en empresas, instituciones y espacios públicos. A continuación, se exploran los beneficios de entrenar al personal en el uso de desfibriladores automáticos, los contenidos que deben incluirse en la formación y cómo implementar esta capacitación de forma accesible y eficiente.
La capacitación adecuada no solo permite el uso efectivo del equipo, sino que genera confianza, reduce el estrés en momentos críticos y promueve una cultura de prevención en empresas, instituciones y espacios públicos. A continuación, se exploran los beneficios de entrenar al personal en el uso de desfibriladores automáticos, los contenidos que deben incluirse en la formación y cómo implementar esta capacitación de forma accesible y eficiente.Desfibriladores automáticos: herramientas de fácil acceso, pero con un protocolo claro
Los desfibriladores automáticos son dispositivos portátiles diseñados para analizar el ritmo cardíaco de una persona que ha colapsado y no respira normalmente. Si detectan una arritmia tratable, como fibrilación ventricular o taquicardia ventricular sin pulso, aplican una descarga eléctrica que puede restaurar el ritmo cardíaco normal.
Aunque estos equipos están diseñados para ser utilizados por cualquier persona sin formación médica, su uso en medio de una emergencia puede resultar intimidante para quien no ha recibido instrucción previa. Por eso, capacitar al personal resulta clave para reducir el tiempo de respuesta y aumentar las probabilidades de supervivencia.
¿Por qué capacitar al personal en el uso de desfibriladores automáticos?
Tener un desfibrilador automático disponible en un edificio, escuela, centro comercial o fábrica representa un gran avance en términos de seguridad, pero si quienes están cerca en el momento de la emergencia no saben cómo utilizarlo, su presencia pierde efectividad.
Capacitar al personal en su uso permite:
- Actuar con rapidez: Cada minuto sin desfibrilación reduce en un 7% a 10% la probabilidad de supervivencia. Un equipo capacitado puede intervenir antes de que lleguen los servicios de emergencia.
- Disminuir el pánico: El entrenamiento brinda seguridad en momentos de alta tensión, evitando bloqueos emocionales o decisiones erróneas.
- Optimizar la cadena de supervivencia: Saber cuándo aplicar RCP, cuándo usar el desfibrilador y cómo colaborar con los equipos médicos mejora los resultados clínicos.
- Generar una cultura de prevención: Un entorno donde las personas están formadas en primeros auxilios promueve el cuidado colectivo y el compromiso con la salud.
- Cumplir con normativas: En algunas regiones, la capacitación en el uso de desfibriladores automáticos es obligatoria para ciertos establecimientos.
¿Qué incluye una capacitación efectiva?
La formación en el uso de desfibriladores automáticos no necesita ser extensa ni compleja. Basta con sesiones breves, prácticas y orientadas a la acción. Un programa de capacitación básico debería incluir:
- Reconocimiento del paro cardíaco: Saber identificar los signos de paro como la falta de respuesta, la ausencia de respiración o respiración agónica.
- Activación del protocolo de emergencia: Instrucciones sobre cómo llamar a los servicios médicos y buscar ayuda adicional.
- Maniobras de RCP básica: Enseñanza de compresiones torácicas efectivas y respiraciones de rescate si el entorno lo permite.
- Uso paso a paso del desfibrilador: Encender el equipo, colocar los electrodos, seguir las instrucciones de voz, aplicar la descarga si es indicada.
- Simulacros de situaciones reales: Repetir la secuencia completa en contextos similares a los del lugar de trabajo refuerza la memoria y automatiza la respuesta.
Muchos programas ofrecen certificados de participación, y algunos incluyen material audiovisual, prácticas con maniquíes y uso de desfibriladores de entrenamiento.
¿Quiénes deben recibir la capacitación?
Idealmente, toda persona que trabaje o frecuente un entorno donde haya un desfibrilador automático debería saber cómo utilizarlo. Sin embargo, es prioritario capacitar a:
- Recepcionistas y personal de atención al público.
- Guardias de seguridad.
- Docentes, entrenadores y monitores en escuelas o gimnasios.
- Supervisores y encargados de turno en plantas industriales.
- Personal de primeros auxilios o brigadas internas.
En espacios con alta rotación de personal, es recomendable incluir la formación como parte del proceso de inducción laboral. Asimismo, mantener sesiones de repaso cada 6 o 12 meses refuerza lo aprendido y actualiza procedimientos.
Cómo implementar la capacitación en tu organización
Iniciar un programa de formación sobre desfibriladores automáticos no tiene por qué ser complicado. Aquí algunos pasos que facilitan su implementación:
- Identifica los desfibriladores instalados: Ubica en qué puntos se encuentran y verifica su estado y señalización.
- Define al personal clave: Establece quiénes estarán a cargo de responder ante una emergencia y ofrece la capacitación a todo el equipo.
- Contacta con entidades formadoras: Busca instituciones certificadas en primeros auxilios que ofrezcan cursos específicos de RCP y uso de DEA.
- Programa sesiones accesibles: Elige horarios que faciliten la participación y organiza grupos pequeños para permitir prácticas personalizadas.
- Evalúa la respuesta del equipo: Realiza simulacros, encuestas y evaluaciones para ajustar y mejorar el programa.
Además, documentar la capacitación y contar con registros actualizados demuestra el compromiso de la organización con la salud y la seguridad de su comunidad.
La confianza que da saber cómo actuar
Saber usar un desfibrilador automático transforma a cualquier persona en un posible salvavidas. La preparación ofrece más que habilidades técnicas: otorga seguridad, serenidad y una actitud activa frente a las emergencias.
No se trata solo de pulsar un botón, sino de reconocer una situación crítica, mantener la calma, seguir instrucciones con precisión y brindar ayuda real en los primeros minutos vitales. Esta confianza es contagiosa y genera un efecto multiplicador dentro del entorno laboral o institucional.
Capacitar al personal en el uso de desfibriladores automáticos no solo salva vidas, también forma equipos más comprometidos, espacios más seguros y sociedades más preparadas para actuar en el momento justo. Tener el equipo es importante, pero saber usarlo lo es aún más. Porque la vida puede depender de lo que hagamos en los primeros cinco minutos.
-
Comparativa de marcas y modelos de DEA desfibrilador: ¿cuál se adapta mejor a tus necesidades?
 El DEA desfibrilador se ha convertido en un elemento esencial en la atención inmediata de emergencias cardíacas. Su presencia ya no se limita a hospitales o ambulancias; ahora es cada vez más común encontrar estos dispositivos en oficinas, escuelas, aeropuertos, centros deportivos y espacios públicos. Frente a la creciente oferta de modelos y marcas, muchas personas se preguntan cuál es el desfibrilador adecuado para su entorno. Elegir correctamente no solo implica una inversión inteligente, sino también estar preparados para salvar vidas.
El DEA desfibrilador se ha convertido en un elemento esencial en la atención inmediata de emergencias cardíacas. Su presencia ya no se limita a hospitales o ambulancias; ahora es cada vez más común encontrar estos dispositivos en oficinas, escuelas, aeropuertos, centros deportivos y espacios públicos. Frente a la creciente oferta de modelos y marcas, muchas personas se preguntan cuál es el desfibrilador adecuado para su entorno. Elegir correctamente no solo implica una inversión inteligente, sino también estar preparados para salvar vidas.Conocer las diferencias entre las principales marcas, sus características distintivas y sus ventajas comparativas es fundamental para tomar una decisión informada. No todos los DEA están diseñados para el mismo tipo de usuario ni para las mismas condiciones de uso. Por eso, este análisis busca orientarte con base en las necesidades reales de tu empresa, institución o espacio comunitario.
Factores clave al comparar un DEA desfibrilador
Antes de adentrarse en marcas y modelos específicos, conviene tener claras las características que se deben evaluar para elegir un desfibrilador que cumpla con los estándares de seguridad, eficacia y facilidad de uso:
- Tipo de usuario: Algunos dispositivos están pensados para personal sin formación médica, mientras que otros ofrecen funciones avanzadas para profesionales de la salud.
- Instrucciones guiadas: Los mejores modelos cuentan con indicaciones auditivas y visuales paso a paso.
- Autocomprobación: Muchos DEA realizan autodiagnósticos diarios para garantizar que están listos para usarse en cualquier momento.
- Durabilidad de batería y electrodos: Estos componentes tienen fechas de vencimiento que influyen en el mantenimiento a largo plazo.
- Portabilidad: El peso y tamaño del equipo importan si se debe mover con frecuencia.
- Conectividad: Algunos modelos permiten almacenar datos del evento y transferirlos a un equipo médico para seguimiento posterior.
- Compatibilidad pediátrica: Hay dispositivos con electrodos especiales para uso en niños, ideales para escuelas o espacios familiares.
Tener en cuenta estos criterios te ayudará a analizar las opciones con un enfoque más práctico y específico.
Philips HeartStart: confiabilidad y facilidad para el usuario
Philips es una marca reconocida por su enfoque en tecnología médica. Su línea HeartStart es una de las más utilizadas en entornos corporativos y comunitarios, gracias a su diseño intuitivo y facilidad de manejo. Entre sus modelos más populares se encuentra el HeartStart HS1, ideal para personas sin experiencia médica.
Características destacadas:
- Instrucciones por voz claras y pausadas.
- Capacidad de autocomprobación diaria.
- Liviano y portátil.
- Electrodos preconectados que reducen el tiempo de respuesta.
- Compatible con electrodos pediátricos.
El HeartStart es una excelente opción si buscas un equipo fácil de usar, con buen respaldo técnico y orientado a la intervención de primeros respondientes. También es uno de los modelos más recomendados por instituciones de primeros auxilios.
Zoll AED Plus: interfaz visual y retroalimentación RCP
La marca Zoll ha ganado prestigio gracias a su propuesta innovadora centrada en la asistencia al usuario durante la reanimación cardiopulmonar (RCP). El modelo AED Plus incluye una interfaz que no solo indica cuándo aplicar la descarga, sino que también ofrece retroalimentación en tiempo real sobre la calidad de la RCP.
Características destacadas:
- Guía visual y auditiva que indica la profundidad y frecuencia de las compresiones.
- Resistente al agua y al polvo (clasificación IP55).
- Batería de larga duración (hasta 5 años).
- Electrodos de una sola pieza que facilitan el posicionamiento correcto.
- Ideal para espacios donde hay capacitación previa.
El Zoll AED Plus está diseñado para mejorar la eficacia de la intervención, no solo con la descarga, sino con una RCP de calidad. Es muy útil en empresas que ya cuentan con personal formado o desean complementar su equipo con capacitaciones prácticas.
Cardiac Science Powerheart: automatización y mantenimiento sencillo
Cardiac Science, ahora parte de ZOLL, ofrece el modelo Powerheart G5, reconocido por su capacidad de realizar autodiagnósticos automáticos y alertar sobre cualquier falla técnica. Es una opción robusta, que destaca por su fiabilidad en el largo plazo.
Características destacadas:
- Análisis automático del ritmo cardíaco y descarga sin intervención manual.
- Indicadores visuales del estado del dispositivo.
- Electrodos y batería con fechas de vencimiento sincronizadas.
- Disponible en versiones con idiomas múltiples.
- Opción de uso con electrodos pediátricos.
Su diseño está orientado a lugares con alto tráfico de personas, donde es necesario contar con un dispositivo siempre listo, sin requerir supervisión constante. Su mantenimiento es de los más sencillos del mercado.
Physio-Control LIFEPAK CR2: conectividad avanzada y máxima seguridad
La marca Physio-Control, ahora parte de Stryker, ha desarrollado el LIFEPAK CR2, uno de los modelos más avanzados tecnológicamente. Su principal ventaja es su conectividad, que permite enviar información en tiempo real a los servicios médicos o al responsable del equipo mediante WiFi o red celular.
Características destacadas:
- Tecnología de análisis mientras se realiza la RCP (cPR Insight).
- Conectividad remota para gestión de datos y mantenimiento.
- Instrucciones claras con cambio automático entre idioma adulto e infantil.
- Actualizaciones automáticas de software.
- Ideal para aeropuertos, hospitales y edificios inteligentes.
Este modelo es ideal para organizaciones que buscan una solución integral, conectada y siempre monitoreada. También es perfecto para programas de DEA comunitarios que requieren control centralizado de múltiples equipos.
Defibtech Lifeline: robustez y simplicidad
El Lifeline AED de Defibtech es un modelo muy robusto, diseñado para resistir condiciones adversas. Su uso sencillo y resistencia física lo hacen perfecto para entornos industriales, exteriores o deportivos.
Características destacadas:
- Carcasa resistente a impactos.
- Botón único para aplicar descarga.
- Pantalla LED con instrucciones.
- Opción de uso en niños con electrodos específicos.
- Bajo costo de mantenimiento.
Este DEA desfibrilador se adapta bien a usuarios que necesitan un equipo confiable y duradero, sin complicaciones tecnológicas. Es una excelente alternativa para empresas con operaciones al aire libre o con alta actividad física.
¿Qué DEA desfibrilador se adapta mejor a tu entorno?
La mejor elección dependerá del tipo de espacio donde se instalará el DEA, del perfil de los usuarios potenciales y del nivel de capacitación disponible. A modo de orientación general:
- Para lugares con gran afluencia de público como centros comerciales o escuelas: Philips HeartStart HS1 o Cardiac Science Powerheart G5.
- Para empresas con personal capacitado o que buscan mejorar la calidad de la RCP: Zoll AED Plus.
- Para espacios industriales o entornos exigentes: Defibtech Lifeline.
- Para organizaciones con múltiples sedes o control remoto de equipos: Physio-Control LIFEPAK CR2.
Tomar en cuenta estos aspectos te permitirá seleccionar un DEA desfibrilador que no solo cumpla con la normativa, sino que también responda de forma eficaz ante una emergencia. La inversión en este tipo de dispositivos no es únicamente económica, sino una muestra clara de compromiso con la salud y la seguridad de las personas.
-
Ventiladores mecánicos: diferencias entre modelos invasivos y no invasivos
Los ventiladores mecánicos han transformado el tratamiento de enfermedades respiratorias en hospitales y centros de atención médica. Estos dispositivos permiten asistir o sustituir la función pulmonar cuando el paciente no puede respirar por sí mismo, ya sea de forma temporal o prolongada. Dentro de la amplia gama de ventiladores disponibles, existen dos categorías principales que se diferencian por la forma en que se administra el soporte respiratorio: los modelos invasivos y los no invasivos.
 Ambos tipos de ventilación son fundamentales en contextos clínicos específicos, y elegir el modelo adecuado depende del estado del paciente, la enfermedad que se está tratando y el entorno donde se brinda la atención. Conocer las diferencias entre los ventiladores mecánicos invasivos y no invasivos ayuda a entender su funcionamiento, sus ventajas y sus indicaciones clínicas.
Ambos tipos de ventilación son fundamentales en contextos clínicos específicos, y elegir el modelo adecuado depende del estado del paciente, la enfermedad que se está tratando y el entorno donde se brinda la atención. Conocer las diferencias entre los ventiladores mecánicos invasivos y no invasivos ayuda a entender su funcionamiento, sus ventajas y sus indicaciones clínicas.¿Qué son los ventiladores mecánicos invasivos?
Los ventiladores mecánicos invasivos son aquellos que suministran aire al paciente a través de una vía aérea artificial, generalmente mediante la colocación de un tubo endotraqueal o una cánula de traqueotomía. Esta vía permite un acceso directo a la tráquea, asegurando un control preciso del volumen y la presión del aire que ingresa a los pulmones.
Este tipo de ventilación se utiliza comúnmente en unidades de cuidados intensivos, quirófanos o en pacientes en estado crítico que requieren asistencia respiratoria completa. Los ventiladores invasivos están diseñados para funcionar de manera continua, proporcionando diferentes modos de ventilación ajustables, así como monitoreo avanzado de parámetros respiratorios.
Se consideran la opción preferida en situaciones donde el paciente no tiene capacidad para respirar de forma autónoma, como en casos de paro respiratorio, coma inducido, anestesia general o síndrome de dificultad respiratoria aguda (SDRA).
¿Qué son los ventiladores mecánicos no invasivos?
Los ventiladores no invasivos, en cambio, permiten asistir la respiración sin necesidad de introducir un tubo en la tráquea. La conexión con el paciente se realiza mediante mascarillas faciales, nasales o bucales, que permiten el paso del aire presurizado hacia los pulmones a través de la vía aérea natural.
Este tipo de ventilación es común en pacientes conscientes que presentan insuficiencia respiratoria leve o moderada, y que todavía conservan el reflejo de la tos y la capacidad de proteger su vía aérea. Los ventiladores no invasivos se utilizan ampliamente en el tratamiento de enfermedades crónicas como la EPOC, en crisis de asma, apnea del sueño o en el edema agudo de pulmón.
Su implementación temprana puede evitar la necesidad de intubación, reduciendo los riesgos de infecciones, trauma traqueal y complicaciones asociadas a la ventilación invasiva.
Diferencias en la forma de administración
Una de las diferencias más evidentes entre los modelos invasivos y no invasivos de ventiladores mecánicos es la manera en que se administra la ventilación. En el caso de los ventiladores invasivos, se requiere un procedimiento médico para introducir un tubo en la tráquea. Este procedimiento puede ser una intubación orotraqueal, traqueostomía o, en algunos casos, una laringostomía.
En los ventiladores no invasivos, el paciente simplemente necesita usar una mascarilla bien ajustada, que cubre la nariz, la boca o ambas. Esto permite una conexión menos traumática y más cómoda para el paciente, especialmente si está consciente.
La elección de una vía u otra depende de múltiples factores clínicos: nivel de conciencia, capacidad para manejar secreciones, tipo de patología respiratoria y duración esperada del soporte ventilatorio.
Indicaciones clínicas para cada tipo de ventilación
Los ventiladores invasivos se indican en situaciones donde el compromiso respiratorio es severo y el paciente no puede mantener una oxigenación adecuada ni eliminar el dióxido de carbono por sus propios medios. Son esenciales en cirugías mayores, lesiones neurológicas graves, sepsis con fallo multiorgánico, o cuando la ventilación no invasiva ha fracasado.
Por otro lado, los ventiladores no invasivos son útiles en pacientes con disnea moderada, frecuencia respiratoria elevada, acidosis respiratoria leve y que aún están alertas y cooperativos. Se utilizan con éxito en urgencias para evitar la progresión a insuficiencia respiratoria severa, especialmente cuando se aplican de forma temprana.
Nivel de monitoreo y control
Los ventiladores mecánicos invasivos ofrecen un mayor nivel de control sobre la ventilación. Permiten configurar con precisión parámetros como volumen tidal, presión inspiratoria máxima, relación inspiración/espiración, PEEP y FiO₂. Además, incluyen alarmas y sistemas de monitoreo detallados que alertan al personal médico sobre cualquier cambio en la mecánica respiratoria del paciente.
Los ventiladores no invasivos, aunque cada vez más sofisticados, suelen tener un menor número de parámetros configurables y requieren una mayor participación del paciente. La calidad del sellado de la mascarilla, por ejemplo, influye en la eficacia del tratamiento y puede verse afectada por fugas o incomodidad.
El monitoreo en los equipos no invasivos se centra en frecuencia respiratoria, presión, flujo de aire y saturación de oxígeno, siendo suficiente para la mayoría de las indicaciones clínicas no críticas.
Ventajas y desventajas de cada modelo
Cada tipo de ventilador tiene beneficios y limitaciones, que deben ser valorados por el equipo médico antes de su implementación.
Ventiladores invasivos
Ventajas:
- Precisión en el control de la ventilación.
- Menor dependencia del esfuerzo respiratorio del paciente.
- Mayor estabilidad en pacientes con compromiso neurológico o sedados.
Desventajas:
- Mayor riesgo de infecciones respiratorias.
- Procedimientos invasivos que requieren sedación.
- Posibilidad de daño traqueal o complicaciones por el tubo.
Ventiladores no invasivos
Ventajas:
- No requiere intubación ni sedación.
- Menor riesgo de complicaciones infecciosas.
- Mayor comodidad y participación del paciente.
Desventajas:
- Eficacia limitada en pacientes con insuficiencia respiratoria severa.
- Riesgo de fugas de aire y presión inadecuada si la mascarilla no está bien ajustada.
- No es apto para pacientes inconscientes o con reflejos protectores ausentes.
Transición entre modelos según la evolución del paciente
Es común que un paciente inicie con ventilación no invasiva y, si su estado se deteriora, requiera pasar a un modelo invasivo. Lo contrario también puede ocurrir: cuando el paciente mejora, puede ser extubado y continuar con soporte no invasivo como parte del proceso de destete.
Esta transición debe realizarse bajo estricta supervisión médica, evaluando parámetros como gases arteriales, frecuencia respiratoria, nivel de conciencia y signos de fatiga muscular. La estrategia correcta permite evitar recaídas y mejora el pronóstico general del paciente.
Aplicaciones en entornos hospitalarios y domiciliarios
En hospitales, ambos tipos de ventiladores son esenciales. Los invasivos predominan en unidades de cuidados intensivos, quirófanos y salas de recuperación postoperatoria, mientras que los no invasivos son cada vez más comunes en salas de urgencias, hospitalización intermedia y atención domiciliaria.
Gracias a su portabilidad y facilidad de uso, los ventiladores no invasivos también se utilizan en el hogar para pacientes con apnea del sueño, enfermedades neuromusculares o EPOC en etapas avanzadas. Estos equipos permiten mejorar la calidad de vida del paciente sin necesidad de hospitalización constante.
Los ventiladores mecánicos, tanto invasivos como no invasivos, son herramientas indispensables para preservar la función respiratoria en diferentes niveles de atención. Comprender sus diferencias, indicaciones y beneficios permite ofrecer un tratamiento más seguro, personalizado y eficaz a los pacientes que lo necesitan.
-
¿Quién puede usar los desfibriladores automáticos? Mitos y realidades
 En una emergencia médica, el tiempo es el factor más importante. Cada minuto que pasa sin atención durante un paro cardíaco reduce significativamente las posibilidades de sobrevivir. Por ello, los desfibriladores automáticos se han convertido en una herramienta esencial en la cadena de supervivencia. Sin embargo, todavía existen muchas dudas sobre quién puede utilizarlos, si se necesita formación médica o si su uso implica algún riesgo. Este artículo aclara los principales mitos y presenta las realidades que rodean a estos dispositivos que salvan vidas.
En una emergencia médica, el tiempo es el factor más importante. Cada minuto que pasa sin atención durante un paro cardíaco reduce significativamente las posibilidades de sobrevivir. Por ello, los desfibriladores automáticos se han convertido en una herramienta esencial en la cadena de supervivencia. Sin embargo, todavía existen muchas dudas sobre quién puede utilizarlos, si se necesita formación médica o si su uso implica algún riesgo. Este artículo aclara los principales mitos y presenta las realidades que rodean a estos dispositivos que salvan vidas.¿Qué son los desfibriladores automáticos y cómo funcionan?
Los desfibriladores automáticos externos (DEA) son dispositivos portátiles diseñados para analizar el ritmo del corazón y, si es necesario, aplicar una descarga eléctrica que permita restablecer su funcionamiento normal. Están especialmente diseñados para ser utilizados por cualquier persona, incluso sin experiencia médica previa.
Al encender el dispositivo, una voz guía al usuario paso a paso: indica cómo colocar los parches o electrodos en el pecho de la persona, analiza el ritmo cardíaco y determina si se requiere una descarga. Si se necesita, el desfibrilador lo dirá claramente y la descarga se administrará de forma automática o mediante la activación de un botón, según el modelo.
Mito 1: “Solo los médicos o paramédicos pueden usar un DEA”
Uno de los errores más comunes es pensar que los desfibriladores automáticos solo pueden ser utilizados por personal capacitado del sector salud. La realidad es que estos dispositivos están diseñados para que cualquier persona pueda intervenir en una situación de emergencia. De hecho, su principal propósito es que puedan ser usados en los primeros minutos, antes de que llegue la ambulancia.
Los DEA cuentan con indicaciones visuales y auditivas muy claras. No hay forma de aplicar una descarga si no es necesaria, lo que evita errores. Incluso un niño mayor de 10 años, siguiendo las instrucciones correctamente, puede operar un DEA en caso de urgencia.
Mito 2: “Usar un desfibrilador automático puede causar daño si se hace mal”
Este mito genera miedo en muchas personas y puede hacer que duden antes de actuar. La realidad es que los desfibriladores automáticos están diseñados con múltiples mecanismos de seguridad. Si el ritmo cardíaco no requiere una descarga, el dispositivo simplemente no la aplicará, aunque el usuario lo intente.
El DEA analiza el ritmo cardíaco antes de cada descarga y no responde si el ritmo es normal o si la víctima está respirando. De esta forma, el dispositivo protege tanto a la persona afectada como al usuario.
Además, no es necesario quitar objetos metálicos pequeños, como collares o anillos, ni afeitar el pecho del paciente en la mayoría de los casos. Basta con colocar los electrodos en la posición indicada para que el aparato funcione correctamente.
Mito 3: “Puedo ser demandado si uso un DEA y algo sale mal”
Este es un temor que impide que muchas personas actúen. Sin embargo, en numerosos países existen leyes que protegen a los ciudadanos que brindan asistencia en una emergencia, conocidas como “leyes del buen samaritano”. Estas leyes respaldan a quienes, actuando de buena fe, intentan salvar una vida utilizando un desfibrilador automático.
El objetivo es fomentar la participación de la comunidad y reducir el miedo a intervenir. Actuar rápidamente en una situación de paro cardíaco puede duplicar o triplicar las probabilidades de supervivencia. Por lo tanto, el uso de estos dispositivos debe verse como un acto de ayuda, no como una responsabilidad legal.
Mito 4: “Los DEA son difíciles de usar”
La interfaz de un DEA está pensada para ser lo más simple posible. Desde que se enciende el equipo, el dispositivo guía al usuario paso a paso, con instrucciones de voz claras que indican qué hacer en cada momento. No es necesario tener conocimientos técnicos ni médicos, y no se requiere entrenamiento formal.
Los desfibriladores automáticos también cuentan con ilustraciones o pantallas que muestran cómo colocar los electrodos, lo cual refuerza las instrucciones auditivas. Algunos modelos incluso ofrecen retroalimentación en tiempo real sobre la calidad de las compresiones torácicas durante la reanimación cardiopulmonar (RCP), lo que ayuda a mejorar la eficacia de la maniobra.
¿Qué tipo de formación es recomendable?
Aunque no se necesita estar certificado para usar un desfibrilador automático, sí es recomendable recibir una capacitación básica en primeros auxilios y RCP. Muchas instituciones ofrecen cursos cortos donde se enseña cómo actuar en una emergencia, cómo hacer compresiones torácicas efectivas y cómo utilizar un DEA.
Esta formación brinda mayor seguridad y confianza, especialmente para quienes trabajan en espacios públicos, instituciones educativas, empresas o centros deportivos. La combinación de RCP y desfibrilación temprana es la clave para aumentar la tasa de recuperación tras un paro cardíaco.
Niños, adultos mayores y personas con discapacidad: ¿también pueden usar un DEA?
Sí. Cualquier persona que pueda seguir instrucciones puede utilizar un desfibrilador automático. Algunos modelos incluso cuentan con un modo pediátrico o electrodos especiales para niños menores de ocho años o con bajo peso corporal. Esto permite que el dispositivo ajuste la intensidad de la descarga al tamaño del paciente.
En el caso de adultos mayores o personas con discapacidad, también es posible capacitarse y aprender a usar un DEA, siempre y cuando tengan la capacidad de comprender y ejecutar los pasos básicos. La clave está en promover una cultura de prevención e inclusión.
Espacios que deben contar con DEA accesibles
La presencia de desfibriladores automáticos en lugares públicos y privados es una estrategia probada para salvar vidas. Se recomienda instalarlos en:
- Aeropuertos y terminales de transporte
- Centros comerciales
- Oficinas y edificios gubernamentales
- Escuelas y universidades
- Estadios y gimnasios
- Hoteles y centros turísticos
- Parques y espacios recreativos
En estos entornos, los DEA deben estar señalizados, visibles y fácilmente accesibles. Además, debe designarse personal que verifique su estado regularmente para asegurar que estén siempre listos para usarse.
La importancia de perder el miedo a actuar
Un paro cardíaco puede ocurrir en cualquier lugar, en cualquier momento y afectar a cualquier persona. En esas circunstancias, la rapidez con la que alguien actúe es determinante. No es necesario ser un profesional de la salud para marcar la diferencia. Lo importante es reconocer la emergencia, iniciar maniobras de reanimación y usar el DEA tan pronto como sea posible.
Los desfibriladores automáticos son aliados silenciosos que esperan en estaciones, centros comerciales y escuelas, listos para dar una segunda oportunidad. Pero su efectividad depende de una comunidad informada y dispuesta a actuar. Derribar mitos y reforzar la realidad de que cualquier persona puede usarlos es un paso esencial para construir entornos más seguros para todos.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.