-
Ultrasonido Mamario: Indicaciones para Mujeres con Implantes
SRC:SelfWritten
El ultrasonido mamario es una herramienta diagnóstica ampliamente utilizada en la evaluación de la salud mamaria. En mujeres con implantes, esta técnica juega un papel fundamental debido a su capacidad para detectar problemas específicos relacionados con los implantes, como rupturas o fugas, y para evaluar el tejido mamario circundante. Este artículo examina las indicaciones y beneficios del ultrasonido mamario en mujeres con implantes, sus limitaciones en comparación con otras técnicas y recomendaciones para un monitoreo adecuado.
Detección de rupturas o fugas en implantes mamarios
 Una de las principales aplicaciones del ultrasonido mamario en mujeres con implantes es la detección de rupturas o fugas en el material del implante. Los implantes mamarios, ya sean de solución salina o de gel de silicona, pueden presentar rupturas debido al envejecimiento del material, traumatismos o defectos en su fabricación. En el caso de los implantes de solución salina, una ruptura suele ser evidente debido a la disminución del volumen del implante. Sin embargo, en los implantes de gel de silicona, las rupturas pueden ser “silenciosas”, lo que significa que no presentan síntomas visibles inmediatos.
Una de las principales aplicaciones del ultrasonido mamario en mujeres con implantes es la detección de rupturas o fugas en el material del implante. Los implantes mamarios, ya sean de solución salina o de gel de silicona, pueden presentar rupturas debido al envejecimiento del material, traumatismos o defectos en su fabricación. En el caso de los implantes de solución salina, una ruptura suele ser evidente debido a la disminución del volumen del implante. Sin embargo, en los implantes de gel de silicona, las rupturas pueden ser “silenciosas”, lo que significa que no presentan síntomas visibles inmediatos.El ultrasonido mamario permite identificar signos de ruptura intracapsular, como irregularidades en la superficie del implante o la presencia de gel de silicona libre dentro de la cápsula fibrosa. Esta técnica también puede detectar rupturas extracapsulares, cuando el gel de silicona ha escapado de la cápsula y se encuentra en el tejido mamario o circundante. Aunque no es la herramienta principal para confirmar rupturas, el ultrasonido es un primer paso valioso para evaluar el estado de los implantes y decidir si se necesitan estudios adicionales.
Limitaciones del ultrasonido mamario frente a otras técnicas
Si bien el ultrasonido mamario es una técnica segura, no invasiva y accesible, presenta ciertas limitaciones en comparación con otros métodos de imagen, como la resonancia magnética (RM). La resonancia magnética es considerada el estándar de oro para la evaluación de implantes mamarios, especialmente para detectar rupturas intracapsulares de implantes de gel de silicona. Esto se debe a su capacidad para proporcionar imágenes detalladas de alta resolución sin depender de la habilidad del operador.
El ultrasonido, por otro lado, puede ser menos preciso en casos complejos, como rupturas pequeñas o en implantes ubicados profundamente en el tejido mamario. Además, su efectividad depende en gran medida de la experiencia del especialista que realiza el estudio. Sin embargo, sigue siendo una herramienta esencial en situaciones donde la RM no está disponible, no es viable por motivos económicos o no es adecuada para la paciente debido a contraindicaciones.
Otra limitación del ultrasonido mamario es que no permite evaluar el tejido mamario completo con la misma profundidad que la mamografía o la resonancia magnética. Aunque es útil para identificar cambios en los implantes y el tejido circundante, no reemplaza a estos métodos en el tamizaje poblacional para cáncer de mama.
Recomendaciones para el monitoreo regular en mujeres con implantes
El monitoreo regular de los implantes mamarios es esencial para garantizar su integridad y detectar cualquier problema en etapas tempranas. Los especialistas recomiendan combinar diferentes técnicas de imagen para obtener una evaluación completa y precisa. A continuación, se presentan algunas recomendaciones específicas para mujeres con implantes:
- Evaluaciones iniciales después de la cirugía: Los implantes deben revisarse mediante ultrasonido dentro del primer año posterior a su colocación para establecer un punto de referencia en su apariencia y estructura.
- Monitoreo periódico: Aunque los implantes mamarios no tienen una “fecha de vencimiento”, es fundamental realizar controles regulares cada 2 a 3 años, dependiendo del tipo de implante y las recomendaciones del cirujano plástico.
- Síntomas que ameritan una evaluación inmediata: Cambios en la forma o tamaño de los implantes, dolor persistente, endurecimiento o inflamación en las mamas son señales de alerta que deben evaluarse de inmediato mediante ultrasonido u otras técnicas.
- Combinar métodos de imagen: En mujeres con alto riesgo de cáncer de mama, el ultrasonido puede complementarse con mamografía o resonancia magnética para evaluar tanto los implantes como el tejido mamario circundante.
- Considerar el tiempo de vida de los implantes: Aunque no existe un límite estricto, muchos especialistas recomiendan evaluar la posibilidad de reemplazo después de 10 a 15 años, especialmente si hay signos de desgaste o rupturas.
Beneficios del ultrasonido mamario en el contexto de los implantes
A pesar de sus limitaciones, el ultrasonido mamario ofrece múltiples beneficios para mujeres con implantes. Su capacidad para proporcionar imágenes en tiempo real lo convierte en una herramienta invaluable en consultas regulares, especialmente para detectar cambios tempranos en la estructura de los implantes. Además, al ser no invasivo y no utilizar radiación, es seguro para realizarse con frecuencia.
El ultrasonido también es particularmente útil para guiar procedimientos, como biopsias dirigidas o drenajes en casos de complicaciones como seromas o infecciones. En mujeres con tejido mamario denso, puede proporcionar una visión complementaria a la mamografía, ayudando a identificar lesiones sospechosas que podrían no ser visibles en otros estudios.
Impacto en la calidad de vida de las pacientes
La evaluación adecuada de los implantes mamarios mediante ultrasonido tiene un impacto significativo en la calidad de vida de las pacientes. La tranquilidad de saber que los implantes están en buen estado y que no hay signos de complicaciones mejora la confianza y reduce la ansiedad asociada al monitoreo médico.
Por otro lado, la detección temprana de problemas permite un manejo oportuno, evitando complicaciones mayores y reduciendo la necesidad de intervenciones quirúrgicas complejas. Esto es especialmente importante en mujeres que dependen de los implantes por motivos reconstructivos tras una mastectomía, ya que un diagnóstico temprano garantiza una atención continua y personalizada.
Análisis Final
El ultrasonido mamario es una herramienta diagnóstica clave para la evaluación de implantes mamarios, ofreciendo una alternativa segura y accesible para identificar problemas como rupturas o fugas. Aunque no reemplaza a la resonancia magnética en casos complejos, su capacidad para proporcionar imágenes en tiempo real y su facilidad de uso lo convierten en un complemento esencial en el monitoreo de la salud mamaria.
El monitoreo regular y el uso combinado de diferentes técnicas de imagen son fundamentales para garantizar la integridad de los implantes y la detección temprana de anomalías. Las mujeres con implantes deben mantenerse informadas y seguir las recomendaciones de sus médicos para preservar tanto la funcionalidad de los implantes como su salud general. La incorporación del ultrasonido mamario en la rutina de cuidado asegura una atención integral y personalizada.
-
¿Qué hacer si mi prueba COVID da positivo pero no tengo síntomas?
SRC:SelfWritten
-
Limitaciones del Ultrasonido Mamario: Lo que Necesitas Saber
SRC:SelfWritten
El ultrasonido mamario es una herramienta diagnóstica ampliamente utilizada en la evaluación de la salud mamaria. Su capacidad para generar imágenes detalladas del tejido mamario mediante ondas sonoras lo hace especialmente útil en mujeres con tejido mamario denso o en aquellas que requieren un método seguro y no invasivo. Sin embargo, a pesar de sus múltiples beneficios, este estudio tiene limitaciones que deben considerarse en el contexto del diagnóstico médico. Este artículo analiza las principales restricciones del ultrasonido mamario, su rol en el diagnóstico de ciertas afecciones y la necesidad de combinarlo con otras técnicas para obtener una evaluación completa.
Casos en los que el ultrasonido mamario no es suficiente
 Aunque el ultrasonido mamario es valioso en una variedad de situaciones clínicas, existen casos donde no es suficiente como único método de diagnóstico. Por ejemplo, en programas de tamizaje poblacional para la detección temprana de cáncer de mama, el ultrasonido no reemplaza a la mamografía. Esto se debe a que carece de la capacidad para identificar ciertas características importantes, como microcalcificaciones, que son frecuentemente los primeros indicios de cáncer en etapas iniciales.
Aunque el ultrasonido mamario es valioso en una variedad de situaciones clínicas, existen casos donde no es suficiente como único método de diagnóstico. Por ejemplo, en programas de tamizaje poblacional para la detección temprana de cáncer de mama, el ultrasonido no reemplaza a la mamografía. Esto se debe a que carece de la capacidad para identificar ciertas características importantes, como microcalcificaciones, que son frecuentemente los primeros indicios de cáncer en etapas iniciales.En pacientes asintomáticas, el ultrasonido puede no detectar lesiones pequeñas o cambios sutiles en el tejido mamario que sí son visibles en una mamografía o resonancia magnética. Además, el ultrasonido es altamente dependiente de la habilidad del operador, lo que puede llevar a variaciones en la calidad de los resultados entre diferentes profesionales y centros médicos. Esta dependencia aumenta el riesgo de falsos negativos, especialmente en casos donde las lesiones son mínimas o difíciles de localizar.
Dificultades en la detección de microcalcificaciones
Una de las principales limitaciones del ultrasonido mamario es su incapacidad para detectar microcalcificaciones, pequeñas acumulaciones de calcio que pueden indicar la presencia de cáncer en etapas iniciales. Estas microcalcificaciones no generan alteraciones en la textura del tejido que puedan ser identificadas mediante ondas sonoras, lo que las hace invisibles para esta técnica.
Por el contrario, la mamografía es el método más eficaz para detectar microcalcificaciones, gracias a su capacidad para captar detalles sutiles mediante rayos X. Esto es especialmente relevante en mujeres mayores de 40 años, ya que las microcalcificaciones son más comunes en este grupo de edad y su detección temprana puede marcar la diferencia en el tratamiento y pronóstico del cáncer de mama. En este contexto, el ultrasonido se limita a complementar los hallazgos de la mamografía, pero no puede reemplazarla como herramienta principal de diagnóstico.
Limitaciones en la evaluación del tejido mamario completo
Otra restricción del ultrasonido mamario es su capacidad limitada para evaluar el tejido mamario completo de manera uniforme. A diferencia de la mamografía o la resonancia magnética, el ultrasonido no puede proporcionar una imagen panorámica de ambas mamas al mismo tiempo. Esto puede dificultar la comparación entre áreas sospechosas y el tejido circundante, especialmente en pacientes con mamas grandes o estructuras complejas.
Además, el ultrasonido no es ideal para el tamizaje de rutina en mujeres con bajo riesgo de cáncer de mama, ya que puede generar falsos positivos. Esto significa que anomalías benignas pueden interpretarse erróneamente como sospechosas, lo que conduce a la realización de biopsias innecesarias y genera ansiedad en las pacientes.
La necesidad de técnicas complementarias
Dada la naturaleza limitada del ultrasonido mamario en ciertos escenarios, es esencial combinarlo con otras técnicas de diagnóstico para obtener una evaluación más completa. La mamografía y la resonancia magnética son dos de las herramientas más utilizadas para complementar los hallazgos del ultrasonido y proporcionar un diagnóstico más preciso.
- Mamografía: Como se mencionó anteriormente, la mamografía es el estándar de oro para la detección de microcalcificaciones y cambios sutiles en el tejido mamario. Es especialmente útil en mujeres mayores de 40 años y en aquellas con alto riesgo de desarrollar cáncer de mama.
- Resonancia magnética: La resonancia magnética es ideal para evaluar el tejido mamario en pacientes con implantes, antecedentes familiares de cáncer o mamas extremadamente densas. Proporciona imágenes detalladas de alta resolución y es particularmente útil en casos complejos donde otras técnicas no son concluyentes.
- Biopsias guiadas: En casos donde se identifican lesiones sospechosas, el ultrasonido puede utilizarse para guiar procedimientos invasivos, como biopsias, que confirmen la naturaleza de las anomalías. Sin embargo, la confirmación diagnóstica requiere siempre un análisis histológico.
Avances tecnológicos y su impacto en las limitaciones del ultrasonido
A pesar de sus limitaciones, los avances tecnológicos han mejorado significativamente la precisión y utilidad del ultrasonido mamario en los últimos años. Innovaciones como el ultrasonido 3D y la elastografía han ampliado las capacidades diagnósticas de esta técnica, permitiendo una evaluación más detallada de las características del tejido mamario.
La elastografía, por ejemplo, mide la rigidez del tejido, lo que puede ayudar a diferenciar entre lesiones benignas y malignas. El ultrasonido tridimensional, por su parte, proporciona una visión más completa y precisa de las estructuras internas, lo que mejora la detección de ciertas anomalías. Aunque estas innovaciones no eliminan por completo las limitaciones inherentes al ultrasonido mamario, ofrecen un valor añadido al diagnóstico clínico.
Análisis Final
El ultrasonido mamario es una herramienta valiosa en el diagnóstico y monitoreo de diversas condiciones mamarias, especialmente en mujeres con tejido mamario denso o en aquellas que requieren una alternativa segura y no invasiva. Sin embargo, sus limitaciones, como la incapacidad para detectar microcalcificaciones y su dependencia de la habilidad del operador, resaltan la importancia de combinar esta técnica con otros métodos de imagen.
La mamografía y la resonancia magnética son esenciales para complementar el ultrasonido y garantizar una evaluación integral de la salud mamaria. La integración de estas técnicas permite detectar anomalías en etapas tempranas, reducir los falsos positivos y proporcionar un diagnóstico más preciso.
Aunque el ultrasonido mamario no es suficiente como único método de diagnóstico en ciertos casos, su papel complementario en la práctica clínica sigue siendo fundamental. El uso adecuado de esta técnica, junto con avances tecnológicos y un enfoque multidisciplinario, asegura que las pacientes reciban una atención personalizada y de alta calidad para preservar su salud mamaria.
-
¿Cuáles son los diferentes tipos de prueba de VIH?
SRC:SelfWritten
 El virus de inmunodeficiencia humana (VIH) es un patógeno que afecta el sistema inmunológico y, sin el tratamiento adecuado, puede evolucionar hacia el síndrome de inmunodeficiencia adquirida (SIDA). La detección temprana es fundamental para iniciar un tratamiento oportuno y mejorar la calidad de vida de los pacientes. Existen diversos tipos de prueba de VIH, cada una con métodos y tiempos de detección específicos.
El virus de inmunodeficiencia humana (VIH) es un patógeno que afecta el sistema inmunológico y, sin el tratamiento adecuado, puede evolucionar hacia el síndrome de inmunodeficiencia adquirida (SIDA). La detección temprana es fundamental para iniciar un tratamiento oportuno y mejorar la calidad de vida de los pacientes. Existen diversos tipos de prueba de VIH, cada una con métodos y tiempos de detección específicos.Pruebas de VIH basadas en anticuerpos
 Las pruebas de detección de anticuerpos contra el VIH son las más utilizadas debido a su accesibilidad y rapidez. Estas evaluaciones identifican la presencia de anticuerpos generados por el sistema inmunológico en respuesta a la infección.
Las pruebas de detección de anticuerpos contra el VIH son las más utilizadas debido a su accesibilidad y rapidez. Estas evaluaciones identifican la presencia de anticuerpos generados por el sistema inmunológico en respuesta a la infección.- Prueba rápida de VIH: Se realiza con una muestra de sangre o fluido oral y proporciona resultados en aproximadamente 20 minutos. Su alta sensibilidad permite identificar la infección después del período de ventana, que varía entre tres y ocho semanas.
- Enzimoinmunoanálisis (ELISA): Es una técnica altamente sensible que detecta anticuerpos en sangre. Se considera una de las pruebas de VIH estándar y, en caso de obtener un resultado positivo, se requiere una prueba confirmatoria.
Pruebas de VIH combinadas (detección de antígenos y anticuerpos)
Estas pruebas identifican tanto anticuerpos como antígenos del VIH, lo que permite reducir el período de ventana en comparación con las pruebas exclusivamente serológicas.
- Prueba de VIH de cuarta generación: Permite detectar el antígeno p24, una proteína del virus que aparece antes de la producción de anticuerpos. Puede identificar la infección en un periodo de dos a cuatro semanas posteriores a la exposición.
Pruebas de VIH basadas en material genético
Las pruebas moleculares detectan la presencia del ARN del virus en el organismo. Son recomendadas en casos específicos, como en la confirmación temprana de la infección o en neonatos con madres seropositivas.
- Reacción en cadena de la polimerasa (PCR) para VIH: Es una prueba altamente precisa que identifica material genético viral en la sangre. Se utiliza en diagnósticos tempranos, especialmente en personas con alto riesgo de exposición.
- Carga viral de VIH: Aunque se emplea principalmente para el monitoreo del tratamiento en personas diagnosticadas, también puede utilizarse para confirmar la presencia del virus en etapas iniciales.
Importancia de elegir la prueba adecuada
La selección del tipo de prueba de VIH depende del tiempo transcurrido desde la posible exposición y de la necesidad de resultados inmediatos o confirmatorios. Es recomendable acudir a un laboratorio clínico confiable para realizarse la prueba bajo supervisión profesional y recibir asesoramiento médico en caso de un resultado positivo.
Cuidar la salud es una prioridad. Someterse a una prueba de VIH es una decisión responsable que permite detectar la infección de manera temprana y acceder a tratamientos oportunos. La prevención y el diagnóstico oportuno son esenciales para el control del virus y la mejora en la calidad de vida.
-
Preguntas Frecuentes sobre el Ultrasonido Mamario
SRC:SelfWritten
 El ultrasonido mamario es una herramienta clave en la detección y evaluación de diversas condiciones que afectan la salud de las mamas. Aunque es un procedimiento ampliamente utilizado, es común que surjan dudas sobre su realización, utilidad y características. A continuación, abordamos las preguntas más frecuentes sobre este estudio para brindar claridad y confianza a quienes necesitan realizarlo.
El ultrasonido mamario es una herramienta clave en la detección y evaluación de diversas condiciones que afectan la salud de las mamas. Aunque es un procedimiento ampliamente utilizado, es común que surjan dudas sobre su realización, utilidad y características. A continuación, abordamos las preguntas más frecuentes sobre este estudio para brindar claridad y confianza a quienes necesitan realizarlo.
¿Qué es el ultrasonido mamario y para qué sirve?
El ultrasonido mamario es un estudio diagnóstico que utiliza ondas sonoras de alta frecuencia para generar imágenes detalladas del tejido mamario. A diferencia de la mamografía, no emplea radiación, lo que lo hace una opción segura para mujeres jóvenes, embarazadas o lactantes. Este procedimiento permite identificar masas, quistes, nódulos o cualquier anomalía en las mamas.
Es particularmente útil para complementar los hallazgos de otros estudios, como la mamografía, y es fundamental en la evaluación de mujeres con tejido mamario denso. Además, se emplea para guiar procedimientos como biopsias o drenajes en caso de ser necesario.
¿Duele el ultrasonido mamario?
El ultrasonido mamario es un procedimiento completamente indoloro. Durante el estudio, el especialista aplica un gel conductor sobre la piel de la mama y utiliza un transductor que se desliza suavemente sobre el área a evaluar. Este gel mejora la transmisión de las ondas sonoras y asegura la calidad de las imágenes obtenidas.
En algunos casos, las mujeres pueden experimentar una ligera incomodidad si el tejido mamario es especialmente sensible. Sin embargo, esta sensación es mínima y temporal. En general, el ultrasonido mamario es considerado un procedimiento cómodo y bien tolerado por la mayoría de las pacientes.
¿Cuánto tiempo dura el ultrasonido mamario?
El tiempo estimado para realizar un ultrasonido mamario es de 15 a 30 minutos, dependiendo de varios factores. Entre ellos, se incluyen el tamaño de las mamas, la complejidad de las estructuras a evaluar y si el estudio se realiza en ambas mamas o solo en una.
Aunque el procedimiento en sí es relativamente rápido, se recomienda llegar al centro médico con tiempo suficiente para completar el registro y responder cualquier pregunta del personal médico. Esto asegura que el estudio se realice sin contratiempos y en un ambiente relajado.
¿Es necesario realizarlo si no tengo síntomas?
Sí, el ultrasonido mamario puede ser necesario incluso en ausencia de síntomas. Este estudio se utiliza tanto para diagnóstico como para tamizaje en mujeres con factores de riesgo específicos. Por ejemplo, aquellas con antecedentes familiares de cáncer de mama o que presentan tejido mamario denso pueden beneficiarse de un ultrasonido mamario como complemento de la mamografía.
Además, es una herramienta útil para detectar anomalías en etapas tempranas, cuando aún no son palpables o visibles. La evaluación regular de las mamas es fundamental para mantener una vigilancia adecuada de la salud mamaria, incluso en ausencia de signos evidentes de enfermedad.
¿Quiénes deben realizarse un ultrasonido mamario?
El ultrasonido mamario está indicado en diversas situaciones, entre las que destacan:
- Mujeres jóvenes con tejido mamario denso: Este grupo puede presentar limitaciones en la detección de anomalías mediante mamografía, lo que hace al ultrasonido una herramienta complementaria esencial.
- Pacientes embarazadas o lactantes: Debido a que no utiliza radiación, es seguro para evaluar cambios en las mamas durante estas etapas.
- Evaluación de quistes o nódulos detectados previamente: Permite caracterizar las lesiones como sólidas o líquidas y determinar si requieren seguimiento o tratamiento.
- Mujeres con alto riesgo de cáncer de mama: En combinación con otros estudios, el ultrasonido ayuda a mantener una vigilancia más estricta.
¿Cómo debo prepararme para un ultrasonido mamario?
La preparación para un ultrasonido mamario es sencilla y no requiere restricciones específicas. Sin embargo, se recomiendan las siguientes medidas para facilitar el procedimiento:
- Evitar el uso de lociones o cremas en el área de las mamas: Estos productos pueden interferir con el contacto del transductor y afectar la calidad de las imágenes.
- Usar ropa cómoda: Optar por prendas que sean fáciles de retirar, como blusas con botones o cremalleras, facilita el acceso al área a examinar.
- Informar al médico sobre cualquier condición previa: Antecedentes de cirugías, biopsias o resultados de estudios anteriores pueden ser relevantes para interpretar los hallazgos.
¿El ultrasonido mamario reemplaza a la mamografía?
No, el ultrasonido mamario no reemplaza a la mamografía. Ambas técnicas son complementarias y tienen propósitos distintos. Mientras la mamografía es la herramienta principal para el tamizaje poblacional y la detección de microcalcificaciones, el ultrasonido es ideal para evaluar tejido mamario denso, masas y otras anomalías no detectables por mamografía.
En muchos casos, se recomienda combinar ambos estudios para obtener un diagnóstico más preciso. La decisión sobre qué estudio realizar dependerá de la edad, antecedentes médicos y características individuales de cada paciente.
¿Qué sucede después del ultrasonido mamario?
Tras finalizar el ultrasonido mamario, el especialista revisará las imágenes obtenidas para determinar si existen hallazgos relevantes. En la mayoría de los casos, los resultados preliminares se comparten con la paciente al final del procedimiento.
Si el estudio revela alguna anomalía, el médico puede sugerir pruebas adicionales, como una mamografía complementaria o una biopsia, para confirmar el diagnóstico. En caso de que el ultrasonido no muestre anomalías, se recomienda seguir las pautas médicas para controles regulares según la edad y el riesgo personal.
¿Qué tan seguro es el ultrasonido mamario?
El ultrasonido mamario es uno de los procedimientos más seguros en la evaluación de las mamas. Al no utilizar radiación, no presenta riesgos asociados a la exposición acumulativa. Además, es no invasivo y no genera efectos secundarios significativos.
Esta técnica ha sido ampliamente estudiada y se considera una herramienta confiable en el diagnóstico de diversas condiciones mamarias. Su uso continuo en la práctica clínica respalda su seguridad y efectividad.
Análisis Final
El ultrasonido mamario es una herramienta diagnóstica invaluable que ofrece múltiples beneficios en la evaluación de la salud mamaria. Su capacidad para identificar lesiones, caracterizar anomalías y complementar otros estudios lo convierte en un pilar fundamental en la detección y prevención de enfermedades mamarias.
Además, su carácter no invasivo, seguro y accesible lo hace adecuado para una amplia gama de pacientes, desde mujeres jóvenes hasta aquellas en situaciones específicas como el embarazo o la lactancia. La integración de esta técnica en los protocolos de cuidado mamario refuerza la importancia de una vigilancia continua y personalizada para preservar la salud.
-
¿Cuál es la relación entre el perfil tiroideo y la fertilidad?
SRC:SelfWritten
 El perfil tiroideo es una prueba de laboratorio esencial para evaluar la función de la glándula tiroides. Esta glándula produce hormonas que tienen un impacto directo en el metabolismo, el crecimiento y diversas funciones corporales, incluyendo el sistema reproductivo. La salud tiroidea puede influir significativamente en la fertilidad de las personas, y la evaluación de las hormonas tiroideas a través del perfil tiroideo puede ayudar a identificar desequilibrios que podrían dificultar la concepción. A continuación, exploramos la relación entre el perfil tiroideo y la fertilidad, y cómo los trastornos tiroideos pueden afectar la capacidad para concebir.
El perfil tiroideo es una prueba de laboratorio esencial para evaluar la función de la glándula tiroides. Esta glándula produce hormonas que tienen un impacto directo en el metabolismo, el crecimiento y diversas funciones corporales, incluyendo el sistema reproductivo. La salud tiroidea puede influir significativamente en la fertilidad de las personas, y la evaluación de las hormonas tiroideas a través del perfil tiroideo puede ayudar a identificar desequilibrios que podrían dificultar la concepción. A continuación, exploramos la relación entre el perfil tiroideo y la fertilidad, y cómo los trastornos tiroideos pueden afectar la capacidad para concebir.La función tiroidea y la reproducción
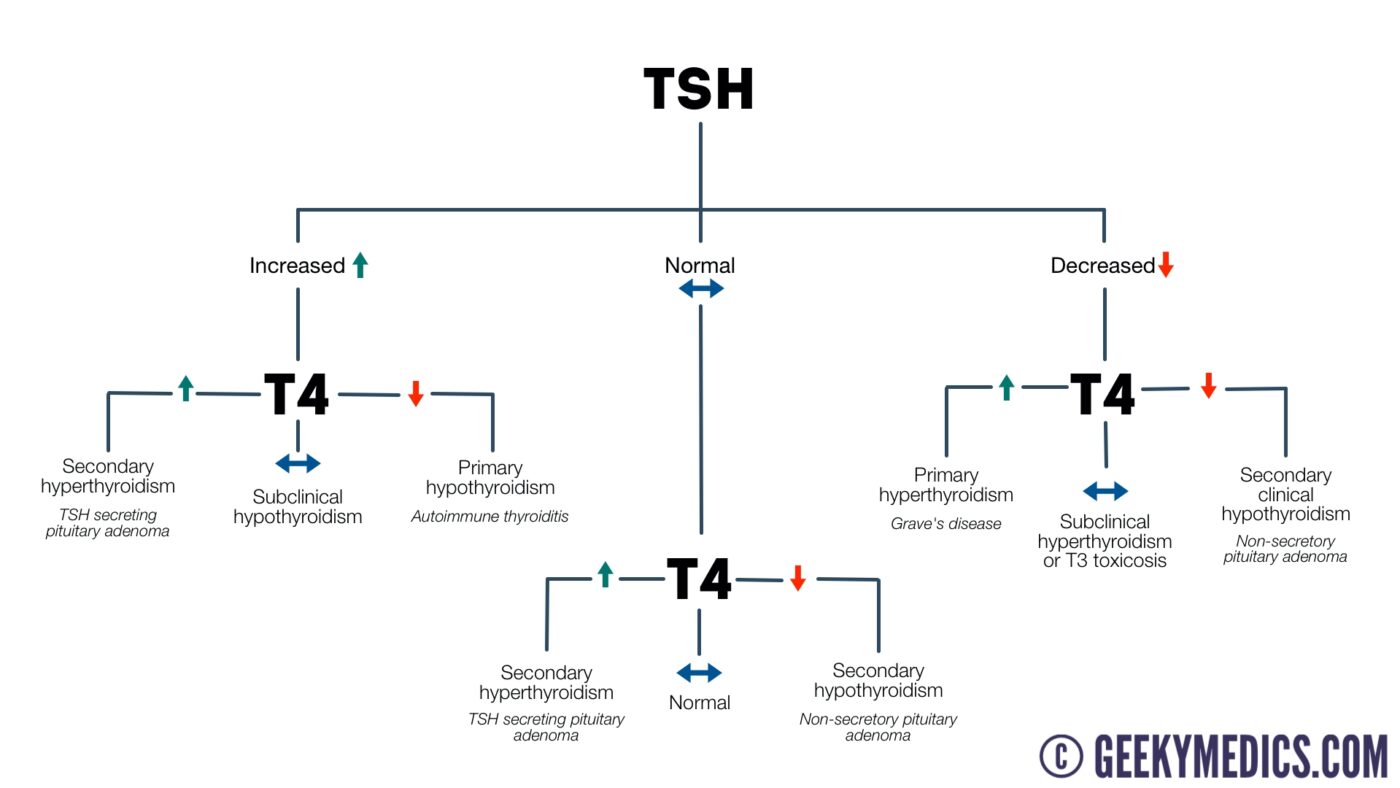
Las hormonas producidas por la glándula tiroides, principalmente la TSH (hormona estimulante de la tiroides), T4 (tiroxina) y T3 (triyodotironina), juegan un papel crucial en la regulación de muchas funciones del cuerpo, incluidas aquellas relacionadas con la reproducción. La TSH regula la producción de T3 y T4, que a su vez controlan el metabolismo y las funciones celulares esenciales para la ovulación y el ciclo menstrual en las mujeres, así como para la producción de esperma en los hombres.
Cuando los niveles de hormonas tiroideas están desequilibrados, ya sea por hipotiroidismo (baja actividad tiroidea) o hipertiroidismo (alta actividad tiroidea), puede haber efectos adversos sobre la fertilidad, dificultando tanto la concepción como el mantenimiento de un embarazo.
Hipotiroidismo y fertilidad
El hipotiroidismo se produce cuando la tiroides no produce suficiente T3 y T4, lo que puede alterar la ovulación en las mujeres. Los bajos niveles de estas hormonas pueden interferir con la liberación de los óvulos, lo que dificulta la concepción. Además, el hipotiroidismo puede causar irregularidades en el ciclo menstrual, haciéndolo más difícil de predecir y reduciendo las posibilidades de concepción.
Los niveles elevados de TSH, comunes en los casos de hipotiroidismo, también pueden afectar la función ovárica y el equilibrio hormonal necesario para una fertilización exitosa. En los hombres, el hipotiroidismo puede reducir la producción de esperma y afectar la calidad del semen, lo que puede contribuir a dificultades para concebir.
Hipertiroidismo y fertilidad
El hipertiroidismo ocurre cuando la glándula tiroides produce en exceso las hormonas T3 y T4, lo que acelera el metabolismo y puede generar una serie de síntomas. En términos de fertilidad, el hipertiroidismo también puede ser problemático. Los altos niveles de estas hormonas pueden interferir con la ovulación, lo que dificulta que los ovarios liberen óvulos de manera adecuada. Además, el hipertiroidismo puede aumentar el riesgo de abortos espontáneos y de complicaciones durante el embarazo.
En los hombres, el hipertiroidismo también puede afectar la calidad del esperma y la cantidad de espermatozoides, reduciendo las posibilidades de fertilización exitosa.
El perfil tiroideo como herramienta de diagnóstico
El perfil tiroideo es esencial para evaluar los niveles de TSH, T4 y T3 en el cuerpo, permitiendo a los médicos identificar cualquier desequilibrio hormonal que pueda estar afectando la fertilidad. Al detectar trastornos tiroideos, los médicos pueden ofrecer un tratamiento adecuado para restablecer los niveles hormonales y mejorar las posibilidades de concepción.
En caso de dificultades para concebir, se recomienda realizarse un perfil tiroideo para evaluar si existen trastornos hormonales que podrían estar interfiriendo con la fertilidad. El tratamiento temprano para corregir los niveles hormonales puede aumentar las posibilidades de concebir y también ayudar a prevenir complicaciones durante el embarazo.
Importancia de cuidar la salud tiroidea
La salud de la tiroides es fundamental para el bienestar general, y su influencia en la fertilidad es una de las áreas más importantes. Si estás intentando concebir y experimentas irregularidades en el ciclo menstrual, fatiga excesiva, o cambios en el peso corporal, es recomendable realizarte un perfil tiroideo. Mantener tus niveles hormonales equilibrados no solo mejora la fertilidad, sino que también contribuye a un embarazo saludable.
-
Ultrasonido Hepatobiliar y Diagnóstico de Hígado Graso: Todo lo que Debes Saber
SRC:SelfWritten
El hígado graso, también conocido como esteatosis hepática, es una condición cada vez más común en la población mundial. Este trastorno, caracterizado por la acumulación excesiva de grasa en las células del hígado, puede no presentar síntomas en sus primeras etapas, lo que dificulta su diagnóstico sin la ayuda de pruebas médicas adecuadas. El ultrasonido hepatobiliar se ha consolidado como una herramienta clave para detectar esta patología de manera temprana, permitiendo un tratamiento oportuno y evitando complicaciones graves como la cirrosis o el cáncer hepático. En este artículo, exploraremos cómo se detecta el hígado graso mediante ultrasonido hepatobiliar, los factores de riesgo y síntomas asociados, así como consejos prácticos para prevenir y tratar esta condición.¿Cómo se Detecta el Hígado Graso Mediante Ultrasonido Hepatobiliar?
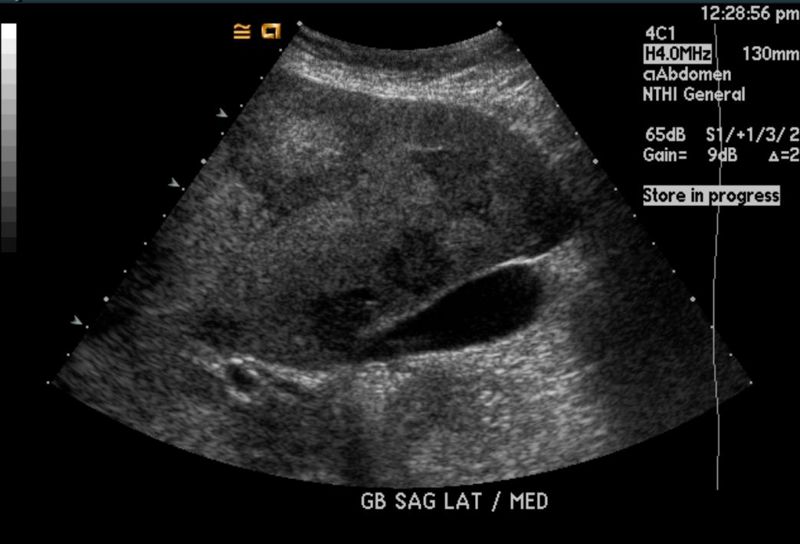
El ultrasonido hepatobiliar es un examen no invasivo que utiliza ondas sonoras para crear imágenes del hígado y la vesícula biliar. Esta técnica es especialmente útil para detectar alteraciones en la estructura del hígado, como la acumulación de grasa en las células hepáticas. Durante el procedimiento, un transductor emite ondas sonoras que atraviesan la piel y los tejidos, generando imágenes que se analizan en tiempo real.
En el caso del hígado graso, el ultrasonido hepatobiliar permite observar cambios en la ecogenicidad del hígado. Un hígado sano tiene una ecogenicidad homogénea, lo que significa que las ondas sonoras se reflejan de manera uniforme. Sin embargo, cuando hay acumulación de grasa, la ecogenicidad del hígado aumenta, lo que se traduce en una imagen más brillante en las imágenes del ultrasonido. Este cambio en la apariencia del hígado es un indicio claro de esteatosis hepática.
Existen varios grados de hígado graso, desde el grado leve, donde la grasa está presente en pequeñas cantidades, hasta el grado avanzado, donde la acumulación de grasa es considerable y puede afectar la función hepática. En los casos más graves, el ultrasonido también puede identificar signos de inflamación o fibrosis hepática, lo que indica que la condición ha avanzado a una etapa más crítica.
Factores de Riesgo y Síntomas Asociados al Hígado Graso
El hígado graso puede desarrollarse por diversas razones, y su prevalencia está vinculada a varios factores de riesgo. A continuación, se mencionan los principales:
1. Obesidad y Sobrepeso
La obesidad es uno de los factores de riesgo más significativos para el desarrollo del hígado graso. El exceso de peso, especialmente cuando se acumula en la zona abdominal, está asociado con un mayor riesgo de acumulación de grasa en el hígado. El aumento de la masa corporal y la resistencia a la insulina contribuyen al almacenamiento excesivo de grasa hepática.
2. Diabetes Tipo 2
La diabetes tipo 2, que se caracteriza por la resistencia a la insulina, también está estrechamente relacionada con el hígado graso. La insulina es una hormona que, en su función normal, ayuda a procesar las grasas en el cuerpo. Cuando la insulina no funciona adecuadamente, se pueden acumular grasas en el hígado, lo que lleva a la esteatosis hepática.
3. Consumo Excesivo de Alcohol
El consumo crónico y excesivo de alcohol es otra causa común de hígado graso. El alcohol afecta la capacidad del hígado para metabolizar las grasas, lo que resulta en su acumulación en las células hepáticas. Aunque el hígado graso asociado con el alcohol se clasifica como esteatosis hepática alcohólica, la condición sigue siendo similar en cuanto a la acumulación de grasa en el órgano.
4. Dietas Poco Saludables
Una dieta rica en grasas saturadas, azúcares refinados y carbohidratos procesados aumenta el riesgo de desarrollar hígado graso. Estos alimentos contribuyen a la obesidad y la resistencia a la insulina, factores clave en la génesis de la enfermedad.
5. Enfermedades Cardiovasculares
Las personas con hipertensión, colesterol alto o enfermedades del corazón también tienen un mayor riesgo de desarrollar hígado graso, ya que las condiciones metabólicas asociadas con estas enfermedades pueden contribuir al almacenamiento de grasa en el hígado.
6. Genética
La predisposición genética también juega un papel importante en el desarrollo del hígado graso. Las personas con antecedentes familiares de enfermedades hepáticas tienen un mayor riesgo de sufrir esta condición.
Síntomas Comunes del Hígado Graso
En sus primeras etapas, el hígado graso suele ser asintomático. Esto significa que muchas personas no experimentan síntomas, y la enfermedad se descubre de forma incidental durante un ultrasonido hepatobiliar realizado por otros motivos. Sin embargo, a medida que la condición avanza, algunos síntomas pueden empezar a manifestarse, tales como:
- Dolor o sensación de pesadez en la parte superior derecha del abdomen.
- Fatiga persistente.
- Náuseas o malestar digestivo.
- Pérdida de apetito.
- Ictericia (color amarillo en la piel o los ojos) en casos graves.
 Si la condición progresa y se desarrolla en una enfermedad hepática más avanzada, como la cirrosis, los síntomas pueden empeorar, y pueden incluir hinchazón abdominal, sangrados fáciles y cambios en el color de las heces.
Si la condición progresa y se desarrolla en una enfermedad hepática más avanzada, como la cirrosis, los síntomas pueden empeorar, y pueden incluir hinchazón abdominal, sangrados fáciles y cambios en el color de las heces.Consejos para Prevenir y Tratar el Hígado Graso
La detección temprana mediante ultrasonido hepatobiliar es crucial para prevenir complicaciones graves del hígado graso, como la cirrosis o el cáncer de hígado. A continuación, se presentan algunas estrategias clave para prevenir y tratar esta enfermedad:
1. Mantener un Peso Saludable
El control del peso es fundamental para prevenir el hígado graso. Una dieta balanceada y la práctica regular de ejercicio son esenciales para reducir la grasa corporal y mejorar la salud hepática. Se recomienda realizar al menos 150 minutos de ejercicio moderado a la semana.
2. Adoptar una Dieta Saludable
Es importante seguir una dieta rica en frutas, verduras, granos integrales, proteínas magras y grasas saludables, como las que provienen de los frutos secos y el aceite de oliva. Evitar los alimentos procesados, ricos en azúcares refinados y grasas saturadas, es clave para prevenir la acumulación de grasa en el hígado.
3. Controlar las Enfermedades Subyacentes
Las personas con diabetes, hipertensión y colesterol alto deben trabajar en el manejo adecuado de estas condiciones para reducir el riesgo de hígado graso. El control de la insulina y los niveles de glucosa en sangre es esencial para prevenir la esteatosis hepática.
4. Evitar el Consumo Excessivo de Alcohol
Limitar o eliminar el consumo de alcohol es esencial para prevenir el hígado graso, especialmente en personas que ya tienen antecedentes de esta condición o factores de riesgo.
5. Realizar Revisiones Médicas Periódicas
La realización de chequeos médicos regulares, incluyendo ultrasonidos hepatobiliares, es fundamental para detectar el hígado graso en sus etapas tempranas. Si se detecta a tiempo, el tratamiento puede ser más efectivo y menos invasivo.
Análisis Final
El hígado graso es una condición médica prevalente que puede pasar desapercibida en sus primeras etapas. Sin embargo, el ultrasonido hepatobiliar ha demostrado ser una herramienta invaluable para su detección temprana. Dado que esta patología está asociada con varios factores de riesgo, como la obesidad, la diabetes y el consumo excesivo de alcohol, es esencial implementar cambios en el estilo de vida, como una dieta saludable y la práctica regular de ejercicio, para prevenir su desarrollo. El diagnóstico temprano y la adopción de medidas preventivas pueden marcar una diferencia significativa en la salud hepática y evitar complicaciones graves a largo plazo.
-
¿El Papanicolaou puede realizarse en casa? Opciones y avances tecnológicos
SRC:SelfWritten
El Papanicolaou es una prueba fundamental para la detección temprana de alteraciones en el cuello uterino, como lesiones precancerosas o cáncer cervicouterino. Tradicionalmente, este estudio se realiza en un consultorio médico bajo la supervisión de un profesional de la salud. Sin embargo, los avances tecnológicos han impulsado el desarrollo de alternativas que permiten a las mujeres recolectar sus propias muestras en casa, facilitando el acceso a este examen preventivo.Autoevaluación y pruebas caseras: ¿son una opción confiable?
Los métodos de autoevaluación han surgido como una alternativa para aumentar la cobertura del tamizaje de cáncer cervicouterino, especialmente en poblaciones con dificultades para acceder a servicios de salud. Las pruebas de auto-toma permiten a la mujer recolectar una muestra de células del cuello uterino en su hogar, la cual posteriormente es enviada a un laboratorio para su análisis.
A diferencia del procedimiento tradicional, donde se utiliza un espéculo para visualizar el cuello uterino y tomar la muestra con una espátula o un cepillo especializado, las pruebas caseras emplean dispositivos diseñados para facilitar la recolección sin necesidad de intervención médica. Sin embargo, es importante aclarar que estos métodos no reemplazan completamente al Papanicolaou convencional, ya que su precisión puede variar dependiendo de la técnica utilizada y la calidad de la muestra obtenida.
Diferencias entre el Papanicolaou convencional y las pruebas caseras
Las pruebas de autoevaluación no funcionan exactamente igual que el Papanicolaou realizado en un consultorio. Mientras que la prueba tradicional permite detectar alteraciones celulares en el cuello uterino, muchas pruebas caseras están diseñadas para identificar la presencia del virus del papiloma humano (VPH), principal factor de riesgo para el desarrollo del cáncer cervicouterino.
Las principales diferencias entre ambos métodos incluyen:
- Procedimiento de recolección: En el estudio convencional, un profesional de la salud obtiene la muestra directamente del cuello uterino, mientras que en la auto-toma la paciente introduce un hisopo o cepillo especial en la vagina.
- Capacidad diagnóstica: El Papanicolaou identifica cambios en las células cervicales, mientras que las pruebas caseras detectan la presencia del VPH.
- Precisión del resultado: La recolección inadecuada de la muestra en casa puede afectar la fiabilidad del resultado, por lo que en caso de un resultado positivo se recomienda acudir a un ginecólogo para una evaluación más completa.
¿Cuándo se recomienda la autoevaluación en casa?
La auto-toma es una herramienta útil para aquellas mujeres que por diversas razones no pueden acceder fácilmente a un servicio de salud. Sin embargo, sigue siendo fundamental acudir a un especialista para completar el estudio con un Papanicolaou tradicional en caso de que los resultados indiquen la presencia de anomalías.
El desarrollo de nuevas tecnologías en el ámbito de la salud ha permitido que cada vez más mujeres tengan acceso a herramientas preventivas. Sin embargo, realizarse un Papanicolaou en un laboratorio sigue siendo la opción más efectiva para la detección temprana de enfermedades del cuello uterino. La prevención es clave para mantener la salud ginecológica, por lo que es recomendable acudir a un centro especializado y realizarse este examen de manera periódica.
-
¿Es normal sentir dolor después de una mastografía?
SRC:SelfWritten
 La mastografía, o mamografía, es una herramienta esencial en la detección temprana del cáncer de mama. Este procedimiento radiológico implica la compresión del tejido mamario entre dos placas para obtener imágenes detalladas. Aunque esta compresión es fundamental para la precisión diagnóstica, muchas mujeres se preguntan si es normal experimentar dolor después de una mastografía.
La mastografía, o mamografía, es una herramienta esencial en la detección temprana del cáncer de mama. Este procedimiento radiológico implica la compresión del tejido mamario entre dos placas para obtener imágenes detalladas. Aunque esta compresión es fundamental para la precisión diagnóstica, muchas mujeres se preguntan si es normal experimentar dolor después de una mastografía.Sensaciones durante y después de la mastografía
Durante la mastografía, es común que las pacientes sientan cierta incomodidad o presión debido a la compresión necesaria del seno. Sin embargo, la percepción de dolor varía según factores individuales, como el tamaño y la sensibilidad de las mamas, el momento del ciclo menstrual y la experiencia previa con el procedimiento. Algunas mujeres pueden experimentar molestias leves que desaparecen rápidamente, mientras que otras podrían sentir dolor más pronunciado.
Después del procedimiento, es posible que algunas mujeres experimenten sensibilidad o dolor leve en las mamas. Esta molestia suele ser temporal y desaparece en pocas horas o días. La intensidad del dolor post-mastografía puede depender de la presión aplicada durante el examen y de la sensibilidad individual de cada paciente.
Factores que influyen en el dolor post-mastografía
- Momento del ciclo menstrual: Las mamas pueden estar más sensibles justo antes o durante la menstruación. Programar la mastografía durante la semana posterior al período menstrual puede ayudar a minimizar la incomodidad.
- Consumo de cafeína y tabaco: Reducir la ingesta de cafeína y evitar fumar antes del examen puede disminuir la sensibilidad mamaria y, por ende, el dolor asociado al procedimiento.
- Uso de analgésicos: Tomar un analgésico de venta libre, como ibuprofeno o paracetamol, aproximadamente una hora antes de la mastografía puede ayudar a reducir la molestia durante y después del examen. Cancer de Mama
Manejo del dolor después de la mastografía
Si se experimenta dolor o sensibilidad después de la mastografía, se pueden seguir las siguientes recomendaciones para aliviar las molestias:
- Aplicación de compresas frías: Colocar una compresa de hielo envuelta en un paño sobre la zona afectada durante 10 a 15 minutos varias veces al día puede reducir la inflamación y aliviar el dolor.
- Uso de sujetadores de soporte: Llevar un sostén que brinde buen soporte puede minimizar el movimiento de las mamas y reducir la incomodidad.
- Evitar actividades vigorosas: Durante los primeros días después de la mastografía, es aconsejable evitar ejercicios intensos o levantar objetos pesados que puedan exacerbar el dolor.
Cuándo consultar al médico
Aunque es normal experimentar molestias leves después de una mastografía, es importante estar atenta a signos que puedan indicar complicaciones:
- Dolor intenso o persistente: Si el dolor no disminuye después de unos días o empeora, se debe consultar al médico.
- Hematomas extensos: La aparición de moretones pequeños es común, pero si se desarrollan hematomas grandes o dolorosos, es recomendable buscar atención médica.
- Síntomas de infección: Enrojecimiento, calor, hinchazón o fiebre pueden ser indicativos de una infección y requieren evaluación médica inmediata.
Importancia de la mastografía en la detección temprana
A pesar de las posibles molestias asociadas al procedimiento, la mastografía sigue siendo la herramienta más eficaz para la detección precoz del cáncer de mama. La identificación temprana de anomalías permite intervenciones oportunas y aumenta significativamente las tasas de supervivencia. Por ello, es fundamental que las mujeres sigan las recomendaciones médicas respecto a la periodicidad de las mastografías, adaptadas a su edad y factores de riesgo.
Fomentando el autocuidado y la realización de pruebas de laboratorio
El cuidado de la salud es una responsabilidad personal ineludible. La realización de pruebas de detección, como la mastografía, es esencial para mantener un estado de salud óptimo y prevenir enfermedades graves. Se insta a todas las mujeres a programar sus mastografías según las indicaciones médicas y a consultar a su profesional de salud sobre otras pruebas de laboratorio pertinentes. La detección temprana es una aliada poderosa en la lucha contra el cáncer de mama y otras patologías.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 El diagnóstico de COVID-19 en personas asintomáticas es una situación frecuente,
El diagnóstico de COVID-19 en personas asintomáticas es una situación frecuente,